Абструкционныйтбронхит у взрослого что это
Обструктивный бронхит: что делать, если кашель не проходит?
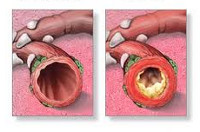
Бронхитом называется воспаление бронхов, которое может протекать остро или хронически. Если при этом отмечается сужение просвета бронхов, ухудшение их проходимости, то говорят об обструктивном бронхите.
Этот тип болезни требует особых подходов к терапии, так как относится к прогрессирующим и хроническим заболеваниям,
что требует тщательного наблюдения врача и лечения под контролем медицинского специалиста.
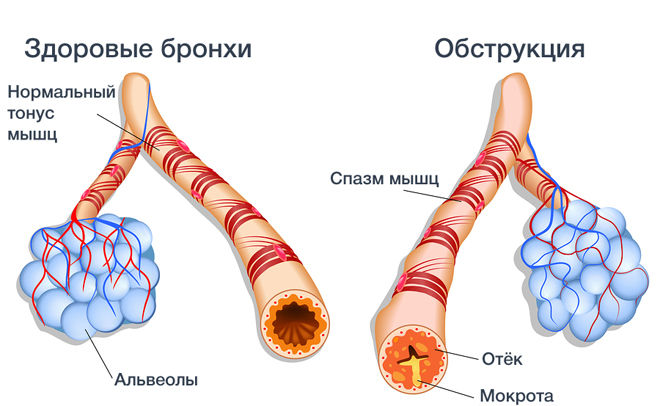
Чаще всего болезнь имеет затяжное течение и беспокоит человека на протяжении многих лет. Развитие обструкции, то есть сужения просвета бронхов, нарушения их свободной проходимости – главное отличие обструктивного бронхита от других форм заболевания. Синдром бронхообструкции встречается как у детей, так и у взрослых.
Причины возникновения
Патологический процесс чаще всего развивается вследствие действия нескольких факторов. К ним относятся:
Эти факторы ведут к нарушению мукоцилиарного клиренса – естественного механизма, функцией которого является очищение дыхательных путей и бронхов от патогенных микроорганизмов, продуктов их жизнедеятельности. Обострение хронического обструктивного бронхита может вызвать вирусная и реже бактериальная инфекция.
Как проявляется болезнь?
Симптомы обструктивного бронхита проявляются во время его обострения. К главным жалобам относятся:
При бактериальном воспалении чаще отмечается повышение температуры тела, мокрота приобретает гнойный характер, усиливаются симптомы интоксикации. Приступы кашля отмечаются преимущественно в ночное время, во время физической нагрузки или вследствие раздражающих веществ. Существует также острый обструктивный бронхит, который протекает более бурно, но может заканчиваться полным выздоровлением. Особенно часто эта форма встречается у детей младшего возраста, однако при правильном лечении она не оставляет после себя негативных последствий. В любом случае, чтобы предотвратить развитие осложнений, терапия обструктивного бронхита должна проводиться под контролем медицинского специалиста.
Диагностика
Начало диагностики состоит из тщательного сбора жалоб и истории заболевания. Информативным методом является выслушивание дыхания в легких при помощи фонендоскопа. Для обструкции характерно наличие рассеянных сухих или влажных хрипов. Кроме осмотра по необходимости врач может назначить дополнительные исследования:
После постановки диагноза врач должен рассказать о профилактике обострений обструктивного бронхита, назначить курс лечения.
Лечение
Терапия обструктивного бронхита должна быть комплексной. Чтобы уменьшить синдром обструкции используют бронходилятаторы – препараты, снимающие спазм и расширяющие просвет бронхов. Это облегчает дыхание и устраняет приступы одышки. Также назначаются препараты, разжижающие мокроту и облегчающие кашель. Если подтверждена бактериальная причина бронхита, необходим курс антибиотиков, который не даст инфекции перерасти в воспаление легких. Антигистаминные (противоаллергические) препараты используются, если обструкция вызвана аллергическим компонентом.
Профилактика
Для профилактики обострений хронического бронхита человек в первую очередь должен отказаться от курения, работы в условиях повышенного загрязнения воздуха. Также очень важен адекватный ответ местного иммунитета на вирусы и бактерии. Если такого ответа нет, требуется активация местного иммунитета, так как защитные факторы организма способны устранить большинство возбудителей, которые приводят к бронхиту.
Обструктивный бронхит
Обструктивный бронхит – диффузное воспаление бронхов мелкого и среднего калибра, протекающее с резким бронхиальным спазмом и прогрессирующим нарушением легочной вентиляции. Обструктивный бронхит проявляется кашлем с мокротой, экспираторной одышкой, свистящим дыханием, дыхательной недостаточностью. Диагностика обструктивного бронхита основана на аускультативных, рентгенологических данных, результатах исследования функции внешнего дыхания. Терапия обструктивного бронхита включает назначение спазмолитиков, бронходилататоров, муколитиков, антибиотиков, ингаляционных кортикостероидных препаратов, дыхательной гимнастики, массажа.
МКБ-10
Общие сведения
Бронхиты (простые острые, рецидивирующие, хронические, обструктивные) составляют большую группу воспалительных заболеваний бронхов, различную по этиологии, механизмам возникновения и клиническому течению. К обструктивным бронхитам в пульмонологии относят случаи острого и хронического воспаления бронхов, протекающие с синдромом бронхиальной обструкции, возникающей на фоне отека слизистой, гиперсекреции слизи и бронхоспазма. Острые обструктивные бронхиты чаще развиваются у детей раннего возраста, хронические обструктивные бронхиты – у взрослых.
Хронический обструктивный бронхит, наряду с другими заболеваниями, протекающими с прогрессирующей обструкцией дыхательных путей (эмфиземой легких, бронхиальной астмой), принято относить к хронической обструктивной болезни легких (ХОБЛ). В Великобритании и США в группу ХОБЛ также включены муковисцидоз, облитерирующий бронхиолит и бронхоэктатическая болезнь.
Причины
Главными факторами, способствующими развитию хронического обструктивного бронхита, служат курение (пассивное и активное), профессиональные риски (контакт с кремнием, кадмием), загрязненность атмосферного воздуха (главным образом, двуокисью серы), дефицит антипротеаз (альфа1-антитрипсина) и др. В группу риска по развитию хронического обструктивного бронхита входят шахтеры, рабочие строительных специальностей, металлургической и сельскохозяйственной промышленности, железнодорожники, сотрудники офисов, связанные с печатью на лазерных принтерах и др. Хроническим обструктивным бронхитом чаще заболевают мужчины.
Патогенез
Суммация генетической предрасположенности и факторов окружающей среды приводит к развитию воспалительного процесса, в который вовлекаются бронхи мелкого и среднего калибра и перибронхиальная ткань. Это вызывает нарушение движения ресничек мерцательного эпителия, а затем и его метаплазию, утрату клеток реснитчатого типа и увеличение количества бокаловидных клеток. Вслед за морфологической трансформацией слизистой происходит изменение состава бронхиального секрета с развитием мукостаза и блокады мелких бронхов, что приводит к нарушению вентиляционно-перфузионного равновесия.
В секрете бронхов уменьшается содержание неспецифических факторов местного иммунитета, обеспечивающих противовирусную и противомикробную защиту: лактоферина, интерферона и лизоцима. Густой и вязкий бронхиальный секрет со сниженными бактерицидными свойствами является хорошей питательной средой для различных патогенов (вирусов, бактерий, грибков). В патогенезе бронхиальной обструкции существенная роль принадлежит активации холинергических факторов вегетативной нервной системы, вызывающих развитие бронхоспастических реакций.
Симптомы острого обструктивного бронхита
Как правило, острый обструктивный бронхит развивается у детей первых 3-х лет жизни. Заболевание имеет острое начало и протекает с симптомами инфекционного токсикоза и бронхиальной обструкции.
Инфекционно-токсические проявления характеризуются субфебрильной температурой тела, головной болью, диспепсическими расстройствами, слабостью. Ведущими в клинике обструктивного бронхита являются респираторные нарушения. Детей беспокоит сухой или влажный навязчивый кашель, не приносящий облегчения и усиливающийся в ночное время, одышка. Обращает внимание раздувание крыльев носа на вдохе, участие в акте дыхания вспомогательной мускулатуры (мышц шеи, плечевого пояса, брюшного пресса), втяжение уступчивых участков грудной клетки при дыхании (межреберных промежутков, яремной ямки, над- и подключичной области). Для обструктивного бронхита типичен удлиненный свистящий выдох и сухие («музыкальные») хрипы, слышимые на расстоянии.
Продолжительность острого обструктивного бронхита – от 7-10 дней до 2-3 недель. В случае повторения эпизодов острого обструктивного бронхита три и более раз в год, говорят о рецидивирующем обструктивном бронхите; при сохранении симптомов на протяжении двух лет устанавливается диагноз хронического обструктивного бронхита.
Симптомы хронического обструктивного бронхита
Основу клинической картины хронического обструктивного бронхита составляют кашель и одышка. При кашле обычно отделяется незначительное количество слизистой мокроты; в периоды обострения количество мокроты увеличивается, а ее характер становится слизисто-гнойным или гнойным. Кашель носит постоянный характер и сопровождается свистящим дыханием. На фоне артериальной гипертензии могут отмечаться эпизоды кровохарканья.
Экспираторная одышка при хроническом обструктивном бронхите обычно присоединяется позже, однако в некоторых случаях заболевание может дебютировать сразу с одышки. Выраженность одышки варьирует в широких пределах: от ощущений нехватки воздуха при нагрузке до выраженной дыхательной недостаточности. Степень одышки зависит от тяжести обструктивного бронхита, наличия обострения, сопутствующей патологии.
Обострение хронического обструктивного бронхита может провоцироваться респираторной инфекцией, экзогенными повреждающими факторами, физической нагрузкой, спонтанным пневмотораксом, аритмией, применением некоторых медикаментов, декомпенсацией сахарного диабета и др. факторами. При этом нарастают признаки дыхательной недостаточности, появляется субфебрилитет, потливость, утомляемость, миалгии.
Объективный статус при хроническом обструктивном бронхите характеризуется удлиненным выдохом, участием дополнительных мышц в дыхании, дистанционными свистящими хрипами, набуханием вен шеи, изменением формы ногтей («часовые стеклышки»). При нарастании гипоксии появляется цианоз.
Тяжесть течения хронического обструктивного бронхита, согласно методическим рекомендациям российского общества пульмонологов, оценивается по показателю ОФВ1 (объему форсированного выдоха в 1 сек.).
Осложнениями хронического обструктивного бронхита являются эмфизема легких, легочное сердце, амилоидоз, дыхательная недостаточность. Для постановки диагноза хронического обструктивного бронхита должны быть исключены другие причины одышки и кашля, прежде всего туберкулез и рак легкого.
Диагностика
В программу обследования лиц с обструктивным бронхитом входят физикальные, лабораторные, рентгенологические, функциональные, эндоскопичесике исследования. Характер физикальных данных зависит от формы и стадии обструктивного бронхита. По мере прогрессирования заболевания ослабевает голосовое дрожание, появляется коробочный перкуторный звук над легкими, уменьшается подвижность легочных краев; аускультативно выявляется жесткое дыхание, свистящие хрипы при форсированном выдохе, при обострении – влажные хрипы. Тональность или количество хрипов изменяются после откашливания.
Рентгенография легких позволяет исключить локальные и диссеминированные поражения легких, обнаружить сопутствующие заболевания. Обычно через 2-3 года течения обструктивного бронхита выявляется усиление бронхиального рисунка, деформация корней легких, эмфизема легких. Лечебно-диагностическая бронхоскопия при обструктивном бронхите позволяет осмотреть слизистую бронхов, осуществить забор мокроты и бронхоальвеолярный лаваж. С целью исключения бронхоэктазов может потребоваться выполнение бронхографии.
Необходимым критерием диагностики обструктивного бронхита является исследование функции внешнего дыхания. Наибольшее значение имеют данные спирометрии (в т. ч. с ингаляционными пробами), пикфлоуметрии, пневмотахометрии. На основании полученных данных определяются наличие, степень и обратимость бронхиальной обструкции, нарушения легочной вентиляции, стадия хронического обструктивного бронхита.
В комплексе лабораторной диагностики исследуются общие анализы крови и мочи, биохимические показатели крови (общий белок и белковые фракции, фибриноген, сиаловые кислоты, билирубин, аминотрансферазы, глюкоза, креатинин и др.). В иммунологических пробах определяется субпопуляционная функциональная способность Т-лимфоцитов, иммуноглобулины, ЦИК. Определение КОС и газового состава крови позволяет объективно оценить степень дыхательной недостаточности при обструктивном бронхите.
Проводится микроскопическое и бактериологическое исследование мокроты и лаважной жидкости, а с целью исключения туберкулеза легких – анализ мокроты методом ПЦР и на КУБ. Обострение хронического обструктивного бронхита следует дифференцировать от бронхоэктатической болезни, бронхиальной астмы, пневмонии, туберкулеза и рака легких, ТЭЛА.
Лечение обструктивного бронхита
При остром обструктивном бронхите назначается покой, обильное питье, увлажнение воздуха, щелочные и лекарственные ингаляции. Назначается этиотропная противовирусная терапия (интерферон, рибавирин и др.). При выраженной бронхообструкции применяются спазмолитические (папаверин, дротаверин) и муколитические (ацетилцистеин, амброксол) средства, бронхолитические ингаляторы (сальбутамол, орципреналин, фенотерола гидробромид). Для облегчения отхождения мокроты проводится перкуторный массаж грудной клетки, вибрационный массаж, массаж мышц спины, дыхательная гимнастика. Антибактериальная терапия назначается только при присоединении вторичной микробной инфекции.
Целью лечения хронического обструктивного бронхита служит замедление прогрессирования заболевания, уменьшение частоты и длительности обострений, улучшение качества жизни. Основу фармакотерапии хронического обструктивного бронхита составляет базисная и симптоматическая терапия. Обязательным требованием является прекращение курения.
Базисная терапия включает применение бронхорасширяющих препаратов: холинолитиков (ипратропия бромид), b2-агонистов (фенотерол, сальбутамол), ксантинов (теофиллин). При отсутствии эффекта от лечения хронического обструктивного бронхита используются кортикостероидные препараты. Для улучшения бронхиальной проходимости применяются муколитические препараты (амброксол, ацетилцистеин, бромгексин). Препараты могут вводиться внутрь, в виде аэрозольных ингаляций, небулайзерной терапии или парентерально.
При наслоении бактериального компонента в периоды обострения хронического обструктивного бронхита назначаются макролиды, фторхинолоны, тетрациклины, b-лактамы, цефалоспорины курсом 7-14 дней. При гиперкапнии и гипоксемии обязательным компонентом лечения обструктивного бронхита является кислородотерапия.
Прогноз и профилактика
Острый обструктивный бронхит хорошо поддаются лечению. У детей с аллергической предрасположенностью обструктивный бронхит может рецидивировать, приводя к развитию астматического бронхита или бронхиальной астмы. Переход обструктивного бронхита в хроническую форму прогностически менее благоприятен.
Адекватная терапия помогает задержать прогрессирование обструктивного синдрома и дыхательной недостаточности. Неблагоприятными факторами, отягощающими прогноз, служат пожилой возраст больных, сопутствующая патология, частые обострения, продолжение курения, плохой ответ на терапию, формирование легочного сердца.
Меры первичной профилактики обструктивного бронхита заключаются в ведении здорового образа жизни, повышении общей сопротивляемости к инфекциям, улучшении условий труда и окружающей среды. Принципы вторичной профилактики обструктивного бронхита предполагают предотвращение и адекватное лечение обострений, позволяющее замедлить прогрессирование заболевания.
Обструктивный бронхит: симптомы, диагностика, лечение
Острый обструктивный бронхит – это инфекция нижних дыхательных путей без пневмонии и ХОБЛ. Человек кашляет ночью и днем, при физической нагрузке и без нее, в транспорте и на улице. Кашель сухой или влажный, со свистами и хрипами в грудной клетке. При остром бронхите кашель длится не больше 3 недель. Кашель четыре недели и больше требует дополнительной диагностики.
Причина бронхита — это респираторные вирусы, поэтому лечение острого бронхита нельзя назначать антибиотики необдуманно! Вызвать острый кашель могут бактерии — микоплазма пневмония или хламидия пневмония, возбудитель коклюша, а также стафилокок, стрепотококки и гемофильная палочка.
Диагностика острого обструктивного бронхита
При возникновении острого кашля исключаем:
Лечение обструктивного бронхита
Не принимайте антибиотики самостоятельно! Не лечитесь по Интернету!
Обратитесь за помощью :
В дневном стационаре поможем вылечить острый бронхит. Комплексные лечебные программы с использованием специального небулайзера PARI Sinus или небулайзера PARI излечивают острый бронхит.
Что такое хронический обструктивный бронхит?
Хронический обструктивный бронхит – это кашель, длящийся три и более месяцев в течение 2 или больше лет подряд. Обструкция это сужение бронхов из-за воспаления. Самостоятельно такой кашель не исчезает. Хронический бронхит это форма тяжелого заболевания легких, названного «хронической обструктивной болезнью легких» или ХОБЛ. Другую форму хронической обструктивной болезни легких называют «эмфиземой». ХОБЛ прогрессирующая болезнь легких, приводящая к гибели или инвалидизации человека из- за развивающейся дыхательной недостаточности.
Почему я заболел хроническим обструктивным бронхитом?
Хронический обструктивный бронхит в 80 % случаев связан с курением. У некурящих пациентов он может быть связан с бронхоэктатической болезнью, работой с промышленными загрязнениями (органические и неорганические пыли, аэрозоли, масла и горючие материалы)
Каковы симптомы хронического бронхита?
Кашель – ежедневный не менее 3 месяцев, в течение 2 лет подряд. Кашель влажный, глубокий с отхаркиванием мокроты различного цвета и объема. Мокрота появляется потому, что внутри бронхов идет воспалительный процесс и слизистая бронха отекает. При хроническом бронхите нарушается способность удалять мокроту. Гибель или повреждение реснитчатого эпителия выстилающего бронх изнутри затрудняет отхаркивание мокроты. Она становится вязкой, тягучей, меняется ее цвет.
Повышение температуры тела, озноб – появляются у человека, когда присоединяется бактериальная инфекция. Микробы размножаются, появляется зеленая мокрота, иногда с запахом. Меняются физические свойства мокроты — она становится вязкой, тягучей. Повышение температуры и озноб могут быть следствием пневмонии у человека с обструктивным хроническим бронхитом.
Затяжной кашель физически и морально утомляет. Кашель это мощный, реактивный акт. Постоянный кашель приводит к утомлению дыхательных мышц. Общее самочувствие ухудшается.
Хрипы и свисты в грудной клетке у кашляющего человека слышны во время обострения хронического обструктивного бронхита. Звуки слышны самим кашляющим и окружающими. Положение тела, физическая нагрузка изменяет тембр и продолжительность этих звуков.
Одышка симптом характерный для ХОБЛ. Причина одышки про ХОБЛ это нехватка кислорода организмом. Чем больше сужен бронх, тем меньше воздуха поступает для газообмена в легкие, тем тяжелее дышать.
Боли в грудной клетке возникают от постоянного кашля, одышки и длительного воспаления в бронхах. Мышцы грудной клетки, диафрагма постоянно напряжены во время кашля и одышки. Нет покоя ни днем, ни ночью. Обструктивный бронхит сопровождается дискомфортом и заложенностью в грудной клетке.
Какие назначаются исследования или анализы и для чего
Что я могу сделать самостоятельно, чтобы чувствовать себя лучше?
Если вы курите, то прекратите курение. Это – самый важный шаг, который сделаете для себя. Не имеет значения, сколько времени курили или курите. Отказ от курения замедлит развитие ХОБЛ, и кашель перестанет мешать вам. Занятия спортом, путешествия, поездка в транспорте не будут испорчены кашлем.
Вы должны получить прививку от гриппа каждую осень. Проведите вакцину от пневмонии — один раз в пять лет.
Пять способов лечения хронического обструктивного бронхита:
Наши специалисты
Кандидат медицинских наук, врач-пульмонолог высшей категории. Официальный врач эксперт конгрессов РФ по пульмонологии.
Опыт работы 30 лет
Главный врач, кандидат медицинских наук, врач-пульмонолог, сомнолог, член European Respiratory Society (ERS).
Опыт работы 26 лет
Кандидат медицинских наук, врач-пульмонолог высшей категории, доцент кафедры пульмонологии им. Н.И. Пирогова.
Опыт работы 26 лет
Зам. главного врача, пульмонолог аллерголог высшей категории. Действительный член Европейской академии аллергологии и иммунологии.
Опыт работы 15 лет
Стоимость услуг
| Консультативный прием пульмонолога | ✕ | |
|---|---|
| Первичная консультация пульмонолога | 3500 |
| Повторная консультация пульмонолога | 3000 |
| Первичная консультация главного врача, пульмонолога Кулешова А.В. | 5000 |
| Повторная консультация главного врача, пульмонолога Кулешова А.В. | 3000 |
Пн-Пт: с 10:00 до 20:00
Сб: с 10:00 до 18:00
Вс: выходной день
Москва, Мажоров переулок, д.7
м. Электрозаводская
Пн-Пт: с 10:00 до 20:00
Сб: с 10:00 до 18:00
Вс: выходной день
Преграда для воздуха. Как возникает обструктивный бронхит.
Как возникает обструктивный бронхит
Дыхательные пути в детском возрасте страдают по сравнению с другими органами наиболее часто. Они поражаются различными вирусами и бактериями, в результате возникают бронхиты. Если в бронхах скапливается густая слизь и становится трудно дышать, значит, развивается обструкция. О том, что такое обструктивный бронхит и какие наиболее эффективные методы лечения этого заболевания существуют, нам рассказала врач-неонатолог Екатерина Сергеевна МОКЕЕВА (г. Нижний Новгород).
Суть обструкции
Бронхиальной обструкцией называют внезапный и резкий спазм бронхов, который возникает под воздействием инфекционных или неинфекционных факторов.
Термин «обструкция» означает нарушение проходимости бронхов, из-за чего воздух не может свободно войти в легкие. Анатомически обструктивный бронхит отличается от обычного изменением во всей толще бронха, что приводит к его сужению, отеку и поражению всего бронхиального дерева.
Чаще острым обструктивным бронхитом болеют дети в возрасте до 5 лет, поскольку у них еще недостаточно развита бронхолегочная система. Также большую роль играет привычка детей дышать через рот.
Родителям следует знать, что в носовых ходах располагаются специальные реснички, которые как ловушки захватывают мельчайшие частички пыли, вирус и бактерии. Поэтому если носовые ходы неработоспособны, и нос ребенка не дышит, то риск подхватить бронхит многократно увеличивается.
Картина болезни
По мере нарастания кашля наблюдается повышение температуры тела, обычно до 38°С. Кашель становится мучительным, приступообразным, не приносит облегчения (слизь очень вязкая и не отделяется) и больше всего досаждает в ночное время суток. Причем кашель при обструктивном бронхите может быть и свистящим, и сухим, и мокрым, но даже в последнем случае мокрота отходит тяжело.
По дыханию больного можно понять, когда спазм бронхов сильно выражен: даже без фонендоскопа прослушиваются хрип, свист, одышка, шум.
Далее в пораженных бронхах начинается воспалительный процесс с выделением гистамина. Появляется обильная, трудно отделяемая мокрота. Если при этом состоянии не лечиться, то в скором времени обструкция принимает хронический характер.
Более сложная картина складывается при развитии обструктивного бронхита у детей на фоне аллергической реакции. Заболевание начинается с сильного кашля, сопровождаемого характерным свистом на вдохе. Ребенок становится вялым и малоподвижным, жалуется на слабость и головную боль. Может также беспокоить боль в грудной клетке по ходу бронхиального дерева.
Причины недуга
Факторами риска при обструктивном бронхите являются:
К инфекционным факторам, которые могут вызвать бронхообструкцию, относятся риновирусы, аденовирусы, микоплазма.
Среди неинфекционных факторов наиболее распространена аллергия. Аллергены в больших количествах находятся в сладостях, консервированных продуктах, различных полуфабрикатах и напитках. Аллергическую реакцию может вызвать абсолютно любой лекарственный препарат или любая биологически активная добавка. Также часто развивается аллергия на домашнюю пыль, шерсть животных, пыльцу растений, тополиный пух и многое другое.
Многие родители никак не реагируют на частые кожные высыпания, которые появляются у ребенка после употребления в пищу новых продуктов питания. Они не обращают внимания и на сезонный насморк, мотивируя свое поверхностное отношение к этой проблеме тем, что симптомы данного состояния минимальны, а, значит, лечения не требуют. Это не так. При хроническом течении пусть даже слабого аллергического процесса существует риск повышенной сенсибилизации(чувствительности)организма.
Также к неинфекционным факторам, способствующим возникновению обструкции у ребенка, можно отнести пассивное курение. Родителям следует помнить, что табачный дым крайне негативно влияет на детский организм.
К бронхообструкции приводят врожденные пороки развития бронхов, нарушения иммунитета вследствие особенностей беременности и родов матери (недоношенность, гипоксия плода, родовые травмы и ранние инфекции).
Уточняем диагноз
Опытному педиатру несложно выявить обструктивный бронхит, достаточно расспросить о симптомах болезни и прослушать дыхание малыша.
На рентгенограмме иногда (но не всегда) отмечается усиление легочного рисунка. В общем анализе крови возможно ускорение СОЭ. В том случае, если причиной заболевания была аллергия, в крови ребенка будет увеличено количество эозинофилов.
Эффективное лечение
Для детей в возрасте до 2 лет лечение желательно проходить в условиях стационара.
Из рациона малыша следует полностью исключить любые покупные сладости, сладкие газированные напитки, продукты питания, содержащие консерванты и красители, в том числе молочные сырки и фруктовые йогурты, колбасные изделия, цитрусовые. Также не давайте ребенку копчености, ограничьте употребление жирной и жареной пищи. Из покупных фруктов предлагайте только зеленые и желтые (красные и оранжевые под запретом), которые соответствуют местности и времени года. С осторожностью включайте в меню мед и другие продукты пчеловодства.
Из лекарственных средств врач при обструктивном бронхите назначает, как правило, спазмолитики (но-шпу, папаверин), бронхолитики (сальбутамол, беродуал), отхаркивающие препараты (лазолван, амбробене, ацетилцистеин), антигистаминные средства (зодак, зиртек, тавегил).
Если дома имеется небулайзер, вывести слизь можно при помощи ингаляций с применением отхаркивающих и бронхорасширяющих растворов. В каждом конкретном случае препараты подбирает врач.
Если кашель стал сухим и возникает приступами, возможно применение препаратов, влияющих на кашлевый центр, типа либексина. Только надо помнить, что мокрота в этом случае будет отделяться плохо и применять подобные препараты надо при ее отсутствии.
Вибрационный (дренирующий массаж) облегчает отхождения мокроты и может проводиться как медсестрой, так и родителями. При этом массируют воротниковую область, спину, затем грудную клетку, дыхательную мускулатуру (грудинно-ключично-сосцевидные, межреберные мышцы, мышцы живота).
Антибиотики назначаются в случае присоединении вторичной бактериальной инфекции. Об этом могут говорить следующие симптомы: температура тела выше 39°С, наблюдается вялость и потеря аппетита, выражены слабость и головные боли, в общем анализе крови ускорено СОЭ и увеличено содержание лейкоцитов.
Обязательно нужно промывать носоглотку физраствором, боржоми, препаратами на основе морской воды и средствами, содержащими серебро.
Профилактика обострений
Если болезнь была вызвана вирусной инфекцией, значит, нужно укреплять иммунитет и в сезон простуд принимать противовирусные препараты, назначенные иммунологом.
Оградите ребенка, склонного к бронхообструкции, от пассивного курения и раздражающих факторов окружающей среды (резких перепадов температур, загазованного воздуха, пыли и плесени в квартире).
И, конечно же, малыша необходимо закаливать всеми доступными способами: полезны контрастный душ, достаточное пребывание на свежем воздухе, физкультура, плавание в бассейне.