Апофиз позвонка что это
Апофиз позвонка что это
а) Терминология:
1. Сокращения:
• Limbus vertebra (LV), краевой апофиз (КА), пульпозное ядро (ПЯ)
2. Синонимы:
• «Отделенный апофиз позвонка»
3. Определения:
• Анатомический вариант развития хрящевого апофиза тела позвонка:
о Внутрикостное проникновение вещества межпозвонкового диска на границе хрящевой части замыкательной пластинки с костным веществом тела позвонка
б) Визуализация limbus vertebra:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Небольшой кортикальный костный фрагмент, соответствующий размерам костного дефекта в области передне-верхнего края тела позвонка
• Локализация:
о Среднепоясничный отдел >> среднешейный отдел: О Передний край >> задний край
• Размеры:
о Небольшие (примерно 1-3 мм)
• Морфология:
о Небольшой неслившийся с основной массой тела позвонка костный фрагмент края тела позвонка:
— Поясничный LV: передне-верхний край >> задний край
— Шейный LV: передне-нижний край >> передне-верхний край
2. Рентгенологические данные:
• Рентгенография:
о Дети: рентгенонегативный дефект передне-верхнего угла тела позвонка:
— Сам фрагмент может быть невидим (не оссифицирован) о Взрослые: треугольный кортикальный костный фрагмент:
— По форме и размерам примерно соответствует форме и размерам донорского ложа тела позвонка
3. КТ при limbus vertebra:
• Костная КТ:
о Костный дефект тела позвонка, практически соответствующий размерам и форме кортикального фрагмента LV:
— Сам фрагмент и поверхность донорского ложа в подостром и отдаленном периоде обычно склерозированы
— У детей фрагмент может не визуализироваться (не оссифицирован)
о ± дегенеративные изменения позвоночника:
— Слегка выраженный кифоз
— Различная степень снижения высоты межпозвонковых дисков
4. МРТ при limbus vertebra:
• Т1-ВИ:
о Гипоинтенсивный костный фрагмент, обычно располагающийся в толще волокон передних связок позвоночника:
— Фрагмент обычно достаточно мал, однако при внимательном изучении сагиттальных срезов его все же можно обнаружить
— ± слегка выраженный кифоз
— ± снижение высоты диска
о Несколько гипоинтенсивный отек костного мозга (в остром периоде) прилежащих участков тела позвонка
• Т2-ВИ:
о Гипоинтенсивный костный фрагмент, обычно располагающийся в толще волокон передних связок позвоночника
о Гиперинтенсивное в режиме Т2 вещество диска продолжается между фрагментами в тело позвонка:
— Протрузии диска у взрослых могут характеризоваться гипоинтенсивным сигналом вследствие дегидратации диска на фоне дегенеративных его изменений, однако интенсивность сигнала вещества диска между фрагментами обычно соответствует таковой остальной части диска
• STIR:
о Слегка гиперинтенсивный сигнал отека костного мозга (в свежих случаях) прилежащих участков тела позвонка
о Обычно изменения аналогичны таковым в режиме Т2
5. Несосудистые радиологические исследования:
• Дискография: введенный в диск контраст распространяется между фрагментами в тело позвонка, что подтверждает диагноз
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Обычно достаточно стандартной рентгенографии в боковой проекции
• Протокол исследования:
о Одна только рентгенография уже позволяет поставить диагноз
о МРТ (при необходимости) в свежих случаях помогает выявить отек костного мозга и признаки воспаления
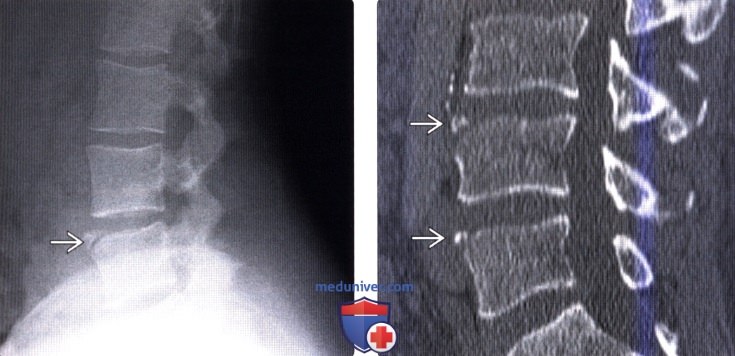
(Справа) КТ, сагиттальная проекция: четко отграниченные костные фрагменты в области передне-верхнего края L4 и L5 — типичная картина несросшегося с телом позвонка апофиза (limbus vertebra). Наиболее часто такая картина наблюдается в области передне-верхнего угла какого-либо одного позвонка. В области нижнего и заднего угла тела позвонка подобные изменения встречаются реже. 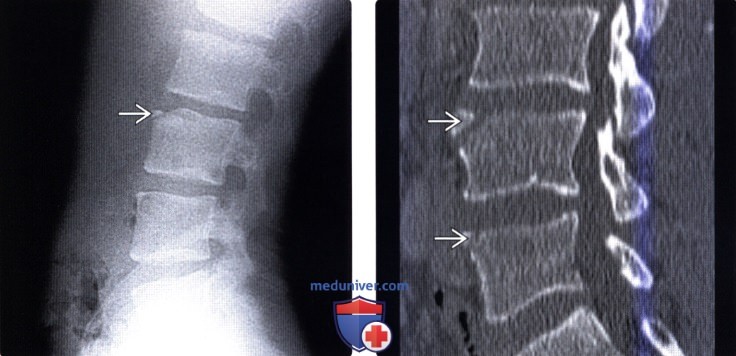
(Справа) КТ, сагиттальная проекция: типичные фрагменты limbus vertebra у L4 и L5 позвонков — менее часто встречающаяся картина по сравнению с LV на одном уровне. Обратите внимание на то, что форма фрагментов примерно соответствует форме костных дефектов передне-верхнего края позвонков. 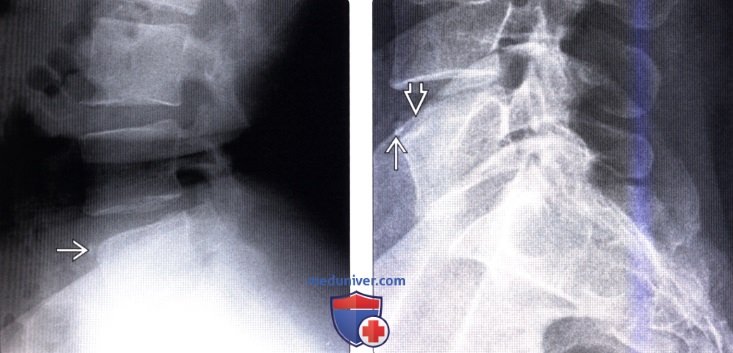
(Справа) Сочетание limbus vertebra с передней грыжей Шморля. На рентгенограмме виден небольшой кортикальный фрагмент, размеры которого меньше размеров дефекта тела позвонка, образованного отделением апофиза тела позвонка и крупной грыжей Шморля, сформировавшейся позади него.
в) Дифференциальная диагностика limbus vertebra:
1. Свежий перелом тела позвонка:
• LV нередко ошибочно интерпретируется как свежий перелом тела позвонка
• При свежем переломе прицельно ищите изменения трабекулярной структуры костной ткани позвонка и отек окружающих мягких тканей
2. Грыжа Шморля:
• Грыжа Шморля обычно образуется в более центральных отделах замыкательной пластинки тела позвонка, тогда как LV характеризуется периферическим расположением
3. Фрагмент переднего остеофита тела позвонка:
• Перелом остеофита тела позвонка может напоминать LV
• Нет соответствия формы и размеров фрагмента дефекту тела позвонка
4. Кальцифицированная грыжа диска:
• Локализация обычно не характерна для LV
• Нет соответствующего фрагменту дефекта тела позвонка
3. Течение заболевания и прогноз:
• После постановки диагноза каких-либо дополнительных диагностических процедур не требуется:
о Симптомы обычно исчезают в течение нескольких месяцев или лет
• LV y некоторых пациентов можеттрансформироваться в переднюю грыжу Шморля
4. Лечение:
• Консервативное лечение:
о Анальгетики
о Физиотерапия
о Ограничение физической активности в острый период
• Хирургическое лечение не показано
е) Диагностическая памятка:
1. Следует учесть:
• LV является следствием старой травмы, полученной в период созревания костной системы
• У пациентов с LV необходимо исключить другие, более значимые в клиническом отношении причины боли в спине
Редактор: Искандер Милевски. Дата публикации: 13.7.2019
Персистирующий апофиз (Limbus vertebrae)
Limbus vertebrae (персистирующий апофиз) определяется как хорошо отграниченное образование костной плотности с четкими и ровными контурами у передневерхнего позвоночного угла тела позвонка.
Механизм формирования
Limbus vertebrae (персистирующий апофиз) окостеневает за счет самостоятельных ядер окостенения, появляющихся в возрасте 6-8 лет у девочек и 7-9 лет у мальчиков и синостозирующих с телом позвонка в 23-26 лет. При вклинении элементов диска (пульпозного ядра), между апофизом и телом позвонка через верхнюю замыкательную пластинку, апофиз не срастается с телом. По механизму формирования эта патология схожа с формированием узлов Шморля и ее не следует путать с переломами или инфекцией.
Диагностика
Limbus vertebrae (персистирующий апофиз) определяется в виде образования с четкими, ровными (склеротическими) контурами, треугольной формы, располагающийся в области передневерхнего угла тела позвонка; край тела позвонка с четким, ровным и гладким контуром.
Limbus vertebrae (персистирующий апофиз) передневерхнего угла чаще определяется в середине поясничного отдела позвоночника. Передненижний или задненижний персестирующие апофизы встречаются значительно реже. Иногда встречаются в грудном отделе позвоночника.
Для диагностики обычно достаточно рентгенографии, иногда дополняемой компьютерной или магнитно-резонансной томографией. Ранее для подтверждения генеза использовалась контрастная дискография для визуализации внедрения элементов пульпозного ядра между апофизом и телом позвонка.
Апофиз позвонка что это
а) Терминология:
1. Синонимы:
• Перелом апофиза позвонка, limbus vertebra (LV), отрывной перелом замыкательной пластинки, перелом угла тела позвонка, апофизеолиз позвонка, задняя краевая грыжа поясничного отдела позвоночника
2. Определения:
• Травматический перелом или отрыв кольцевого апофиза (КА)тела позвонка у пациентов с незрелой костной системой:
о Перелом передней части апофиза носит название limbus vertebra
о Перелом задней части апофиза носит название перелома заднего апофизарного кольца (ПЗАК)
2. Рентгенологические данные:
• Рентгенография:
о Костный фрагмент, отделенный от зоны дефекта угла замыкательной пластинки
о Более, чем в 50% случаев костный фрагмент не виден (в связи с тем, что он не оссифицирован или подвергся резорбции)
3. КТ при переломе апофизарного кольца:
• Костная КТ:
о Острое повреждение:
— ПЗАК: дугообразный или прямоугольный костный фрагмент, расположенный позади заднего края замыкательной пластинки
— Обычно хорошо видно «материнское» ложе фрагмента
— LV: изменения аналогичны ПЗАК, вентральная локализация, ± незначительно выраженный кифоз
о Несвежее или застарелое повреждение:
— Склероз фрагмента и краев материнского ложа
— Размеры дефекта обычно увеличены (особенно при LV)
4. МРТ при переломе апофизарного кольца:
• Т1-ВИ:
о Краевой дефект костного мозга тела позвонка с внедрением в дефект вещества межпозвонкового диска
о Гипоинтенсивный костный фрагмент, связанный с окружающими связочными структурами
о Костный фрагмент при ПЗАК, окруженный шарпеевыми волокнами = на сагиттальных МР-изображениях имеет вид буквы «Y» или цифры «7»
• Т2-ВИ:
о Дефект замыкательной пластинки; гиперинтенсивное вещество межпозвонкового диска между фрагментом и телом позвонка
о Часто можно видеть снижение высоты межпозвонкового диска ± обезвоживание вещества диска:
— И то, и другое со временем усиливаются
о Усиление сигнала прилежащих участков костного мозга в свежих случаях
• STIR:
о АналогичныеТ2-ВИ изменения, признаки отека более выражены
• T2*GRE:
о Акцентуация склерозированных участков кости при застарелых повреждениях
• Т1-ВИ с КУ:
о Усиление сигнала костного мозга в области материнского ложа при свежих повреждениях
5. Несосудистые рентгенологические исследования:
• Миелография:
о Эпидуральный дефект наполнения при ПЗАК
6. Радиоизотопные исследования:
• Сцинтиграфия скелета:
о Усиленный захват изотопа при свежих повреждениях
7. Другие методы исследования:
• Дискография (LV): проникновение контраста между фрагментом и телом позвонка
8. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Многоплоскостная КТ в костном и мягкотканном режиме
• Протокол исследования:
о Ключом к постановке диагноза являются сагиттальные и аксиальные реконструкции
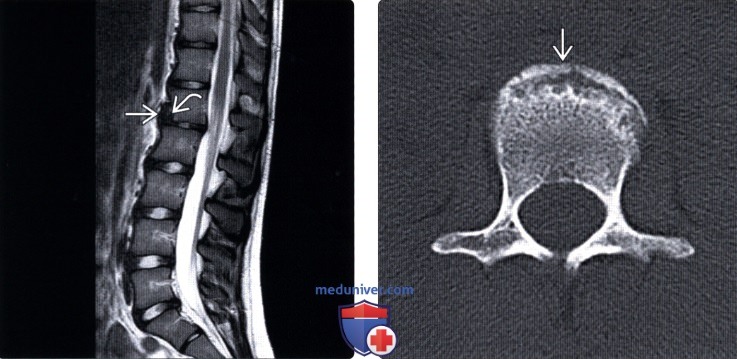
(Справа) КТ, аксиальный срез: (этот же пациент) смещение кольцевого апофиза, этот срез более точно характеризует выявленные изменения именно как перелом, а не изолированную грыжу переднего отдела межпозвонкового диска.
в) Дифференциальная диагностика перелома апофизарного кольца:
1. Сгибательный перелом вентрального угла замыкательной пластинки:
• Наблюдается у детей старшего возраста и взрослых, у которых апофизы уже сливаются с телами позвонков
• Повреждение спинного мозга встречается чаще, чем при переломах апофизарного кольца
2. Грыжа Шморля:
• Дефект замыкательной пластинки занимает центральное положение, а не периферическую ее часть
• Отек костного мозга и накопление контраста при свежих повреждениях
4. Кальцифицированный фрагмент диска, задний спондилофит:
• Последствия длительного существующего дегенеративного поражения позвоночника, для детского возраста не характерно
• Фрагмент располагается на уровне межпозвонкового диска, а не выше или ниже него
• При оссификации фрагмента в его толще может быть виден костный мозг
5. Грыжа межпозвонкового диска:
• В подростковом возрасте встречается не часто, в первом десятилетии жизни-редко (травматического генеза)
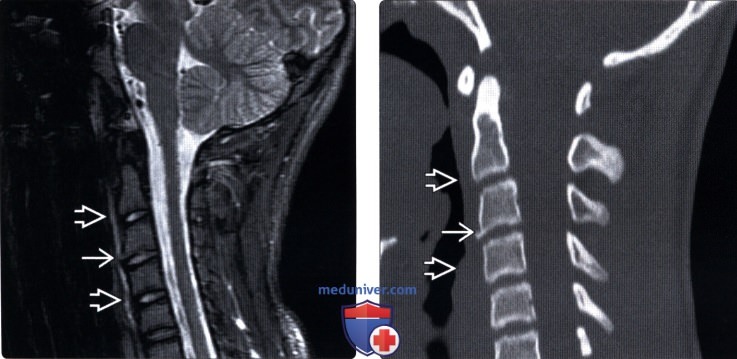
(Справа) КТ, сагиттальный срез (этот же пациент): четко виден отрыв передненижнего кольцевого апофиза тела СЗ позвонка Превертебральные мягкие ткани увеличены в объеме, гортань оттеснена кпереди, что свидетельствует о свежем повреждении.
1. Общие характеристики:
• Этиология:
о LV: проникновение вещества пульпозного ядра между кольцевым апофизом и телом позвонка
о Перелом заднего апофизарного кольца (ПЗАК): описаны два возможных механизма развития:
— Механизм, аналогичный LV
— Грыжа пульпозного ядра диска с сохранением целостности шарпеевых волокон, но отрывом кольцевого апофиза
• Генетика:
о Нередко наблюдается при болезни Шейерманна
• Сочетанная патология:
о Грыжи межпозвонковых дисков о Кифоз
• Эмбриональная анатомия:
о Верхняя и нижняя поверхности развивающихся тел позвонков образованы тонкими утолщающимися по периферии хрящевыми пластинками → краевой хрящевой гребень
о Энхондральная оссификация этого гребня начинается в возрасте 7-9 лет → формируется КА
о КА (на рентгенограммах, сагиттальных/фронтальныхтомограммах) определяются как небольшие треугольные фрагменты в области углов тела позвонка
о КА отделен от тела позвонка тонкой хрящевой прослойкой до момента слияния с ним в возрасте 18-20 лет → эта зона на границе межпозвонкового диска с телом позвонка до момента окончания оссификации является слабым местом
о Наиболее периферические волокна фиброзного кольца диска (шарпеевы волокна) вплетаются к КА, фиксируя диски к телам позвонков
2. Стадирование, степени и классификация перелома апофизарного кольца:
• Модифицированная классификация Takata:
о Тип I: отрыв заднего кортикального края замыкательной пластинки (наиболее распространенный)
о Тип II: перелом центральной части заднего края замыкательной пластинки сформированием кортикально-губчатого фрагмента
о Тип III: перелом латерального угла тела позвонка
о Тип IV: перелом, захватывающий весь задний край тела позвонка от верхней до нижней замыкательной пластинки
3. Макроскопические и хирургические особенности:
• Смещенный костно-хрящевой фрагмент края тела позвонка ± вещество межпозвонкового диска
• Шарпеевы волокна и задняя продольная связка обычно остаются интактными
4. Микроскопия:
• Губчатая кость, гиалиновый хрящ и бесклеточный гиалиновый матрикс (вещество диска)
• Часто в гиалиновом хряще отмечается базофильная дегенерация и очаги кровоизлияний
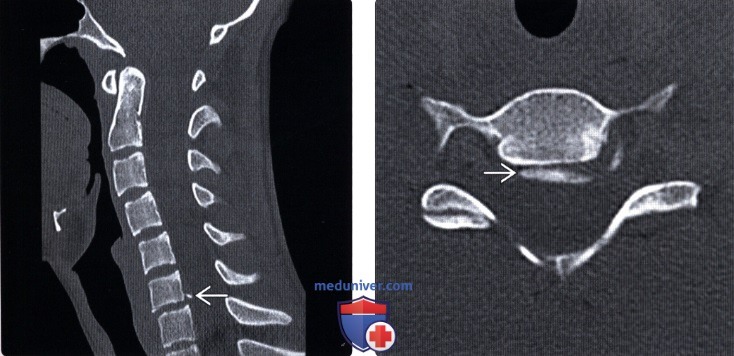
(Справа) Этот аксиальный КТ-срез (этот же пациент) подтверждает, что костный фрагмент тела С6 является смещенным кольцевым апофизом этого позвонка.
д) Клинические проявления:
1. Клиническая картина перелома апофизарного кольца:
• Наиболее распространенные симптомы/признаки:
о В острых случаях (у подростков) боль в спине
• Внешний вид пациента:
о Лица подросткового возраста, активно занимающиеся спортом, с жалобами на острую боль в нижней части спины
о Большинство пациентов с ПЗАК/LV занимаются теми или иными видами спорта
• ПЗАК: основная клиническая симптоматика:
о Острое начало >> более или менее длительный период болевого синдрома в нижней части спины ± ишиалгия:
— У 66% пациентов в анамнезе удается установить предшествовавший развитию клиники эпизод относительно незначительной травмы или подъема тяжести (тяжелая атлетика, гимнастика)
о Физикальное исследование: симптомы аналогичны грыже межпозвонкового диска
• LV: не удается установить провоцирующего фактора, длительный анамнез болевого синдрома в спине, иногда становится случайной находкой при обследовании:
о Физикальное исследование: уменьшение объема активных движений, ± усиление выраженности кифоза и боль при пальпации остистых отростков
2. Демография:
• Возраст:
о Старший детский и подростковый возраст
• Пол:
о М>Ж (в группе ПЗАК пациенты мужского пола составляют до 85%)
• Эпидемиология:
о В структуре хирургических вмешательств по поводу грыж межпозвонковых дисков в подростковом возрасте, случаи ПЗАК составляет 20% (пациенты возрасте 13-17 лет составляют 33% из них)
3. Течение заболевания и прогноз:
• LV: симптоматика разрешается по прошествии нескольких месяцев (чаще всего) или лет (редко):
о Данные литературы свидетельствует о превращении LV в грыжу Шморля вентральной локализации
• ПЗАК: результаты хирургического лечения хорошие и отличные, иногда может отмечаться легкий преходящий неврологический дефицит
4. Лечение перелома апофизарного кольца:
• LV: консервативное лечение — анальгетики и ограничение физической активности в острый период
• ПЗАК: основным методом является хирургическое лечение, консервативное лечение редко дает результаты:
о Одно- или двусторонняя ляминотомия с удалением костного фрагмента ± диска
е) Диагностическая памятка. Советы по интерпретации изображений:
• МРТ у молодых пациентов, КА у которых еще не подвергся оссификации, является более чувствительным методом диагностики по сравнению с рентгенографией и КТ
• Для диагностики сочетанных повреждений связочных структур обязательно выполнение МРТ в режимах Т2 FS/STIR
ж) Список использованной литературы:
1. Singhal A et al: Ring apophysis fracture in pediatric lumbar disc herniation: a common entity. Pediatr Neurosurg. 49(1):16-20, 2013
2. Wu X et al: A review of current treatment of lumbar posterior ring apophysis fracture with lumbar disc herniation. Eur Spine J. 22(3):475-88, 2013
3. Wu XY et al: Posterior lumbar ring apophysis fracture. Orthop Surg. 3(1):72-7, 2011
4. Chang CH et al: Clinical significance of ring apophysis fracture in adolescent lumbar disc herniation. Spine (Phila Pa 1976). 33(16):1 750-4, 2008
5. Sairyo К et al: Three-dimensional finite element analysis of the pediatric lumbar spine. Part I: pathomechanism of apophyseal bony ring fracture. Eur Spine J. 15(6):923-9, 2006
6. Asazuma T et al: Lumbar disc herniation associated with separation of the posterior ring apophysis: analysis of five surgical cases and review of the literature. Acta Neurochir (Wien). 145(6):461-6; discussion 466, 2003
7. Mendez JS et al: Limbus lumbar and sacral vertebral fractures. Neurol Res. 24(2):1 39-44, 2002
8. Bonic EE et al: Posterior limbus fractures: five case reports and a review of selected published cases. J Manipulative Physiol Ther. 21 (4):281-7, 1998
9. Martinez-Lage JF et al: Avulsed lumbar vertebral rim plate in an adolescent: trauma or malformation? Childs NervSyst. 14(3): 131—4, 1998
10. Talha A et al: Fracture of the vertebral limbus. Eur Spine J. 6(5):347—50, 1997
Редактор: Искандер Милевски. Дата публикации: 31.7.2019
Остеохондропатии
Остеохондропатии представляют собой группу болезней опорно-двигательной системы, которые сопровождаются нарушением питания костной ткани в месте приложения высокой механической нагрузки и последующим развитием асептического некроза. Заболевание развивается у детей и подростков, характеризуется длительным течением и имеет относительно благоприятный прогноз.
Причины возникновения
Ведущую роль в формировании патологии играет травматический фактор. К развитию остеохондропатии могут привести как частые однотипные травмы, так и чрезмерно высокие физические нагрузки. Результатом систематического локального травмирования или сильных мышечных сокращений является сдавление, а затем и полная несостоятельность функции сосудов, которые питают кость.
Выделяют также ряд факторов, повышающих риск формирования остеохондропатий:
Действие патологических факторов приводит к развитию подхрящевого некроза определенных участков кости. Постепенно происходит деструкция костной ткани, а затем – изменение формы пораженной области, что нередко сопровождается деформацией ближайшего сустава.
Отличительные признаки остеохондропатий
Все патологии, которые относятся к данной группе заболеваний, имеют ряд общих проявлений:
Патологический процесс поражает эпифизы (расширенные конечные участки) и апофизы (области прикрепления сухожилий) трубчатых костей. Реже наблюдается остеохондропатия позвоночника и губчатых костей.
Развитие патологического процесса
Течение всех остеохондропатий характеризуется 5 последовательными стадиями:
Развитию асептического некроза, как правило, предшествует либо механическая травма, либо длительная ишемия (недостаточность кровоснабжения). В качестве компенсации, возникает воспалительный процесс. Но если травматическое воздействие продолжается, как например, в случае высоких спортивных нагрузок, либо сохраняется ишемия, а тем более, если она усугубляется приемом противовоспалительных средств, блокирующих компенсаторное воспаление, наступает стадия некроза. Иными словами, происходит гибель костной или хрящевой ткани.
Патологический процесс часто заканчивается деформацией пораженной области, выраженность которой будет зависеть от правильного выбора терапии и полноценной разгрузки сустава во время болезни. Отсутствие лечения или неправильная тактика ведения пациента может привести к развитию у ребенка стойкой костной деформации и остеоартроза вторичного характера.
Характеристика отдельных остеохондропатий
Рассмотрим симптоматику и характерные особенности наиболее распространенных вариантов заболевания.
Болезнь Легга-Кальве-Пертеса
Остеохондропатия головки бедренной кости возникает у детей младшего возраста и подростков до начала полового созревания. У мальчиков болезнь встречается гораздо чаще, чем у девочек. Патологический процесс отличается длительным течением: средняя продолжительность составляет 3 года, но иногда болезнь затягивается до 5 и даже 6 лет. Патологические изменения обычно имеют односторонний характер (чаще выявляются слева), но в части случаев поражаются суставы с обеих сторон.
Главными причинами развития болезни Пертеса является предшествующая травма области поражения или чрезмерная спортивная нагрузка в сочетании с местными сосудистыми нарушениями врожденного характера. Допускается также действие таких факторов, как:
Патологический процесс развивается медленно. Симптоматика на первой стадии заболевания неяркая: дети предъявляют жалобы на боль в суставе приступообразного характера, которая, как правило, иррадиирует в колено. Дальнейшее развитие болезни приводит к тому, что ребенок быстро устает при ходьбе, хромает. При отсутствии медицинской помощи или неполноценном лечении возможность свободных движений в суставе затрудняется, а затем нога на стороне поражения становится короче здоровой. Самым неблагоприятным исходом заболевания является развитие остеоартроза тазобедренного сустава у детей с нарушением его функции и выраженным болевым синдромом.
Остеохондропатии коленного сустава
Остеохондропатия бугристости большеберцовой кости, или болезнь Осгуд-Шляттера характерна для юношей старше 13 лет. Поражение может носить одно- или двухсторонний характер.
Болезнь Осгуда-Шлаттера иногда развивается у подростков на фоне полного здоровья. В остальных случаях пациент может отмечает связь патологического процесса с высокими нагрузками на ноги во время интенсивных спортивных тренировок, занятий в балетной школе.
Объективным проявлением патологии является болезненная припухлость, расположенная чуть ниже коленной чашечки. При болезни Осгуд-Шляттера основной жалобой пациентов заболевания является боль в колене, которая усиливается при ходьбе и беге. Функциональные возможности сустава не нарушаются или страдают незначительно.
Еще одним вариантом остеохондропатии коленного сустава является болезнь Синдинга-Ларсена-Йоханссона. Она также диагностируется в основном у мальчиков старше 10 лет, которые активно занимаются спортом. Патология проявляется остеохондропатией нижней или (реже) верхней части надколенника. Субъективно заболевание проявляется болью в передней части коленного сустава, ее интенсивность увеличивается при быстрой ходьбе, беге, подъеме по лестнице. Болезнь Ларсена может сочетаться с болезнью Осгуд-Шляттера.
Болезнь Келлера-II
Остеохондропатия плюсневой кости поражает преимущественно девушек-подростков. Заболевание имеет постепенное начало. В области 2 или 3 плюсневой кости стопы появляются приступообразные боли, которые провоцируют возникновение хромоты. Когда период выраженной болезненности стихает, пациент перестает хромать.
В месте поражения определяется небольшой отек. При отсутствии лечения или неправильной терапии наблюдается укорочение соответствующего пальца, которое сопровождается ограничением движений и резкой болезненностью при пальпации.
Болезнь Келлера-I
Остеохондропатия ладьевидной кости – редкая патология, которая встречается у мальчиков дошкольного возраста. Причиной развития заболевания является травма, а также костная деформация, вызванная недостатком витамина D.
Болезнь Келлера-I сопровождается болью, которая усиливается во время ходьбы, и отеком в области внутренней поверхности стопы. При дальнейшем течении заболевания развивается хромота.
Болезнь Шейермана-Мау (Шоермана-Мау)
Довольно частое заболевание, которое сопровождается поражением апофизов позвонков, возникает у подростков, чаще мужского пола. При болезни Шейермана-Мау образуется кифоз средней и нижней части грудного отдела позвоночника. Формируется косметический недостаток: спина принимает округлый вид. Как правило, это и является поводом для обращения к врачу, так как боли при этой патологии выражены слабо.
Болезнь Кальве
Остеохондропатия тела позвонка – редкое заболевание, которое наблюдается, как правило у мальчиков младшего возраста. Причины развития болезни неясны, допускается роль наследственной предрасположенности.
В большинстве случаев при болезни Кальве происходит поражение позвонка грудного отдела. Ребенок внезапно начинает предъявлять жалобы на боль и усталость в спине. Объективно определяется болезненность и припухлость в области пораженного позвонка.
Болезнь Шинца
Заболевание представляет собой остеохондропатию пяточной кости. Развивается болезнь Шинца у детей в подростковом возрасте, чаще – у девочек. Провоцирующими факторами являются повышенные спортивные нагрузки и постоянное травмирование области пяточного бугра (например, при ношении неудобной обуви). Часто поражаются пяточные бугры с обеих сторон.
Болезнь Шинца сопровождается болями в пятке, которые усиливаются после долгой ходьбы, прыжков, бега. В области пяточного бугра образуется плотная припухлость без признаков воспаления.
Частичные остеохондропатии
Эти варианты заболевания присущи подросткам мужского пола и молодым мужчинам. Чаще всего частичные остеохондропатии локализуются в области коленного сустава. На одной из суставных поверхностей образуется локальный некроз, который может привести к формированию так называемой «суставной мыши» – свободно расположенного внутрисуставного тела. Частичные остеохондропатии также сопровождаются болевым синдромом, выраженность которого усиливается после физической нагрузки.
Лечение в клинике доктора Симкина
Общие принципы терапии остеохондропатий основаны на борьбе с проявлениями патологии и обеспечении покоя пораженной области. Однако истинная причина этой группы заболеваний кроется в нарушении кровообращения в зоне воспаления. Следовательно, и бороться надо не с воспалительными явлениями, а с их причиной. С этой задачей эффективно справляется остеопатия.
В процессе диагностики врач-остеопат при помощи своего основного инструмента – рук – исследует весь организм пациента в целом, выявляя проблемные места и прорабатывая их. В частности, в области патологических изменений при остеохондропатиях специалист определяет локальное напряжение тканей, вызывающее недостаточность кровообращения, и при помощи легкого остеопатического массажа работает над улучшением питания пораженных тканей. Кроме того, возможна еще одна причина напряжения тканей и нарушения кровоснабжения, проявляющаяся в остеохондропатии. Это нарушение баланса тела, например, с его смещением вперед или в сторону. При этом увеличивается нагрузка на соответствующие суставы, сухожилия или позвонки. В свою очередь, причиной этого нарушения может быть полученная когда-то травма. И в этом случае, остеопатия также может быть эффективна для выявления первопричины и эффективного лечения остеохондропатии.
Лечение у врача-остеопата способствует стиханию боли и восстановлению нарушенных функций. Устранение местного дефицита кровообращения обеспечивает профилактику осложнений в виде костных деформаций и вторичного остеоартроза.
Врачи клиники доктора Симкина имеют богатый опыт лечения различных заболеваний. Мы гарантируем профессионализм и внимательность со стороны специалистов, индивидуальный подход к каждому из пациентов.
Записаться на прием можно по телефону или при помощи мессенджеров.
Вам понравилась статья? Добавьте сайт в Закладки браузера
