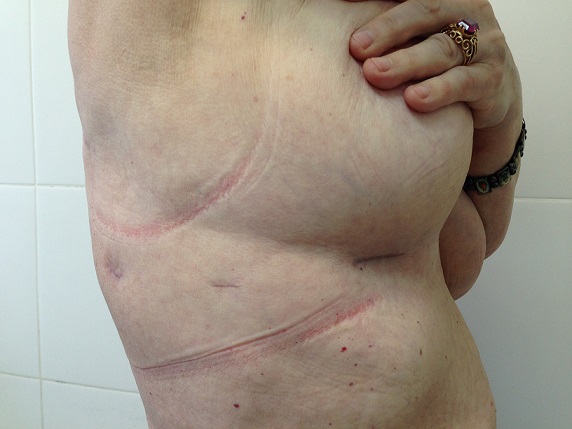
Атипичная резекция легкого что это такое
Атипичная резекция легкого что это такое
а) Показания для атипичной торакоскопической резекции легкого:
— Плановые: удаление ограниченных патологических очагов, расположенных на поверхности легкого. Резекция показана после первого рецидива спонтанного пневмоторакса.
— Противопоказания: предшествующая торакальная операция или диффузное заболевание, поражающее все легкое.
— Альтернативные операции: торакотомия с атипичной резекцией/лобэктомией/пульмонэктомией.
б) Предоперационная подготовка:
— Предоперационные исследования: рентгенография органов грудной клетки, компьютерная томография, подумайте об исследовании функции внешнего дыхания.
— Подготовка пациента: начало лечения с дренированием плевральной полости.
в) Специфические риски, информированное согласие пациента:
— Рецидив после удаления буллы или пузыря (менее 10% случаев)
— Кровотечение
— Подкожная эмфизема
— Инфекция (местная, эмпиема, пневмония)
— Повреждение нервов (межреберных, синдром Горнера)
— Может потребоваться переход к торакотомии
г) Обезболивание. Общее обезболивание (интубация).
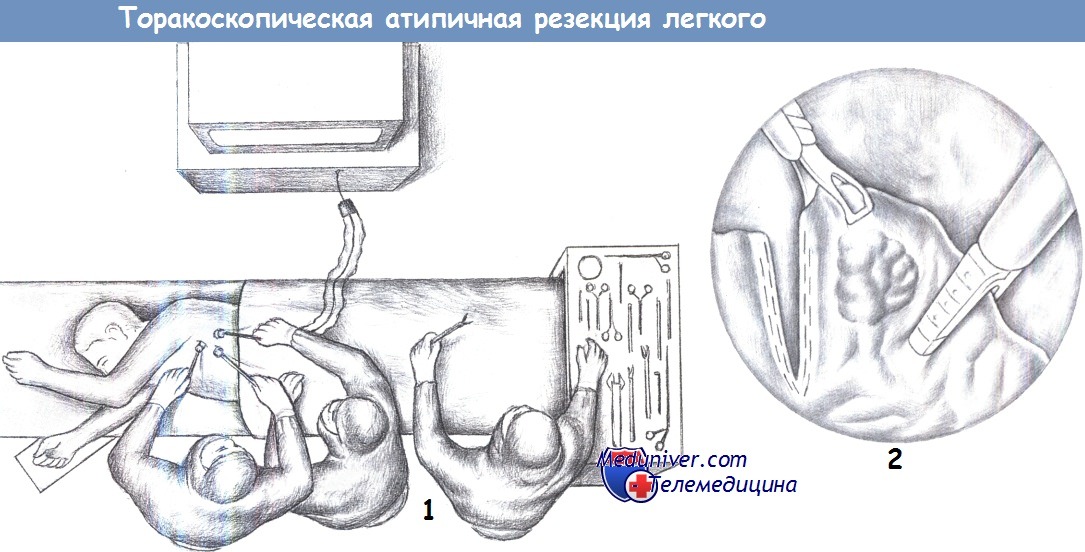
д) Положение пациента. На боку, рука располагается горизонтально на уровне плеча.
е) Доступ при торакоскопической атипичной резекции легкого. В подмышечном треугольнике, где мышечной ткани меньше: передний край широчайшей мышцы спины в пятом межреберье, под эндоскопическим контролем в седьмом межреберье по средней подмышечной линии, а также в пятом межреберье по заднему краю большой грудной мышцы.
ж) Этапы торакоскопической атипичной резекции легкого:
— Расположение, хирургическая бригада, доступы
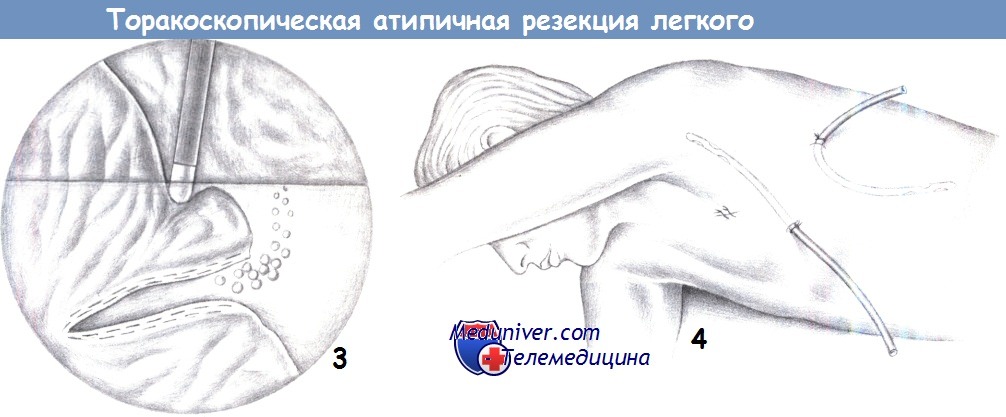
— Клиновидное иссечение
— Проверка герметичности
— Дренаж
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Небольшие пузыри можно перевязать у основания эндопетлей и иссечь.
— Плевродез: выскабливание париетальной плевры в области верхней грудной апертуры тупфером (абразионная техника) или аргоновоплазменная коагуляция. Альтернатива: выполнение плеврэктомии.
и) Меры при специфических осложнениях. При наличии выраженного утолщения плеврального покрова, плохом обзоре или кровотечении перейдите к открытой операции.
к) Послеоперационный уход после торакоскопической атипичной резекции легкого:
— Медицинский уход: пережмите плевральные дренажи и удалите их через 2 дня (предварительное условие: отсутствие утечки воздуха).
— Активизация: немедленно.
— Период нетрудоспособности: 2 недели.
л) Оперативная техника торакоскопической атипической резекции легкого:
— Положение пациента, хирургическая бригада, доступы
— Клиновидное иссечение
— Проверка герметичности
— Дренаж
2. Клиновидное иссечение. Поверхностные узелки резецируются сшивающим аппаратом Endo-GIA. Для более глубоких узлов рекомендуется клиновидное иссечение двумя или более кассетами сшивающего аппарата Endo-GIA. Клиновидные иссечения нужно планировать так, чтобы вся иссеченная паренхима могла бы быть герметизирована и ушита аппаратом. Резецированный препарат извлекается в контейнере через место введения троакара.
3. Проверка герметичности. Чтобы оценить проникновение воздуха через линию резекции после завершения прошивания аппаратом, рекомендуется проверка герметичности при заполнении плевральной полости водой. Для этого отключенное легкое нужно снова соединить с вентиляционной системой.
4. Дренаж. После расправления легкого, через места введения троакаров устанавливаются один или два плевральных дренажа.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Актуальность проблемы рака легкого обусловлена значительным ростом заболеваемости, трудностями диагностики и лечения данной патологии, а также высоким уровнем смертности.
Среди прочих методов лечения рака легкого ведущее положение занимает хирургический, являющийся единственным, позволяющим надеяться на стойкое выздоровление 27—30% больных (Павлов А. С. и соавт., 1979; Трахтенберг А. X., 1987).
Основными радикальными операциями при раке легкого являются пневмоэктомия и лобэктомия, а также их расширенные и комбинированные варианты (Трахтенберг А. X., 1987; Трахтенберг А. X. и соавт., 1989). Однако проблема хирургического лечения рака легкого имеет один существенный аспект, затрудняющий или делающий невозможным применение указанных выше объемов операций у значительной части больных.
В ближайшие годы предполагается дальнейшее постарение населения с преимущественным увеличением числа лиц старше 70 лет. К концу века число лиц пожилого возраста достигнет 15—20% (Двойрин В. В., Климентов А. А., 1985). В то же время известно, что заболеваемость раком легкого наиболее высока именно в старших возрастных группах (Двойрин В. В. и соавт., 1988; Мирабишвили В. М., 1989), а до 60% летальных исходов при этой патологии регистрируется у лиц старше 65 лет.
В этом возрасте чаще встречаются такие сопутствующие заболевания, как ишемическая болезнь сердца, хронический бронхит, эмфизема легких и т. д. Нередко наличие одновременно нескольких сопутствующих заболеваний (Адамян А. А. и соавт., 1985; Багаудинов И. Г., 1973; Гроховатская В. А., 1970).
Из-за возрастных изменений и сопутствующей патологии показания к оперативному, лечению суживаются. По данным Д. П. Березкина и соавт. 1(1985) отказ в радикальном хирургическом лечении больным в возрасте 50—59 лет имел место в 4,3%, в возрасте 60—69 лет у 48,9%, а у пациентов старше 70 лет в 87% случаев. Вместе с тем при решении вопроса о возможной операции определяющим является не возраст, а функциональное состояние организма и особенно дыхательной и сердечно-сосудистой систем (Вагнер Р. И., Комяков И. П., 1979).
Таким образом, для многих больных раком легкого старше 60 лет и части больных более молодого возраста, но отягощенных сопутствующей патологией, типичные объемы радикальных операций (в том числе лобэктомия) функционально не переносимы.
В связи с этим возникает вопрос о возможности использования у больных раком легкого операций, меньших по объему, чем лобэктомия. Практически выполнение подобных вмешательств возможно при начальных стадиях периферического рака легкого.
Под экономными операциями понимают сегментарные или атипичные резекции. И те и другие вмешательства выполняются при раке легкого, как правило, как вынужденные.
Отдаленные результаты после этих операций оцениваются в литературе неоднозначно: от неудовлетворительных (Павлов А. С: и соавт., 1979; Трахтенберг А. X., Самоходский Е. В., 1988) до признания их радикальности (Бирюков Ю. В. и соавт., 1991; Зырянов Б. Н. и соавт., 1989).
С теоретических позиций даже минимальный объем операции может оказаться радикальным в начальной стадии рака. Так, по данным аутопсий умерших от рака, отмечено, что пожилые люди чаще умирают от опухоли маленьких размеров без метастазов.Многие авторы при раке легкого связывают радикальность вмешательства не с объемом резекции, а с процессом метастазирования (Харченко В. П. и соавт., 1986).
С нашей точки зрения наиболее интересны в плане изучения атипичные резекции как наиболее простые в техническом отношении, сопровождающиеся максимальным сохранением функционирующей легочной ткани, и к тому же кратковременные операции, что немаловажно для пожилых и ослабленных больных. Кроме того, при выполнении этих операций нарушается классический принцип для онкологии «футлярности», что интересно в плане прогноза.
Атипичные резекции являются также широко используемой в общей лечебной сети диагностической и лечебной операцией при периферических образованиях в легких, при этом срочное гистологическое исследование проводится не всегда. В связи с этим при наличии диагноза рака легкого необходимо решить вопрос о целесообразности повторного расширенного вмешательства.
Торакальное отделение РНИОИ располагает опытом лечения 125 больных периферическим раком легкого, которым с 1977 по 1992 г. в качестве оперативного пособия были выполнены атипичные резекции легких. В 103 случаях (82,4%) атипичная резекция была осуществлена как плановое радикальное вмешательство при начальных стадиях рака и противопоказаниях к лобэктомии.
Еще у 12 больных (9,6%) атипичная резекция была выполнена как условно-радикальное вмешательство. У 7 пациентов (5,6%) объем резекции не был расширен из-за отсутствия срочного гистологического анализа и ошибочной их клинической оценки как доброкачественных образований или солитарных метастазов из невыясненного очага.
Еще у двух больных (1,6%) интраоперационной верификации процесса с помощью атипичной резекции расширить объем вмешательства не позволило стойкое нарушение ритма сердца и у одного больного (0,8%) — дыхательная недостаточность. В одном случае (0,8%) причиной для применения резекции послужило ошибочное срочное гистологическое заключение.
Резекции выполнялись по общим правилам аппаратным способом с учетом бронхо- и ангиоархитектоники соответствующих долей легкого, отступя 3 см от границы опухоли. Клиновидные резекции были выполнены у 80 пациентов (64%), краевые У 35 (28%), плоскостные у двоих <1,6%), сложной конфигурации У 8 (6,4%). При наличии увеличенных лимфатических узлов производилось их удаление с гистологическим исследованием.
В исследуемой группе больных преобладали лица мужского пола 95 (76%) против 30 (24%). Больных в возрасте до 39 лет было 3 (2,4%), от 40 до 49—16 (12,8%), от 50 до 59—53 (42,4%) и старше 60—63 (42,4%). Такое число больных пожилого возраста подтверждает, что экономные резекции чаще выполняются у людей пожилого возраста. Для сравнения — среди лиц,подвергнутых за то же время лобэктомии, больных старше 60 было всего 13,3%.
Первая стадия рака легкого была у 52 больных (41,6%), вторая у 49 (39,2%), третья у 24 (19,8%). Метастазы в лимфатических узлах были выявлены при гистологическом исследовании у 8 (6,4%) больных. Периферический рак легкого распределился по морфологическому критерию следующим образом : Плоскоклеточный рак легкого был выявлен у 45 пациентов (36%), аденокарцинома у 60 (48%), мелкоклеточный рак у 10 (8%), у 6 больных (4,8%) были биморфные опухоли, у 4 (3,2%) крупноклеточный рак.
Предоперационная подготовка включала проведение по показаниям кардиотропной, общеукрепляющей, противовоспалительной, дезинтоксикационной терапии. Ряду больных назначались антибксидантные препараты в сочетании с сеансами ГБО.Послеоперационное введение было стандартным для торакальных больных.
Несмотря на более высокий операционно-анестезиологический риск, обусловленный возрастом и сопутствующей патологией, непосредственные результаты атипичных резекций оказались лучше, чем после лобэктомии. По нашим данным послеоперационные осложнения составили соответственно 16,0 и 29,2% (Р
Торакоскопические резекции легких
Важным принципом хирургического лечения рака является выполнение минимально травматичных операций, с тем, чтобы по возможности сохранить функции пораженного органа и сократить послеоперационный период. Это достигается широким применением малоинвазивных и органосохраняющих методик, преимущества которых очевидны и не вызывают сомнений ни у врачей, ни у пациентов. Большинство урологических, гинекологических и иных операций на органах брюшной полости давно уже выполняются с использованием лапароскопической техники, которая стала «золотым стандартом» современной хирургии.
Внедрение эндоскопических технологий в торакальной хирургии происходило значительно медленнее, и долгое время ограничивалось выполнением небольших диагностических операций (биопсии плевры, краевые резекции лёгких, дренирования плевральной полости). Это связано с особенностями анатомии грудной стенки (жесткий реберный каркас, ограничивающий свободу манипуляций), сложной анатомией легких и средостения (наличие близкорасположенных крупных сосудов, сокращения сердца), а также отсутствием одной несложной типовой операции (холецистэктомия в абдоминальной хирургии), которая бы позволила детально отработать эндоскопическую технику.
Хирургические вмешательства на легких и органах средостения сложны и требуют от хирурга высокой концентрации внимания, детального знания анатомии и точного выполнения всех этапов операции. Накопление большого опыта «открытой» торакальной хирургии, появление новых эндоскопических инструментов и механических аппаратов для разъединения тканей позволили расширить показания к торакоскопическим операциям. Неким промежуточным этапом перехода к полностью «закрытым» вмешательствам были видео-ассистированные резекции лёгких из мини-доступа, которые и сейчас широко выполняются в ряде клиник, но при этом не лишены многих недостатков классических «открытых» операций.
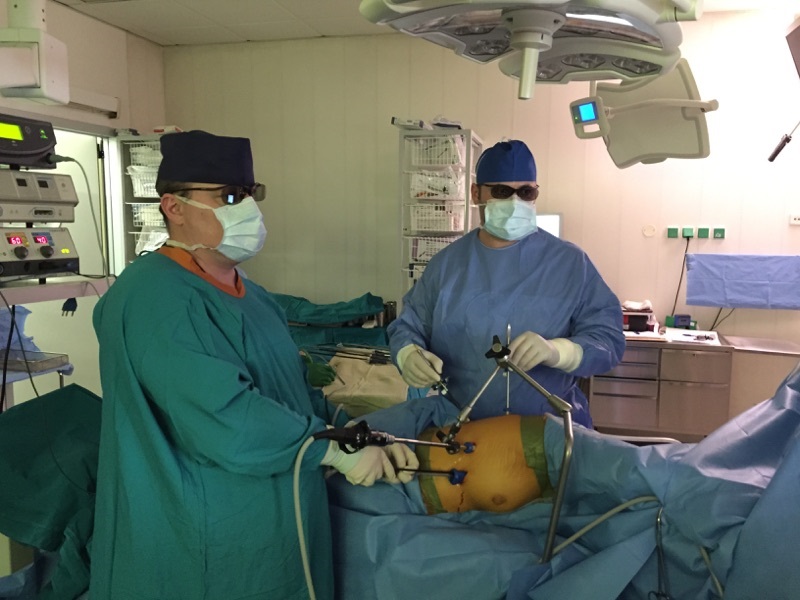
На сегодняшний день в нашей клинике при ранних стадиях периферического рака легкого (опухоль не более 5см в диаметре, без метастазов в лимфатических узлах) радикальная торакоскопическая лобэктомия уже стала стандартом хирургического лечения. Следует отметить, что при торакоскопических операциях по поводу злокачественных опухолей объем удаляемых тканей полностью соответствует таковому при «открытом» доступе, что сохраняет необходимую «онкологическую радикальность» вмешательства. За счет увеличения и высокой четкости изображения, в некоторых случаях, при торакоскопии удается более тщательно выполнить ревизию зоны операции и удалить пораженные ткани. Качественно иной уровень торакоскопической хирургии обеспечивает также применяемая нами система 3D-визуализации, аналоги которой используются в роботах «Da Vinci».
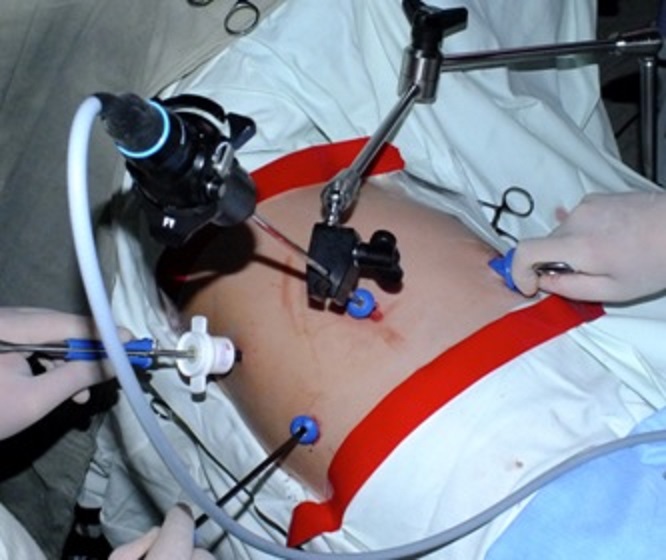
Торакоскопическая техника резекций легких в нашей клинике обладает рядом значительных преимуществ. Во время операции не используются ранорасширители, травмирующие межреберные нервы. Максимальный разрез до 4 см выполняется в конце операции с целью удаления опухоли, кисты или части легкого. Для визуализации операционного поля применяются специальные торакоскопы с гибким концом, что позволяет не менять положения камеры во время операции. Изменение поля зрения происходит за счет управления камерой при помощи специальных кнопок. Используются мягкие анатомические (соответствующие форме межреберного промежутка) троакары, а места установки портов ушиваются саморассасывающимися нитями.
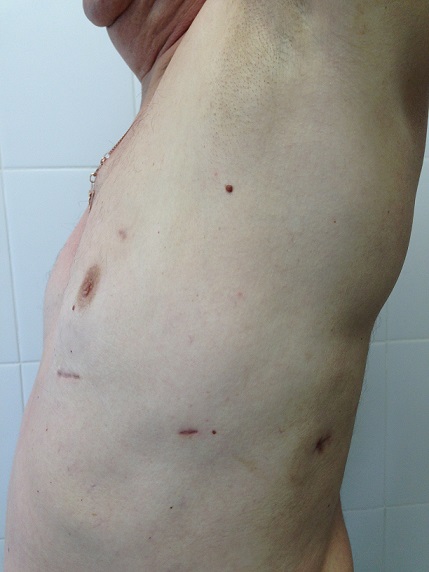
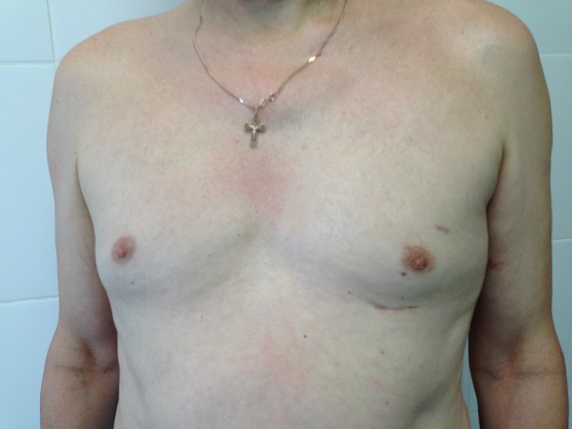
Применение сверхтонких инструментов (диаметром 3 и 5мм) и тончайшей гибкой оптики позволяет значительно уменьшить травматизацию тканей во время операции и существенно снижает интенсивность болевого синдрома в послеоперационном периоде, а в ряде случаев почти полностью его исключает. Точное выделение всех анатомических структур, применение современных сшивающих степлеров и систем гемостаза позволяет снизить интраоперационную кровопотерю до 50-100мл.
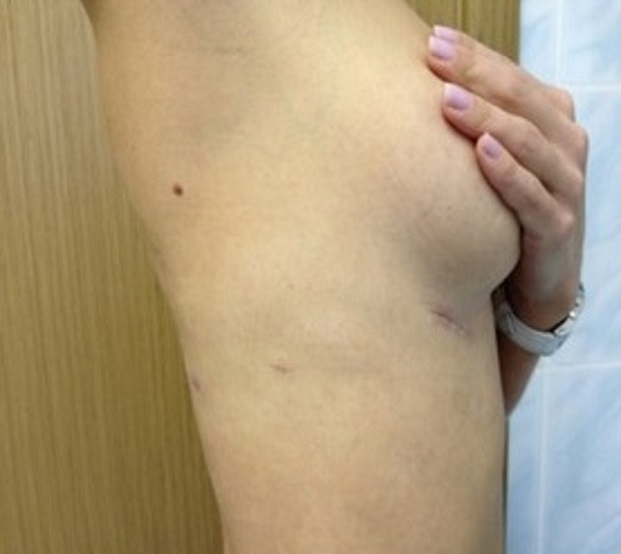
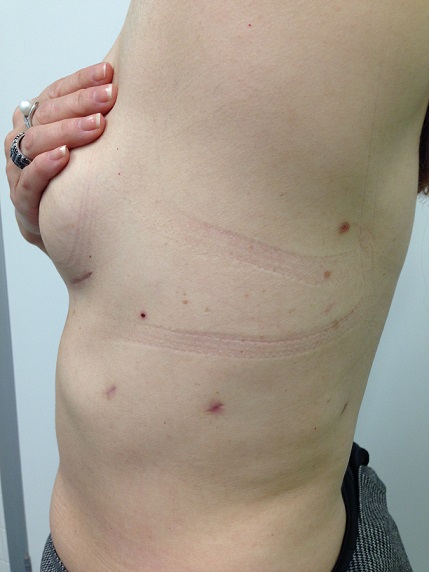
В нашей клинике все торакоскопические операции выполняются на самом современном оборудовании ведущих мировых производителей с использованием лучших расходных материалов. Оперирующие хирурги прошли обучение и стажировки в ведущих клиниках Франции, Бельгии и США. Некоторые операции выполнены впервые в России.
Лечение I и II стадий немелкоклеточного рака легкого
Для I и II стадий немелкоклеточного рака легкого (НМРЛ) характерно вовлечение в патологический процесс только одного легкого и отсутствие поражения средостения или каких-либо других структур. На раннем этапе выявляется не более 30% всех случаев НМРЛ [1].
Общие принципы терапии
Стадирование рака легкого осуществляется в соответствии с системой TNM. В настоящее время стадию НМРЛ определяют, основываясь на последней, 8-й редакции системы, принятой в 2016 году [1].
Таблица 1. Стадирование рака легкого по системе TNM 8 пересмотра [2].
| Стадия заболевания | ТХ | N0 | М0 |
|---|---|---|---|
| Стадия IA1 | T1a(mi) | N0 | M0 |
| T1a | N0 | M0 | |
| Стадия IA2 | T1b | N0 | M0 |
| Стадия IA3 | T1c | N0 | M0 |
| Стадия IB | T2a | N0 | M0 |
| Стадия IIA | T2b | N0 | M0 |
| Стадия IIB | T1a-c | N1 | M0 |
| T2a | N1 | M0 | |
| T2b | N1 | M0 | |
| T3 | N0 | M0 |
* T1a(mi) – минимально инвазивная карцинома.
Основным методом лечения I и II стадий НМРЛ является полная хирургическая резекция опухоли при отсутствии противопоказаний к операции. Для пациентов со II стадией НМРЛ показана адъювантная химиотерапия. Ее также может быть целесообразно назначать при стадии IB, особенно с признаками высокого риска. Пациентам с опухолями стадии IA после резекции адъювантная химиотерапия не показана [3].
Послеоперационная лучевая терапия показана только пациентам I и II стадии, у которых обнаружено опухолевое поражение в области резекции [4].
Лучевая терапия – альтернатива для пациентов, не являющихся кандидатами на хирургическое лечение вследствие сопутствующих заболеваний или отказа от операции [5]. Стереотаксической радиотерапии отдается предпочтение при опухолях с размерами менее 5 см. Обычное фракционирование показано пациентам с более массивными поражениями или при недоступности стереотаксической радиотерапии.
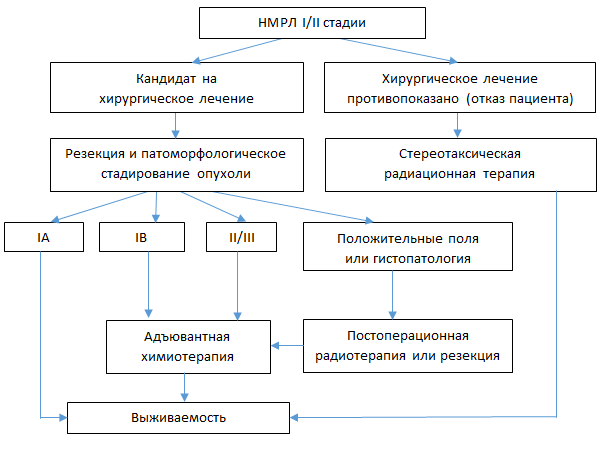
Алгоритм лечения потенциально резектабельного НМРЛ
Хирургическое лечение НМРЛ
Хирургическая лечение – стандартный подход при НМРЛ I и II стадии, а также в случае отсутствия доказательств вовлечения средостения до хирургической резекции.
Анатомическая резекция – лобэктомия
Процедурой выбора считается хирургическая резекция одной доли легкого, лобэктомия, имеющая важное преимущество по сравнению с пневмонэктомией в случаях, когда поражение может быть резецировано полностью, – способность сохранять легочную функцию [6]. При этом альтернативой открытой торакотомии считается видеоторакоскопия [7], обеспечивающая снижение инвазивности лечения ранней стадии НМРЛ.
Применение видеоторакоскопии позволяет снизить последствия хирургического вмешательства, в том числе уменьшить выраженность послеоперационного болевого синдрома, что особенно важно для пациентов с тяжелой сопутствующей патологией [8]. Кроме того, благоприятная переносимость видеоторакоскопии может увеличить комплайенс постоперационной адъювантной химиотерапии. Так, анализ данных 100 пациентов с НМРЛ после лобэктомии и последующей адъювантной химиотерапии показал, что при проведении вмешательства с помощью видеоторакоскопии гораздо реже приходилось откладывать назначение химиотерапии (18% против 58%) и снижать ее дозу (26% против 49%) по сравнению с открытой торакотомией [9].
Несмотря на то, что эффективность видеоторакоскопии по сравнению с обычными хирургическими методами не была подтверждена в рандомизированных исследованиях, ретроспективные данные позволяют сделать вывод о безопасности и эффективности лобэктомии с помощью видеоторакоскопии для пациентов с I стадией НМРЛ без ущерба для выживаемости 10.
Ограниченная (сублобарная) резекция может подразумевать анатомическую или неанатомическую сегментэктомию с удалением первичной опухоли, внутрилегочных, прикорневых и медиастинальных лимфатических узлов. Сублобарная резекция может быть терапией выбора для пациентов, которые не в состоянии перенести удаление всей доли легкого вследствие снижения функции легких, преклонного возраста или тяжелой сопутствующей патологии.
Результаты ряда исследований свидетельствуют, что сублобарная резекция связана с худшими показателями выживаемости по сравнению с лобэктомией [6,14]. По различным данным, при неанатомической резекции увеличивается частота местного рецидива на 5-10% [15]. Предложенная в качестве способа уменьшения частоты локального рецидива при сублобарной резекции интраоперационная брахитерапия, к сожалению, оказалась неэффективной, что подтверждено данными клинического исследования III фазы ALLIANCE [16], свидетельствующими об отсутствии существенной разницы между сублобарной резекцией с и без сочетания с интраоперационной брахитерапией.
Однако существует и противоположная точка зрения, утверждающая, что эффективность сублобарной резекции на ранних стадиях НМРЛ, особенно при размере поражения не более 2 см, может быть сравнима с результатом, полученным после лобэктомии [17].
Согласно рекомендациям Европейского общества торакальных хирургов 2006 года, целесообразно проводить систематическое удаление лимфоузлов во всех случаях с целью обеспечения полноты резекции [18]. Такая же тактика декларируется и в рекомендациях Британского торакального общества 2010 года [19].
Согласно федеральным российским рекомендациям, стандартным объемом медиастинальной лимфаденэктомии при операциях на правом легком считается удаление правых нижних паратрахеальных (трахеобронхиальных, паратрахеальных, претрахеальных) узлов, на левом легком – парааортальных, субаортальных, левых нижних паратрахеальных узлов, а также независимо от стороны операции – бифуркационных, параэзофагеальных и узлов легочной связки соответствующих сторон [15].
Согласно рекомендациям Европейского общества торакальных хирургов ESTS [20], у пациентов с минимальным получением образцов тканей лимфоузлов, независимо от местоположения первичной опухоли, необходимо исследовать следующие уровни лимфоузлов и удаленные узлы, при наличии таковых:
У пациентов с систематической радикальной средостеночной лимфаденэктомией вся доступная средостеночная жировая ткань, относящаяся к одной стороне тела, подлежит удалению, включая следующие уровни:
Пациенты, у которых не все упомянутые уровни лимфоузлов были удалены, автоматически классифицируются как имеющие «минимальное получение образцов ткани лимфоузлов».
При метастатическом поражении лимфоузлов средостения показана расширенная медиастинальная лимфаденэктомия, подразумевающая удаление превенозных, ретротрахеальных и верхних паратрахеальных узлов с окружающей клетчаткой соответствующей стороны [15].
При микроскопическом вовлечении опухолевых клеток по линии резекции (R1) прогноз заболевания значительно менее благоприятный по сравнению с резекцией с отрицательными микроскопическими полями (R0) [21,22].
Для пациентов со стадией IIB вследствие вовлечения в опухолевый процесс грудной стенки может быть показана резекция грудной стенки в едином блоке с опухолью и тканью легкого («en-bloc»). По данным ретроспективного исследования с участием 212 пациентов, это позволило достичь высоких показателей выживаемости в течение пяти лет [23].
Частота локального рецидива после хирургического вмешательства у пациентов с НМРЛ I и II стадии составляет, по разным данным, от 6% до 55% [24,25].
Адъювантная терапия
После потенциально радикальной резекции опухоли при НМРЛ существует вероятность прогрессирования заболевания вследствие отдаленного метастазирования или местного рецидива. Адъювантная химиотерапия после радикальных операций у некоторых больных на ранних стадиях заболевания (IB и II) позволяет улучшить безрецидивную и общую 5-летнюю выживаемость.
Клинические исследования, в которых в качестве адъювантной химиотерапии применялись современные схемы на основе цисплатина, продемонстрировали преимущество в выживаемости для пациентов с НМРЛ II стадии и, возможно, со стадией IB [26], но не подтвердили эффективность у пациентов со стадией IA [27].
Адъювантную терапию назначают после восстановления пациента от хирургического лечения (но не позже 8 недель), ее длительность в среднем составляет 3-4 цикла. Для химиотерапии можно использовать любые платиносодержащие комбинации с включением препаратов 3 поколения или этопозида. Наиболее изученными считаются комбинации винорельбина и цисплатина, гемцитабина и цисплатина, паклитаксела и карбоплатина [15].
Определенных рекомендаций по назначению таргетных препаратов в качестве адъювантной терапии на сегодня не существует. Данные ряда исследований свидетельствуют, что у пациентов с мутацией EGFR на ранней стадии заболевания (особенно на стадии IIIA после резекции опухоли) назначение в качестве адъювантного лечения эрлотиниба сопряжено с увеличением выживаемости без рецидива [26, 28]. Однако неизвестно, свидетельствуют ли эти результаты об улучшении общей выживаемости или о пролонгировании времени до рецидива.
В то же время в работе Kelly K с соавт. с участием 973 пациентов с НМРЛ и мутацией в гене EGFR [29] было показано, что адъювантная химиотерапия эрлотинибом не пролонгирует выживаемость без рецидива. Столь противоречивые данные свидетельствуют о необходимости дальнейших исследований эффективности ингибиторов тирозинкиназы в качестве адъювантной химиотерапии у EGFR-позитивных пациентов с НМРЛ.
Прогноз НМРЛ I и II стадии
У пациентов со стадией I и II НМРЛ на прогноз заболевания влияет ряд факторов, среди которых:
Постоперационное наблюдение
Целью постоперационного наблюдения после первичного лечения НМРЛ является раннее обнаружение рецидива или второго первичного рака легкого.
Физический осмотр, КТ грудной клетки рекомендовано проводить каждые 6 месяцев на протяжении первых двух лет после лечения, а затем – ежегодно [41]. Однако на конгрессе Европейского общества медицинской онкологии ESMO 2017 года в Мадриде были представлены результаты исследования с участием 1775 пациентов с полностью резецированным НМРЛ I-II-IIIA стадии, продемонстрировавшие отсутствие разницы в общей выживаемости между пациентами, проходящими КТ-сканирование каждые 6 месяцев в первые два года после операции, и пациентами, не делающими этого исследования.
Тем не менее, наблюдение на основе КТ по-прежнему остается оптимальным способом контроля из-за возможного развития повторного случая первичного рака у пациентов после полной резекции НМРЛ.