Другая уточненная дегенерация межпозвоночного диска что это такое
Другая уточненная дегенерация межпозвоночного диска что это такое
а) Дегенерация диска. Введение. Описание морфологии изменений, наблюдаемых при дегенеративных заболеваниях межпозвонковых дисков, требует принятия единой терминологии, позволяющей специалистам разного профиля общаться на одном языке. Ниже представлен обзор ряда патологоанатомических терминов и определений, предложенных междисциплинарным комитетом и рекомендованных к использованию многочисленными профессиональными сообществами. Эти общие термины носят описательный характер и не зависят от используемого метода диагностики.
Не следует переоценивать тот факт, что приведенные ниже отдельные термины не принимают в расчет данные об этиологии заболевания, его клинике, прогнозе и необходимости лечения.
Интенсивность МР-сигнала При дегенеративных заболеваниях дисков могут встречаться любые или все из нижеперечисленных явлений. Истинная или видимая дегидратация, фиброз, снижение высоты межпозвонкового диска, протрузия, расслаивающая/слизистая дегенерация фиброзного кольца, спондилофиты апофизов тел позвонков, изменения замыкательных пластинок/прилежащих участков костного мозга.
При тяжелой кальцификации дисков в их толще могут быть видны участки снижения или полного отсутствия сигнала. Потерю сигнала связывают с низкой плотностью подвижных протонов, а также, при исследовании в режиме градиентного эхо (GRE), с его чувствительностью к неоднородной магнитной восприимчивости, наблюдаемой в кальцифицированных тканях.
Зоны гиперинтенсивного сигнала в толще дегенеративно измененных дисков, который подавляется в режимах насыщения жировой ткани, вероятно, являются зонами жировой инфильтрации костного мозга.
Наличие дефектов между волокнами фиброзного кольца или их отрыв от точек прикрепления к телам позвонков, либо разрывы волокон на протяжении, расположенные поперечно, т.е. в радиальном направлении, или концентрически между отдельными слоями волокон, носят название трещин фиброзного кольца. При МРТ в Т2-режиме эти изменения отличаются высокой интенсивностью сигнала и расположены в толще наружных отделов фиброзного кольца/области прикрепления ЗПС (т. н. «зона высокой интенсивности»).
При введении контраста в этих зонах иногда отмечается усиление сигнала, что связывают с реактивными репаративными процессами. Термин «разрыв фиброзного кольца» использовать не рекомендуется.
Роль нарушения целостности фиброзного кольца как главного причинного фактора дегенерации межпозвонкового диска не доказана. В свете продолжающихся споров вокруг концепции «внутреннего разрыва диска» скорее всего будет некорректно говорить о том, что радиальные разрывы диска являются чем-то большим, чем проявление выраженной дегенерации диска. В отсутствие четких данных, свидетельствующих о наличии однозначной причинно-следственной связи между этими дегенеративными изменениями и клинической картиной, разрывы фиброзного кольца всегда следует принимать во внимание, особенно учитывая противоречивость концепции «дискогенной боли» и связанное с ней применение с диагностической целью дискографии, информативность которой также может быть спорной.
Считается, что боль в спине у ряда пациентов возникает и в отсутствие морфологических изменений, например, грыжи диска или стеноза спинномозгового канала, связанных с экструзией вещества ядра диска через дефект фиброзного кольца в эпидуральное пространство.
Дегенеративные изменения связок и дугоотростчатых суставов могут наблюдаться в сочетании с дегенеративными изменениями дисков или изолированно и достаточно хорошо видны в ходе диагностики. Эти изменения лучше всего описывать по уровням, отражая одновременно наличие стеноза межпозвонковых отверстий и спинномозгового канала, выпота в полости дугоотростчатых суставов, кистозных и других патологических изменений.
б) Пролабирование и грыжа межпозвоночных дисков. Термин пролабирование используется для описания равномерного увеличения границ более 50% окружности диска с выстоянием их на небольшое ( 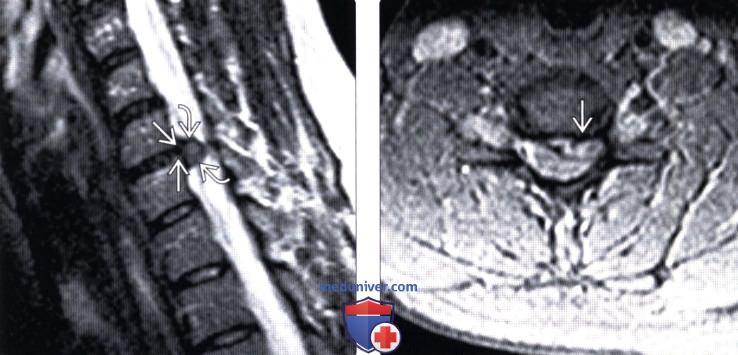
(Справа) На следующем аксиальном T2*GRE МР-И определяется крупная левосторонняя центральная экструзия диска, вызывающая умеренную компрессию дурального мешка и спинного мозга. 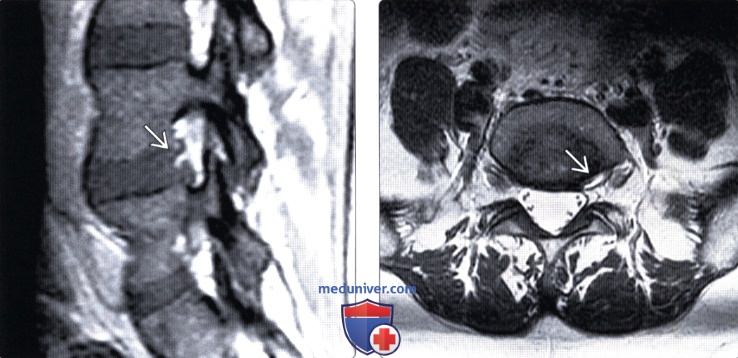
(Справа) Т2-ВИ, аксиальная проекция: расслоение фиброзного кольца вдоль задне-бокового края диска, определяющееся как линейная зона гиперинтенсивного сигнала с сохранением при этом нормального контура окружности диска. 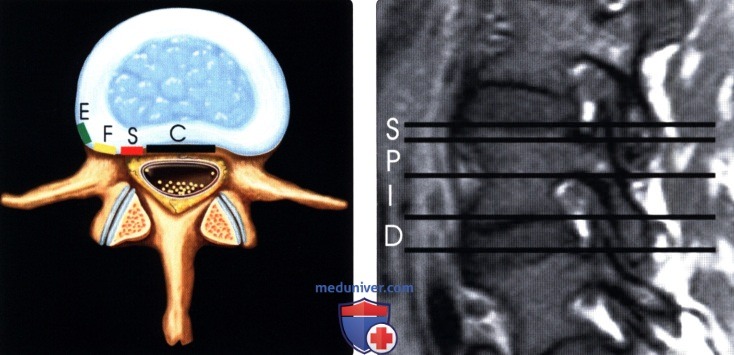
(Справа) На сагиттальном Т1-ВИ на уровне межпозвонкового отверстия поясничного сегмента представлена классификация и номенклатура грыж межпозвонкового диска: S (супрапедикулярная), Р (педикулярная), I (инфрапедикулярная) и D (дисковая).
в) Дегенеративные изменения замыкательных пластинок. Изучение взаимоотношений тел позвонков, замыкательных пластинок и межпозвонковых дисков проводилось с использованием моделей как дегенеративно измененных, так и обработанных химолапаином дисков. В качестве показателя служат изменения интенсивности сигнала костного мозга тел позвонков в прилежащих к смежным по отношению к дегенеративно измененному диску замыкательным пластинкам участках. Эти изменения могут быть представлены в трех формах.
Изменения интенсивности сигнала I типа могут быть похожи на таковые, наблюдаемые при спондилите, поэтому дифференциально-диагностическим критерием (по крайне мере у взрослых пациентов) здесь будет поражение межпозвонкового диска, которое при инфекционном воспалении характеризуется патологическим усилением сигнала и патологическими изменениями на Т2-взвешенных изображениях. Усиление сигнала межпозвонкового диска позволяет предположить наличие активного воспалительного процесса. Снижение высоты диска, склероз и изменение формы замыкательных пластинок, характерные для спондилита, наблюдаются также у пациентов, длительно получающих гемодиализ, и при пирофосфатной артропатии.
г) Список использованной литературы:
1. Fardon DF et al: Lumbar Disc Nomenclature: Version 2.0. Spine J. ePub, 2014
2. Fardon DF et al: Nomenclature and classification of lumbar disc pathology. Recommendations of the Combined task Forces of the North American Spine Society, American Society of Spine Radiology, and American Society of Neuroradiology. Spine (Phila Pa 1976). 26(5): E93-E113, 2001
3. Milette PC: The proper terminology for reporting lumbar intervertebral disk disorders. AJNR Am J Neuroradiol. 18(10): 1859-66, 1997
Редактор: Искандер Милевски. Дата публикации: 7.8.2019
Дегенеративные изменения позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Дегенеративно-дистрофические заболевания позвоночника проявляются структурными и функциональными изменениями системы элементов позвоночных двигательных сегментов. В процесс могут быть вовлечены межпозвонковые диски, концевые пластины, фасеточные суставы, а в запущенных стадиях — позвоночный канал и спинной мозг. Симптомы вариативны, зависят от локализации, стадии заболевания. Диагностика подразумевает проведение КТ, МРТ. Лечение консервативное, в сложных случаях при деструкции позвонков, образовании грыж — оперативное.
Рассказывает специалист ЦМРТ
Дата публикации: 19 Мая 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины дегенеративных изменений позвоночника
Дегенеративно-дистрофические изменения позвоночного столба всегда вторичны и являются реакцией на механическую травму или нарушение обмена веществ. Дистрофия позвоночника может быть вызвана метаболическими причинами:
Симптомы дегенеративных изменений позвоночника
Клинические проявления поражения позвоночно-двигательных сегментов многообразны, зависят от отдела позвоночника, вовлечения нервно-сосудистых пучков. Симптомы включают:
Стадии развития дегенеративных изменений позвоночника
Остеохондроз — наиболее часто встречающаяся форма дегенеративного поражения позвоночного столба. На начальной стадии болезни изменения развиваются в пульпозном ядре. Структура утрачивает эластичность, теряет воду, что приводит к травматизации гиалиновых пластинок и прилегающих участков тел позвонков. По мере прогрессирования дегенерации появляются трещины, разрывы пластинок (узелки Шморля) и фиброзного кольца (протрузии и грыжи дисков). Другие компоненты — тела позвонков, связки, суставы — со временем вовлекаются в процесс с развитием остеосклероза.
Суставные поверхности смещаются, постепенно появляются подвывихи фасеточных суставов — остеоартроз (реберно-поясничный артроз). Дистрофические изменения в телах позвонков и последующее разрушение в терминальной стадии заболевания инициируют искривление позвоночного столба, стеноз канала.
Как диагностировать
После оценки жалоб и анамнеза дегенеративные изменения позвоночника подтверждают с помощью тестов визуализации, проводят:
Компьютерную томографию. КТ показывает патологию костных структур:
Магнитно-резонансное сканирование. МРТ визуализирует изменения мягких тканей и помогает обнаруживать:
Нейромиографию. НМГ назначают для исключения неврологической природы симптомов
Патофизиологические механизмы дегенерации межпозвонковых дисков
Боль в спине — одно из наиболее распространенных болезненных состояний, выявляемое при осмотре у 12–30% населения. Примерно у 10% пациентов развивается хроническая боль в спине [1]. Боль в спине оказывает неблагоприятное влияние на психологическое благополучие пациентов, вызывая состояние стресса, депрессии и тревоги [2], а хронизация болевого синдрома представляет собой серьезную проблему для общественного здоровья вследствие изнурительного течения болезни и неблагоприятных социально экономических последствий [3]. Несмотря на то, что потенциальные причины боли многочисленны, они в значительной степени связаны с дегенерацией ткани межпозвонкового диска (МПД) [4–5]. В настоящее время хирургическое лечение является единственным доступным видом медицинского вмешательства в целях устранения возможных источников боли и восстановления биомеханической функции дисков. Однако интерес к разработке альтернативных методов лечения, в частности биологических методов восстановления ткани МПД, неуклонно растет [6].
Межпозвонковый диск
МПД представляет собой фиброхрящевую структуру, которая находится между позвонками и благодаря которой позвоночник обладает стабильностью и гибкостью. В каждом диске коллагеновое фиброзное кольцо включает в себя расположенное по центру сильно гидратированное студенистое ядро, эти структуры отделены от смежных тел позвонков тонким слоем гиалинового хряща, хрящевыми концевыми пластинками [7].
Студенистое ядро состоит из коллагена II типа и эластиновых волокон, заключенных в аггрекансодержащий гель. Фиксированная плотность заряда молекул аггрекана в студенистом ядре создает высокое осмотическое давление, что обеспечивает высокую степень гидратации студенистого ядра и позволяет поддерживать высоту МПД, а также приводит к перераспределению нагрузки по концевой пластинке [8, 9]. Клетки студенистого ядра обладают низкой плотностью, но происходят из клеток хорды, а затем на фоне созревания приобретают хондроцитоподобные черты [8]. Фиброзное кольцо состоит из 15–25 ламелей (концентрических колец) с параллельным расположением коллагеновых волокон в каждой ламели и перпендикулярным расположением коллагеновых волокон между соседними ламелями, что обеспечивает прочность на растяжение [10]. Внешняя часть фиброзного кольца содержит фибробластоподобные продолговатые тонкие клетки, в то время как клетки, расположенные внутри фиброзного кольца, имеют более округлую форму и похожи на хондроциты.
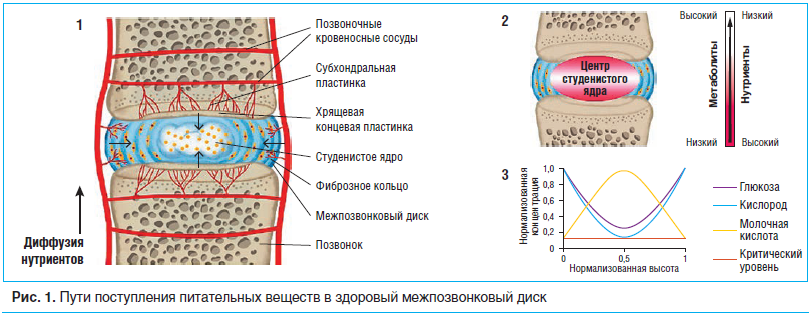
Питательные вещества в клетки аваскулярного студенистого ядра диска и внутреннего фиброзного кольца поступают через позвоночные кровеносные сосуды. Капилляры проникают из пространства костного мозга через субхондральную пластинку и заканчиваются петлями на стыке субхондральной и хрящевой концевой пластинок. Питательные вещества (например, кислород и глюкоза) диффундируют из капиллярного слоя через хрящевую концевую пластинку под влиянием градиентов, возникающих из-за метаболических потребностей дисковых клеток, тогда как продукты метаболизма (например, молочная кислота) диффундируют в обратном направлении. Клетки внешнего фиброзного кольца питаются от капилляров из кровеносных сосудов окружающих мягких тканей, которые на несколько миллиметров проникают в диск (рис. 1.1). Центр диска имеет самый низкий уровень содержания питательных веществ и максимальную концентрацию метаболитов (рис. 1.2). На рисунке 1.3 представлена схема нормализованных градиентов концентраций глюкозы, кислорода и молочной кислоты по всему ядру через концевую пластинку. Важно, что концентрация питательных веществ должна оставаться выше критических уровней для поддержания жизнеспособности и активности клеток.
Биомеханическая роль МПД определяется организацией и свойствами его макромолекулярных компонентов, которые синтезируются и поддерживаются с помощью небольшой популяции клеток-резидентов; соответственно, клеточная активность важна для сохранения диска в нормальном здоровом состоянии [11].
Нормальное старение межпозвонкового диска
МПД подвергается возрастным изменениям раньше многих других тканей организма с нарастанием гистоморфологических и функциональных изменений. Возрастные изменения МПД представляют собой нормальный процесс, в то время как дегенерация диска — патологическое состояние, которое приводит к структурным нарушениям и может вызывать преждевременное старение диска [12]. Хрящевые концевые пластинки обладают низкой проницаемостью и кровоснабжением, что на фоне старения приводит к изменению микроокружения МПД и стимуляции катаболических процессов [10]. Общее содержание протеогликанов в МПД снижается на фоне старения, приводя к снижению гидратации МПД и в результате к изменению его биомеханических свойств. Коллагеновые волокна II типа в студенистом ядре и фиброзном кольце замещаются волокнами I типа [13, 14]. В студенистом ядре начинает накапливаться желтый пигмент, и постепенно ядро становится трудноотличимым от фиброзного кольца.
Механизмы дегенерации МПД
Этиология дегенерации МПД
Как уже было сказано, процесс дегенерации МПД начинается раньше, чем в любой другой ткани организма, а термин «дегенерация диска» охватывает вариабельный диапазон морфологических и биохимических изменений [15].
Дегенерацию МПД связывают со сложным взаимодействием средовых и генетических факторов. Данный процесс включает в себя прогрессивное снижение поступления питательных веществ к тканям диска, а также изменение состава внеклеточного матрикса, что приводит к ослаблению тканей и изменению клеточного метаболизма. Сниженное поступление питательных веществ отрицательно влияет на способность диска к поддержанию состава внеклеточного матрикса, а также к снижению концентрации кислорода, при этом также снижается уровень pH [16]. Кальцификация концевых пластинок также приводит к снижению кровотока. Недостаточность питания нарушает способность МПД реагировать на повышение нагрузки или травму. Структурные повреждения со временем нарастают и ускоряют процесс дегенерации [17]. Причины дегенерации диска плохо изучены, однако исследования показали, что основную роль в ее развитии играет генетический компонент [18].
Выявлено несколько категорий генов, вносящих вклад в дегенерацию МПД. Эти гены группируют по выполняемой в МПД функции. Полиморфизмы генов аггрекана (ACAN), COL1, COL9, COL11, FN, HAPLN1, тромбоспондина, белка промежуточного слоя хряща (CILP) и аспорина (ASPN) оказывают влияние на структуру МПД [19]. Полиморфизмы генов ферментов катаболизма MMP1, MMP2, MMP3, PARK2 и PSMB9 и антикатаболических тканевых ингибиторов металлопротеиназ, регулирующие катаболические процессы, могут вносить вклад в дегенерацию МПД [19]. Указанные полиморфизмы влияют на тонкий баланс медиаторов анаболизма и катаболизма в ткани МПД. Все факторы, способствующие активации воспалительного каскада, ускоряют процесс дегенерации МПД, нарушая баланс анаболических и катаболических процессов [20]. Полиморфизмы генов ИЛ-1, ИЛ-6 и ЦОГ-2 также связаны с дегенерацией МПД [21, 22].
В патогенез дегенерации МПД вносят вклад и средовые факторы. Ранее в качестве основного фактора риска дегенерации МПД рассматривали концепцию «износа и разрывов», предполагающую патогенную роль повторной физической нагрузки, однако близнецовые исследования продемонстрировали, что нагрузка играет незначительную роль в дегенерации диска [23]. Предполагается также роль ожирения в развитии дегенеративного процесса. В настоящее время существуют смешанные эпидемиологические данные относительно влияния ожирения на дегенеративный каскад. Современные исследования демонстрируют, что ИМТ >25 кг/м2 является независимым фактором риска появления рентгенографических признаков дегенерации МПД, а ожирение в молодом возрасте — мощным фактором риска увеличения числа МПД, подверженных дегенерации в будущем [24]. Согласно другой гипотезе сердечно-сосудистые заболевания и атеросклероз, связанные с ожирением, гомологичны по патогенезу атеросклерозу сосудов позвоночного столба и результирующей активации дегенеративного каскада. Другие исследования указывают на взаимосвязь ожирения и значительного повышения уровня ИЛ-6 и провоспалительных каскадов во всем организме, что может вносить вклад в воспалительный путь дегенерации МПД [25].
Считается, что независимо от начального триггера дегенерация зависит от дисковых клеток [26]. В нормальном диске скорости макромолекулярного синтеза и деградации сбалансированы, но, когда преобладают процессы деградации, ткань утрачивает организационную и биомеханическую функцию [27].
Обеспечение питательными веществами здоровых дисков
Поддержание оптимальной среды метаболизма питательных веществ для выживания и функционирования дисковых клеток является особой проблемой, поскольку МПД составляют самую большую бессосудистую ткань в организме [28].
Хотя клетки внешнего фиброзного кольца получают свои питательные вещества (и элиминируют их метаболиты) из капилляров мягких тканей, окружающих диск, большинство клеток внутри диска кровоснабжаются только через капилляры, берущие начало в телах позвонков, проникающие через субхондральную пластинку и заканчивающиеся петлями, прилежащими к хрящевой концевой пластинке [29]. Питательные вещества перемещаются главным образом путем диффузии [28] из капилляров через хрящевую концевую пластинку и плотную дисковую матрицу в ячейки диска; продукты обмена двигаются в обратном направлении. Следовательно, последующие градиенты концентрации определяются балансом между скоростью поступления питательных веществ и потреблением данных питательных веществ клетками (рис. 2.1). Таким образом, минимальные концентрации глюкозы, кислорода и других питательных веществ находятся в центре диска. Эти концентрации должны превышать критический порог для того, чтобы клетки оставались жизнеспособными и активными [30].
Баланс между доставкой питательных веществ и их потреблением неустойчив (рис. 2.2), и, если какой-либо параметр нарушен, концентрация питательных веществ и рН (вследствие накопления метаболитов) в дисках может понижаться до уровней, которые отрицательно влияют на клеточную активность и даже жизнеспособность клеток (рис. 2.3) [30, 31].
Большинство дисковых клеток зависят от капилляров, выходящих из тел позвонков, снабжающих их питательными веществами; однако в процессе дегенерации запускаются механизмы, нарушающие нормальное питание клеток.
Нарушение кровоснабжения позвонков
Атеросклероз артерий, питающих поясничный отдел позвоночника, связан с дегенерацией дисков [32]. К дегенерации дисков также приводят болезнь Гоше, серповидноклеточная анемия и кессонная болезнь, которые отрицательно влияют на микроциркуляцию и, следовательно, уменьшают поступление питательных веществ в МПД [33]. Поскольку капилляры экспрессируют мускариновые рецепторы, факторы, которые влияют на периферическую микроциркуляцию (например, воздействие вибрации и вазоактивных веществ) могут ограничивать транспорт питательных веществ в диски [34].
Нарушение кровоснабжения концевой пластинки
Поступление питательных веществ в большинство клеток диска должно проходить через концевую пластинку позвонка (как субхондральную, так и хрящевую концевую), а в дисках, подверженных дегенерации, этот путь может быть затруднен. Окклюзия свободных пространств костного мозга, приводящая к потере контакта между капиллярами и хрящевой концевой пластинкой, увеличивается прямо пропорционально степени дегенерации диска, равно как и кальцификация хрящевой концевой пластинки [35], что препятствует диффузии растворенных веществ из капилляров в диск [36]. Другие дегенеративные особенности концевой пластинки, такие как склероз, дистрофические изменения по типу Модик, грыжи Шморля и поражения концевой пластинки [37], также могут отрицательно влиять на поступление питательных веществ.
Увеличение потребности клеток в питательных веществах
Как и снижение скорости транспорта в клетки МПД, увеличение клеточной потребности, обусловленное более высокой плотностью клеток [38] или повышенной скоростью потребления питательных веществ клетками [39], может снизить концентрацию питательных веществ в МПД ниже критического уровня. Факторы роста и цитокины, такие как ИЛ-1b, которые экспрессируются в больших количествах во время дегенерации диска [40], также могут индуцировать заметное увеличение скорости потребления глюкозы [41] и выработки молочной кислоты хрящевыми клетками [42].
Таким образом, имеющиеся данные свидетельствуют о том, что сниженное поступление питательных веществ к дисковым клеткам (либо в результате нарушения доставки, либо в результате повышенного потребления) — распространенное явление при дегенерации МПД с последующим неблагоприятным воздействием на клеточную активность и жизнеспособность.
Методы улучшения регенерации МПД
На сегодняшний день стратегии регенерации тканей диска сосредоточены на клеточных подходах с использованием или без использования специализированных биоматериалов или факторов роста [43]. Хотя эти подходы кажутся эффективными в условиях in vitro и в исследованиях на животных, дегенерация диска у людей обычно сопровождается уменьшением обеспечения диска питательными веществами, следовательно, потеря питательных веществ может ограничить эффективность данных методов лечения.
Стратегии биологической регенерации МПД основаны на предположении о том, что дегенерация возникает из-за неправильного поведения клеток.
Многочисленные подходы к восстановлению МПД включают в себя имплантацию в поврежденный диск активных клеток (как клеток диска, так и стволовых клеток) как таковых либо встроенных в соответствующий биоматериал-носитель [44, 45].
Другой вариант предусматривает изменение активности оставшихся клеток-резидентов дегенерированного диска путем внутридисковой инъекции соответствующих факторов или с использованием методов генной терапии [46, 47].
Кроме того, предложено восстанавливать функцию дегенерированного диска путем трансплантации цельного диска. Однако попытки создать цельный МПД методами тканевой инженерии еще не увенчались успехом, прежде всего из-за трудностей регенерации фиброзного кольца [48], а также сложности васкуляризации каждого конкретного диска и тела позвонка [49].
Все описанные подходы к регенерации диска имеют одно важное условие: успешное долгосрочное восстановление диска подразумевает, что эндогенные или имплантированные клетки остаются живыми и активными. Хотя этого можно легко добиться в условиях in vitro и в исследованиях на животных, но насколько это осуществимо в дегенерированных МПД человека, пока неизвестно.
В настоящее время для лечения дегенеративных изменений МПД на фоне остеохондроза применяют препараты из группы хондропротекторов.
Одним из наиболее часто назначаемых хондропротекторов является препарат Алфлутоп. Алфлутоп — оригинальный инъекционный хондропротектор, представляющий собой биоактивный концентрат из 4 видов мелкой морской рыбы. В его состав входят гликозаминогликаны (глюкуроновая кислота, хондроитин-4-сульфат и хондроитин-6-сульфат, кератан-сульфат, дерматан-сульфат), аминокислоты и микроэлементы.
В исследованиях in vitro применение Алфлутопа способствовало значительному увеличению количества клеток в фазах репликации и митоза клеточного цикла. Кроме того, он увеличивал индекс пролиферации хондробластов на 64% (в концентрации 0,2%), получены данные о восстановлении количества и функциональной активности хондроцитов. Алфлутоп ингибирует активность гиалуронидазы на 83% и стабилизирует внеклеточный матрикс, индуцирует ингибирование активных форм кислорода, т. е. увеличивает антиоксидантную активность и снижает оксидативный стресс. Уровень внутриклеточного пероксида водорода снижается на 52%, внутриклеточного супероксиданиона — на 32%.
Противовоспалительный эффект препарата осуществляется через подавление активности генов ИЛ-1, ИЛ-6 на 16% и ИЛ-8 на 35%, он на 56% ингибирует активность сосудистого эндотелиального фактора роста, инициирующего ангиогенез и являющегося независимым фактором деструкции при остеоартрозе.
Кроме того, Алфлутоп снижает экспрессию аггреканазы на 70% и способствует защите межклеточного матрикса; усиливает экспрессию гена SOX9 на 58%, что способствует дифференцировке хондроцитов, синтезу коллагена и внеклеточного матрикса, а также стимулирует синтез аггрекана на 60% и гиалуронана на 39%, что благоприятно для восстановления структурной целостности хряща [50–52].
Алфлутоп изучен не только in vitro, но и в клинических исследованиях. В исследованиях Л.И. Алексеевой и соавт. [53, 54] лечение препаратом достоверно замедляло сужение суставной щели. Уровень маркера деградации хряща CTX-II имел тенденцию к снижению через 3 мес. лечения Алфлутопом, которая сохранялась до конца исследования, в группе плацебо уровень CTX-II не менялся. К концу исследования на фоне приема Алфлутопа отмечено достоверно большее снижение боли по шкале WOMAC, чем в группе плацебо. Суммарный индекс WOMAC в конце исследования в группах различался: в группе Алфлутопа достоверное снижение суммарного индекса WOMAC наблюдалось уже на 2-м визите, в то время как в группе плацебо — лишь на 4-м визите. Полученные достоверные данные служат доказательством несомненного модифицирующего действия препарата на симптомы заболевания.
В двойном слепом плацебо-контролируемом исследовании О.С. Левина и соавт. [55] препарат назначали при вертеброгенной люмбоишиалгии хронического течения на фоне спондилоартроза. Сравнивали эффективность внутримышечного и паравертебрального способов введения Алфлутопа. Авторы делают вывод о статистически значимом снижении интенсивности болевого синдрома при паравертебральном введении по сравнению с плацебо.
Имеющиеся данные о высокой клинической эффективности и безопасности препарата Алфлутоп позволяют рекомендовать его в качестве базисной терапии у больных с такими костно-мышечными нарушениями, как гонартроз, спондилоартроз, тендиниты, энтезиты, в т. ч. у больных с коморбидностью при необходимости длительной терапии остеоартроза и ограничении приема НПВП.
Интересным фактом представляется наличие у Алфлутопа яркого раннего анальгезирующего эффекта, что отличает его практически от всех известных в РФ инъекционных препаратов, относящихся к классу хондропротекторов. Наш 15-летний опыт использования Алфлутопа показал анальгезирующий эффект у 47,3% пациентов сразу после первой блокады, у остальных — после 2-го и 3-го введения. При этом лечебный эффект нарастал в течение лечебного курса [56].
Представляет интерес применение Алфлутопа в нейрохирургии [57] у больных с остеохондрозом поясничного отдела позвоночника, осложненным корешковым и дискогенным болевыми синдромами. Пациентам под контролем внутридискового давления выполняли пункционную нуклеопластику с последующим введением Алфлутопа: в ближайшем послеоперационном периоде проводили 5 паравертебральных блокад с Алфлутопом с интервалом 2 дня. Через 12 мес. хорошие результаты были достигнуты у 92% больных, осложнений не наблюдалось. Авторы делают вывод, что дополнительное введение Алфлутопа в полость диска патогенетически обосновано и оказывает стимулирующее действие на регенеративные процессы при любом типе МПД. У больных после гидродискэктомии введение Алфлутопа предотвращало развитие послеоперационной внутридисковой гипертензии.
Понимание механизмов дегенерации МПД необходимо для разработки стратегий лечения, направленных на биологическое заживление и репарацию МПД. Степень выраженности дегенерации МПД определяет подходящий характер вмешательства; кроме того, различные подходы к лечению могут иметь разную эффективность в зависимости от этапа активации дегенеративного каскада. Процесс дегенерации МПД сложен и определяется разнообразными факторами, поэтому способы обращения вспять этого процесса должны быть также разнообразными и варьировать в зависимости от фенотипа болезни и степени ее прогрессирования [58–63].
За последнее десятилетие интерес к клеточному восстановлению МПД способствовал развитию исследований биологии МПД и значительно расширил наши знания в этой области, о чем свидетельствует успешное лечение животных благодаря грамотному использованию факторов роста, клеток и биологических материалов.
В качестве стартового препарата в терапии дегенеративно-дистрофических заболеваний позвоночника и боли в спине можно рекомендовать Алфлутоп, его симптомомодифицирующие и структурно-модифицирующие эффекты нашли подтверждение в исследованиях, проведенных in vitro и плацебо-контролируемых клинических исследованиях. Препарат способствует стойкому уменьшению болевого синдрома, увеличению подвижности позвоночника и расширению функциональных возможностей пациентов с хронической люмбоишиалгией, достоверно повышает порог боли и ноцицептивного рефлекса до нормальных значений у пациентов с хроническими болями в нижней части спины после курса лечения.