какие регуляторные механизмы относят к внутрисердечным
6.Внутрисердечные механизмы регуляции.
Внутриклеточные механизмы регуляции обеспечивают и изменение интенсивности деятельности миокарда в соответствии с количеством притекающей к сердцу крови. Этот механизм получил название «закон сердца» (закон Франка — Старлннга). Сила сокращения миокарда пропорциональна степени исходной длины его мышечных волокон, т. е. степени растяжения миокарда во время диастолы. Более сильное растяжение миокарда в момент диастолы соответствует усиленному притоку крови к сердцу. При этом внутри каждой миофибриллы актиновые нити в большей степени выдвигаются из промежутков между миозиновыми нитями, а, значит, растет количество резервных мостиков, т. е. тех активных точек, которые соединяют актиновые и миозиновые нити в момент сокращения. Следовательно, чем больше растянута каждая клетка миокарда во время диастолы, тем больше она сможет укоротиться во время систолы. Поэтому сердце перекачивает в артериальную систему то количество крови, которое притекает к нему из вен.
Регуляция межклеточных взаимодействий. В последние годы выявлено, что вставочные диски, соединяющие клетки миокарда, имеют различную структуру. Одни их участки выполняют чисто механическую функцию, соединяя миофибриллы клеток. Другие участки обеспечивают транспорт через мембрану миоцита необходимых ему веществ. Третьи участки вставочных дисков, нексусы или тесные контакты, проводят возбуждение с клетки на клетку, т. е. объединяют клетки миокарда в функциональный синцитий. Нарушение межклеточных взаимодействий приводит к асинхронному возбуждению клеток миокарда и появлению сердечных аритмий.
К межклеточным взаимодействиям следует отнести и взаимоотношения миоцитов с соединительнотканными клетками миокарда. Последние представляют собой не просто механическую опорную структуру. Они поставляют для сократительных клеток миокарда ряд сложных высокомолекулярных продуктов, необходимых для поддержания структуры и функции сократительных клеток. Подобный тип межклеточных взаимодействий получил название креаторных связей.
Данные последних лет свидетельствуют о том, что процессы межклеточного взаимодействия в миокарде могут регулироваться нервной системой.
Внутрисердечные периферические рефлексы. Более высокий уровень внутриорганной регуляции деятельности сердца представлен внутрисердечными нервными механизмами. В сердце обнаружены так называемые периферические рефлексы, дуга которых замыкается не в ЦНС, а в интрамуральных ганглиях миокарда. После пересадки сердца теплокровных и дегенерации всех нервных элементов экстракардиального происхождения в сердце сохраняется и функционирует внутриорганная нервная система, организованная по рефлекторному принципу. Эта система включает афферентные нейроны, ден-дриты которых образуют рецепторы растяжения на волокнах миокарда и коронарных сосудах, вставочные нейроны и эфферентные нейроны. Аксоны последних иннераируют миокард и гладкие мышцы коронарных сосудов. Указанные нейроны соединены между собой синаптическими связями, образуя внутрисердечные рефлекторные дуги.
Увеличение растяжения миокарда правого предсердия (в естественных условиях оно возникает при увеличении притока крови к сердцу) приводит к усилению сокращений миокарда левого желудочка. Таким образом, усиливаются сокращения не только того отдела сердца, миокард которого непосредственно растягивается притекающей кровью, но и других отделов, чтобы «освободить место» притекающей крови и ускорить выброс ее в артериальную систему. Доказано, что эти реакции осуществляются посредством внутрисердечных периферических рефлексов.
Подобные реакции наблюдаются лишь на фоне низкого исходного кровенаполнения сердца и незначительной величины давления крови в устье аорты и коронарных сосудах. Если камеры сердца переполнены кровью и давление в устье аорты и коронарных сосудах высокое, то растяжение венозных приемников в сердце угнетает сократительную активность миокарда, в аорту выбрасывается меньшее количество крови, а приток крови из вен затрудняется. Подобные реакции играют важную роль в регуляции кровообращения, обеспечивая стабильность кровенаполнения артериальной системы.
В соответствии с «законом сердца» сердечный выброс возрастает тем больше, чем большее количество крови во время диастолы притекает к сердцу из вен. Кроме того, известен так называемый эффект Анрепа, в соответствии с которым сила сокращения миокарда желудочков возрастает пропорционально повышению сопротивления (давления крови) в артериальной системе.
Это т. н. гомеометрический механизм регуляции, который, в отличие от гетерометри-ческого механизма, меняет силу сокращений миокарда на фоне неизменной исходной (диастолической) длины волокон миокарда (т. е, при сохранении постоянного притока венозной крови к сердцу).
Оба указанные механизма — гетерометриче-ский и гомеометрический могут привести лишь к резкому увеличению энергии сердечного сокращения при внезапном повышении притока крови из вен или при повышении артериального давления. При этом артериальная система осталась бы не защищена от губительных для нее внезапных мощных ударов крови. В действительности же таких ударов не возникает благодаря защитной роли, осуществляемой рефлексами внутрисердечной нервной системы.
Переполнение камер сердца притекающей кровью (равно как и значительное повышение давления крови в устье аорты, коронарных сосудах) вызывает снижение силы сокращений миокарда посредством внутрисердечных периферических рефлексов. Сердце при этом выбрасывает в артерии в момент систолы меньшее, чем в норме, количество содержащейся в желудочках крови. Задержка даже небольшого дополнительного объема крови в камерах сердца повышает диастолическое давление в его полостях, что вызывает снижение притока венозной крови к сердцу. Излишний объем крови, который при внезапном выбросе его в артерии мог бы вызвать пагубные последствия, задерживается в венозной системе.
Опасность для организма представляло бы и уменьшение сердечного выброса, что могло бы вызвать критическое падение артериального давления. Такую опасность также предупреждают регуляторные реакции внутрисердечной системы.
Недостаточное наполнение кровью камер сердца и коронарного русла вызывает усиление сокращений миокарда посредством внутрисердечных периферических рефлексов. При этом желудочки в момент систолы выбрасывают в аорту большее, чем в норме, количество содержащейся в них крови. Это и предотвращает опасное недонаполнение кровью артериальной системы. К моменту расслабления желудочков они содержат меньшее, чем в норме, количество крови, что способствует.Д^илению притока венозной крови к сердцу.
В естественных условиях внутрисердечная нервная система не является автономной. Она — лишь низшее звено сложной иерархии нервных механизмов, регулирующих деятельность сердца. Следующим, более высоким звеном этой иерархии являются блуждающие и симпатические нервы, осуществляющие процессы экстракардиальной нервной регуляции сердца.
Спр. материал / КРОВООБРАЩЕНИЕ / 07.ВНУТРИСЕРДЕЧНЫЕ МЕХАНИЗМЫ РЕГУЛЯЦИИ
ВНУТРИСЕРДЕЧНЫЕ МЕХАНИЗМЫ РЕГУЛЯЦИИ
Сердце, лишенное экстракардиальной иннервации, сохраняет свою насосную функцию. Однако наблюдается снижение функциональной активности за счет ослабления сократимости миокарда. Одной из основных причин функциональной недостаточности денервированного сердца является развитие нарушений обменных процессов, сочетающихся с гемомикроциркуляторными нарушениями.
А. Внутрисердечная нервная система образует периферические рефлекторные дуги, включающие афферентный нейрон, дендрит которого оканчивается рецептором растяжения на кардиомиоцитах и коронарных сосудах, и эфферентный нейрон, аксон которого заканчивается на кардиомиоцитах. Внутри-сердечная рефлекторная дуга может иметь вставочный нейрон. Нейроны внутрисердеч-ной нервной системы расположены поодиночке и собраны в ганглии. Основная масса их находится в непосредственной близости от синоатриального и атриовентрикулярного узлов. Они вместе с эфферентными волокнами образуют внутрисердечные нервные сплетения. Большинство нервных волокон проходит в межпредсердной перегородке.
Доказательства наличия внутрисердечных рефлекторных дуг и их роли в регуляции деятельности сердца были получены экспериментально Г.И.Косицким и сотр. (1968). Установлено, что растяжение стенок правого предсердия ведет к усилению сокращений левого желудочка, что осуществляется при помощи интракардиальной рефлекторной дуги. Подобные реакции наблюдаются при низком давлении крови в аорте и недостаточном кровенаполнении сердца. При высоком давлении в аорте и переполнении камер сердца кровью растяжение стенок предсердий угнетает сократительную функцию сердца, вы-
брос крови в аорту уменьшается. Эти разнонаправленные реакции сердца были зарегистрированы на сердечно-легочном препарате в условиях перерезки всех экстракардиаль-ных нервов. В условиях же целого организма они стабилизируют давление в артериальной системе, предупреждают резкие колебания давления в аорте.
Б. Миогенный механизм регуляции — ослабление или увеличение силы сокращений сердца за счет изменения интенсивности функционирования кардиомиоцитов при исключении влияния на них экстра- и интраор-ганной нервной системы, а также гуморальных факторов. Различают гетеро- и гомео-метрический миогенные механизмы регуляции деятельности сердца.
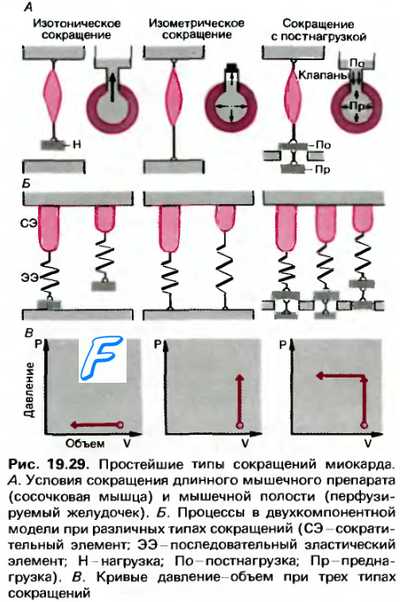
1. Гетерометрический миогенный механизм регуляции силы сокращений сердца открыл О.Франк (1895): он обнаружил, что предварительное растяжение полоски сердечной мышцы увеличивает силу ее сокращения. Позднее Э.Старлинг (1918) провел подобные исследования на сердечно-легочном препарате.
Препарат представляет собой изолированное сердце и легкие, сосуды большого круга заменены системой резиновых трубок и резервуаров, а малый круг сохраняется интактным. Сдавливая резиновую трубку, можно увеличить гидродинамическое сопротивление и увеличить нагрузку на левый желудочек. Поднимая венозный резервуар, можно увеличить приток крови к сердцу. Э.Старлинг установил, что увеличение притока крови к сердцу ведет к увеличению выброса крови левым желудочком при неизменном давлении в аорте. Поскольку температура препарата поддерживалась постоянной, ЧСС не изменялась. Если с помощью сдавливания резиновой трубки увеличить гидродинамическое сопротивление в «большом круге кровообращения», то левый желудочек приспосабливается и к нагрузке давлением — опыт Анрепа, выполненный в лаборатории Старлинга. Вначале систолический выброс уменьшается, в результате чего в левом желудочке после каждого сокращения сердца остается больше крови. Если, например, конечно-диастолический объем равен 130 мл, а систолический выброс сердца 70 мл, то конечно-систолический объем составляет 60 мл. При увеличении гидродинамического сопротивления после каждого сокращения сердца в течение нескольких циклов количество крови в сердце будет возрастать, поскольку венозный приток крови постоянный. Увеличение кровенаполнения сердца приведет к большему растяжению миокарда и к увеличению силы сокращений при неизменном систолическом выбросе. Растяжению миокарда во время диастолы и покоя способствует также повышенное давление крови в аорте, что достигается за счет увеличения кровенаполнения коронарных сосудов и расширения их.
Таким образом, изолированное сердце при постоянной частоте сокращений может самостоятельно приспосабливать свою деятельность к возрастающей нагрузке объемом — увеличивать выброс крови, а также увеличивать силу сокращений при увеличении гидродинамического сопротивления. Эту закономерность называют механизмом Франка— Старлинга, или законом сердца Франка— Старлинга. Растяжение должно быть умеренным, обеспечивающим максимальное число зон сцепления с помощью миозиновых мостиков нитей актина и миозина. Это достигается при растяжении каждого саркомера до 2,2 мкм. В случае чрезмерного усилия и сильного уменьшения зоны контакта нитей актина и миозина сокращение миокарда, как и скелетной мышцы, будет слабым, а при отсутствии контакта нитей актина и миозина сокращение миокарда вообще невозможно. Если же объем сердца слишком мал, то нити актина в области центра саркомера перекрывают друг друга, что уменьшает зону контакта и препятствует образованию актомиозино-вых мостиков. Увеличению силы сокращений сердца при увеличении растяжения его стенок способствует и дополнительный выход Са 2+ из саркоплазматического ретику-лума, а также эластические растянутые элементы. Кальций увеличивает число миозиновых мостиков, взаимодействующих с нитями актина. Растяжение любой мышцы увеличивает также поверхность контакта митохондрий с миофибриллами и ускоряет поступление АТФ в миоциты, что также способствует усилению сокращений.
Значение механизма Франка—Старлинга заключается в усилении сердечной деятельности в случае увеличения притока крови к сердцу (преднагрузка). Гетерометрический механизм регуляции весьма чувствителен: он проявляется уже при введении в магистраль-ны вены всего 1—2 % общей массы циркулирующей крови (рефлекторные механизмы срабатывают при увеличении объема крови на 5—10 %). Высокая чувствительность гете-рометрического механизма регуляции проявляется и во время ортостатической пробы, сопровождающейся обычно снижением артериального давления вследствие уменьшения силы сокращений сердца в результате уменьшения венозного притока крови.
2. Гомеометрический миогенный механизм — увеличение силы сокращений без предварительного растяжения миокарда — наблюдается при возрастании частоты сердцебиений (ритмоинотропная зависимость). Эта зависимость проявляется и на изолированной по-
лоске миокарда. Если постепенно увеличивать частоту раздражений, то одновременно с увеличением частоты сокращений полоски миокарда будет возрастать и сила сокращений.
В качестве примера гомеометрического механизма регуляции деятельности сердца обычно называют эффект Анрепа, заключающийся в увеличении силы сокращений левого желудочка при повышении сопротивления в артериальной системе, например в опыте с частичным пережатием аорты. Однако этот эффект при повторных сокращениях реализуется с помощью закона сердца Франка—Старлинга. Что касается увеличения силы сокращения левого желудочка в первом цикле сердечной деятельности при пережатии аорты, то в этом случае опыт Анрепа вообще никакого регуляторного механизма не демонстрирует. В данной ситуации просто увеличивается нагрузка на левый желудочек, и он ее преодолевает при своем сокращении. Естественно, давление в левом желудочке при этом повышается.
Какие регуляторные механизмы относят к внутрисердечным
Симпатические и парасимпатические нервы оказывают влияние на сердце посредством высвобождения нейромедиаторов, которые взаимодействуют с рецепторами, расположенными на наружной мембране миокардиальных клеток. К основным медиаторам, высвобождающимся из симпатических и парасимпатических терминалей, относят соответственно норадреналин и ацетилхолин. Норадреналин взаимодействует с адренорецепторами миокарда, а ацетилхолин — с холинорецепторами.
Адренергические механизмы. В сердце человека содержатся преимущественно B1- и в меньшей степени B2-адренорецепторы, а также al- и а2-адренорецепторы. Поскольку В-адренорецепторы расположены на поверхности миокардиальных клеток, это делает их легкодоступными как для норадреналина, высвобождающегося из симпатических нервных окончаний, так и для циркулирующего в крови адреналина.
При повышении активности симпатической нервной системы или концентрации катехоламинов в крови количество р-адренорецепторов на поверхности миокардиальной клетки уменьшается, тогда как в случае снижения симпатической активности их количество возрастает. Йодсодержащие гормоны щитовидной железы, особенно тироксин, а также гормон коры надпочечников кортизол увеличивают количество р-адренорецепторов в миокарде, что приводит к усилению эффектов катехоламинов на сердце.
Возбуждение В-адренорецепторов сердца приводит к росту частоты сокращений сердца, сократимости миокарда, значительному увеличению потребления им кислорода и уменьшению длительности диастолы.
Физиологические механизмы, связанные с активацией альфа1-адренорецепторов миокарда, известны в меньшей степени. а2-Адренорецепторы располагаются на пресинаптических мембранах симпатических и парасимпатических нервных окончаний, их возбуждение тормозит выделение норадре-налина и ацетилхолина из нервных терминалей.
Чурсин В.В. Клиническая физиология кровообращения (методические материалы к лекциям и практическим занятиям)
Информация
Содержит информацию о физиологии кровообращения, нарушениях кровообращения и их вариантах. Также представлена информация о методах клинической и инструментальной диагностики нарушений кровообращения.
Предназначается для врачей всех специальностей, курсантов ФПК и студентов медвузов.
Введение
Более образно это можно представить в следующем виде (рисунок 1).
Кровообращение – определение, классификация
Объем циркулирующей крови (ОЦК)
Основные свойства и резервы крови
Сердечно-сосудистая система
Сердце
Поскольку q и Q величины постоянные, можно пользоваться их произведением, вычисленным один раз и навсегда, что равно 2,05 кг * м/мл.
Функциональные резервы сердца и сердечная недостаточность
Факторы, определяющие нагрузку на сердце
Здесь также важен вопрос: можно ли усилить эффект закона Г. Анрепа и А. Хилла? Исследования E.H. Sonnenblick (1962-1965 г.г.) показали, что при чрезмерной постнагрузке миокард способен увеличивать мощность, скорость и силу сокращения под воздействием положительно инотропных средств.
Уменьшение постнагрузки.
Каппиляры
Реология крови
Регуляция кровообращения
Определение показателей центральной гемодинамики
Клиническая диагностика вариантов кровообращения
Клинические признаки дисфункции сердечно-сосудистой системы:
— Предположить наличие сердечно-сосудистой дисфункции можно, в первую очередь, на основании ненормальных АД, ЧСС, ЦВД. Однако нормальные величины этих показателей могут быть и при наличии скрытых – ещё компенсированных нарушений.
— Диурез – снижение или повышение мочеотделения также могут быть признаком дисфункции кровообращения.
— Наличие отеков и влажных хрипов в лёгких.
Функциональные показатели для оценки состояния кровообращения.
— Физиологический прирост АД к ЧСС – в норме зависимость величины САД от ЧСС отражается следующим уравнением:
Соответственно при ЧСС 120 в минуту САД должно быть как минимум 150 мм рт.ст.
— Индексы кровообращения (индексы Туркина). Первый из них определяется отношением СДД и ЧСС. Если это отношение равно 1 или близко к 1 (0,9-1,1), то СВ в норме. Второй определяется отношением СДД в мм рт.ст и ЦВД в мм вод.ст. Если это отношение равно 1 или близко к 1 (0,9-1,1), то артериальные и
Регуляция деятельности сердца
Сердце за счет постоянной нагнетательной функции за сутки выбрасывает в артериальную систему около 10 т крови (если за 1 систолу выбрасывается в аорту 70 мл крови, то при частоте сердечных сокращений 70 в 1 мин минутный объем будет составлять 4,9 л, за 1 час = 4,9 х 60 = 294 л, за сутки около 7–10 тонн, в год около 3.000–4.000 т и за всю жизнь около 280.000–300.000 т. Несмотря на такую огромную работу сердце всегда адекватно реагирует на потребности организма и поддерживает необходимый уровень кровотока. Приспособление работы сердца к изменяющимся потребностям организма обеспечивается за счет ряда регуляторных механизмов, имеющих сложную морфо-функциональную основу. Некоторая часть этих механизмов расположена в самом сердце- это ВНУТРИСЕРДЕЧНЫЕ регуляторные механизмы. Вторая группа — ВНЕСЕРДЕЧНЫЕ (экстракардиальные) регуляторные механизмы. Функционально эти виды регуляции тесно взаимосвязаны.
Внутрисердечные регуляторные механизмы
К этой форме регуляции относятся: внутриклеточные механизмы регуляции, регуляция межклеточных взаимодействий и нервные механизмы — внутрисердечные рефлексы.
Внутриклеточные механизмы регуляции.
Электронно-микроскопические исследования показали, что миокард, в структурном отношении, не является синцитием (а функционирует только как функциональный синцитий), а состоит из отдельных клеток — кардиомиоцитов, которые между собой соединены вставочными дисками. Передача возбуждения от кардиомиоцита к кардиомиоциту осуществляется за счет специальных плотных (тесных) контактов, которые получили название « нексусы». Между кардиомиоцитами имеются вставочные диски, которые механически связывают между собой миокардиоциты (как бы в торец в торец). Благодаря такому строению возбуждение одного участка миокарда сопровождается быстрым распространением и возбуждением другого участка, т.е. миокард в результате работает как функциональный синцитий и по закону «все или ничего».
Внутриклеточные механизмы регуляции обеспечивают изменение интенсивности деятельности сердца в зависимости от количества притекающей крови (венозного возврата) или величины давления (сопротивления) в аорте или в легочной артерии. Эти механизмы регуляции силы сокращения сердца получили название «миогенная ауторегуляция». Миогенная ауторегуляция подразделяется на гетерометрическую (т.е. с изменением длины волокон миокарда) и гомеометрическую (без изменения первоначальной длины волокон миокарда).
Гетерометрический тип ауторегуляции силы сокращения сердца (или закон Франка-Старлинга) заключается в том, что увеличение силы сокращения сердца зависит от величины венозного возврата. Чем больше венозный возврат, тем в большей степени происходит диастола (увеличение исходной длины сердечной мышцы), которая сопровождается более мощной систолой, т.к. надо перегнать больше крови.
В клинической практике увеличение венозного притока обозначают как «преднагрузка». При необходимости уменьшения нагрузки на сердце, а это может быть связано с наличием какой-либо патологии, предпринимаются меры, направленные на уменьшение венозного возврата. Он может быть снижен в результате уменьшения объема циркулирующей крови путем, например, усиления диуреза, ограничения потребления жидкости и поваренной соли и т.д.
Под гомеометрической регуляцией принято понимать изменения силы сокращения сердца без предварительного увеличения длины волокон миокарда. Сюда следует отнести ритмозависимые изменения силы сокращений. При увеличении частоты сердечных сокращений можно наблюдать увеличение амплитуды, т.е. силы каждого последующего сокращения («лестница» Боудича). Такие хроно-инотропные взаимоотношения наблюдаются только в определенном диапазоне увеличения частоты. Чрезмерно большая частота сокращений сердца не вызывает увеличения силы сокращения, а может привести к ослаблению сократительной способности сердца. Гомеометрический принцип миогенной ауторегуляции силы сокращения сердца четко проявляется при повышении сопротивления выбросу крови из левого желудочка в аорту, т.е. при гипертензии. Для обеспечения необходимого систолического выброса происходит повышение мощности сокращения сердца (это явление получило название феномен Анрепа). В начальном периоде резкое повышение сопротивления в аорте сопровождается увеличением конечно- диастолического объема желудочков и поэтому в этот период увеличение силы сокращения происходит по гетерометрическому принципу, а на втором этапе конечно-диастолический объем стабилизируется и возрастание силы сокращений сердца происходит по гомеометрическим механизмам. Увеличение сопротивления выбросу крови в аорту, т.е. повышение давления в ней называют «постнагрузкой». Для уменьшения нагрузки на сердце необходимо также предпринять меры, уменьшающие сопротивление и снижающие величину артериального давления (например, за счет вазодилятации или уменьшения вазоконстрикторных влияний).
Регуляция межклеточных взаимоотношений. Установлено, что вставочные диски имеют различную структуру. Одни участки вставочных дисков выполняют чисто механическую функцию, другие участвуют в транспорте веществ через мембрану кардиомиоцитов, третьи — нексусы, или тесные контакты, проводят возбуждение с клетки на клетку. При нарушении межклеточных взаимоотношений могут возникнуть сердечные аритмии, обусловленные возникновением асинхронного сокращения клеток миокарда. К межклеточным взаимоотношениям также следует отнести взаимоотношеия кардиомиоцитов с соединительнотканными клетками миокарда. Эти клетки являются не только механической опорной структурой, но они поставляют для сократительных клеток миокарда высокомолекулярные соединения. Последние необходимы для поддержания структуры и функции сократительных клеток.