какие симптомы должны быть перед месячными
Что такое предменструальный синдром (ПМС)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богдановой Ю. С., гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
По историческим справкам, первым учёным, который занимался изучением ПМС, считается древнеримский медик Гален (II в. н. э.). Он связал болезненные ощущения у женщин перед началом менструации с фазами Луны. Научное обоснование ПМС впервые дал английский гинеколог Р. Франк в 1931 году. Он сформулировал, систематизировал и объяснил ряд причин периодически возникающих психических и физических нарушений у женщин.
Основные факторы риска развития ПМС :
Симптомы предменструального синдрома
Психическая симптоматика включает в себя:
Признаки ПМС настолько разнообразны, что диагностика заключается не в оценке симптомов, а в цикличности их появления перед менструациями и прекращения после них. Поэтому только физические и психические проявления, которые циклически появляются исключительно в течение лютеиновой фазы (между овуляцией и началом менструации), исчезают с появлением менструальных кровотечений и отсутствуют как минимум неделю после них, можно трактовать как ПМС.
Длительность ПМС достигает примерно 16 дней. Она напрямую связана с длительностью лютеиновой фазы. Наиболее выраженные симптомы ПМС развиваются непосредственно перед менструациями. С появлением менструальных выделений они быстро и полностью прекращаются.
Те или иные проявления ПМС испытывают практически все женщины, однако истинная картина наблюдается только в 30-40 % случаев. Это следует учитывать при постановке диагноза «ПМС»: изменения в женском организме должны быть ярко выражены и сопровождаться нарушением физической активности и социальных взаимоотношений.
Патогенез предменструального синдрома
Некоторые признаки ПМС (например, набор массы тела) объясняют повышенной чувствительностью к стероидным гормонам (прогестерону, эстрогену) за счёт выработки антител к белкам собственного организма.
При появлении ПМС в репродуктивном возрасте снижается функция жёлтого тела, из-за чего уменьшается выработка прогестерона в лютеиновую фазу менструального цикла, при этом одновременно повышается уровень серотонина, гистамина и адренокортикотропного гормона (АКТГ).
Классификация и стадии развития предменструального синдрома
В зависимости от симптоматики и тяжести течения ПМС различают четыре клинические формы :
В зависимости от выраженности предменструальных расстройств и особенностей клинической симптоматики выделяют четыре разновидности синдрома :
По степени тяжести течение ПМС бывает:
Стадии развития ПМС :
Осложнения предменструального синдрома
В качестве осложнений ПМС можно рассматривать предменструальную магнификацию — ухудшение или обострение физиологических заболеваний, которые есть у пациентки, перед началом менструации. Такое течение синдрома называют атипичной формой ПМС.
Предменструальная магнификация включает в себя следующие патологии:
Появление этих осложнений, особенно «аллергических», связано с нарушением работы вегетативной нервной системы.
Диагностика предменструального синдрома
Важным моментом в диагностике является исследование гормонов : лютеинизирующего (ЛГ) и фолликулостимулирующего гормона (ФСГ), прогестерона, свободного и общего тестостерона, дегидроэпиандростерона-сульфата (ДГЭА-с). Дополнительно проводятся функциональные тексты для оценки второй фазы менструального цикла. Они включают исследование шеечной слизи, кольпоцитологическое исследование клеточного состава влагалищных мазков, измерение базальной температуры влагалища.
Лечение предменструального синдрома
К разработке комплексов лечения пациенток с ПМС следует подходить с учётом особенностей каждого случая. Но обязательными пунктами в лечении всех форм предменструальных расстройств являются:
Учитывая высокую распространённость воспалительных заболеваний женских половых органов у пациенток с ПМС, основное лечение назначают после выявления очагов инфекции и их лечения.
Пациенткам с повышенной концентрацией пролактина в сыворотке крови назначают дофаминергические препараты ( достинекс ). У пациенток с таким показателем на фоне стресса обычно нарушается овуляция, поэтому в лечении им не следует использовать контрацептивные средства, а для коррекции гормональных нарушений во второй фазе менструального цикла им назначают дюфастон в течение шести месяцев.
Лечение ПМС должно продолжаться три менструальных цикла. Это примерный срок, бывает и более продолжительное лечение. Всё зависит от индивидуальных особенностей организма.
Прогноз. Профилактика
Прогноз и продолжительность лечения зависят от длительности заболевания, тяжести клинических проявлений, времени начала лечения и клинической формы ПМС. Поддерживающая терапия при улучшении состояния на фоне проводимого лечения рекомендуется пациенткам с тяжёлыми заболеваниями во время беременности (сахарном диабете, ревматоидном артрите), стрессовых ситуациях, воспалительных заболеваниях женских половых органов (например, эндометрите ), изменениях климата.
Обследоваться у гинеколога нужно один раз в три месяца, у других врачей — раз в полгода. При соблюдении рекомендаций врачей прогноз для жизни, выздоровления и трудоспособности благоприятный.
Что такое ПМС
Как расшифровывается ПМС
Для начала давайте сразу определимся с расшифровкой этих загадочных букв ПМС у женщин — это ПредМеструальный Синдром, что означает его непосредственную связь с женским менструальным циклом.
За сколько дней до месячных начинается
Чаще всего признаки ПМС появляются за 2-10 дней до начала менструации, то есть во 2-й (лютеиновой фазе) женского цикла, а исчезают с началом кровотечения.
Что такое ПМС у девушек
Поскольку нас интересуют исключительно практические моменты, то важно отметить, что ПМС или другое его название, более медицинское, Синдром Предменструального напряжения — это комплекс симптомов, вызванный гормональными перепадами в женском организме непосредственно перед менструацией.
ПМС у женщин это — совокупность эмоциональных, психических и физиологических изменений у женщин и, в зависимости от выраженности симптомов, нарушения могут проявляться как все вместе, так и по отдельности.
Тяжесть проявлений может колебаться в широком диапазоне от слабого недомогания до полной катастрофы. Поэтому давайте определимся с признаками и симптомами.
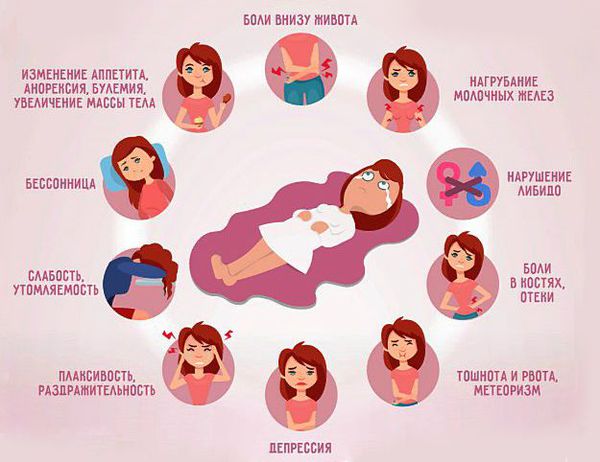
Признаки ПМС перед месячными
Все симптомы у женщин обычно делят на 2 группы в зависимости от неприятных ощущений перед месячными: физические и психические.
К физическим симптомам относят:
Болезненность и набухание молочных желез (масталгия или мастодиния), отечность тела и конечностей.
Появление гнойничков или угрей (акне) на лице, груди, спине.
Нарушение аппетита и работы желудочно-кишечного тракта, пристрастие к определенной (обычно сладкой или соленой) пище, тошнота.
Боли в спине, внизу живота, головные боли.
К психическим симптомам относят:
Повышенная раздражительность, гневливость, слезливость, перепады настроения.
Изменение либидо, агрессивное отношение к партнеру.
Подавленное состояние, повышенная тревожность, недовольство собой.
Общая слабость, снижение концентрации и внимания, быстрая утомляемость.
Бессонница или повышенная сонливость.
Согласитесь, «нормальным» такое состояние организма назвать трудно, но есть одно важное замечание: от проявлений собственно предменструального синдрома важно отделять «сопутствующие» заболевания. Так, заболевания ЖКТ или психические депрессивные расстройства могут возникать самостоятельно, а не только быть связанными ПМС. В случае возникновения подобных симптомов необходима консультация специалиста.
Частота встречаемости
У молодых женщин в возрасте до 30 лет ПМС возникает в 20% случаев, после 30 лет у 30-35%, а после 40 лет значительно чаще, у 55% женщин. Обычно ПМС наблюдается у эмоционально лабильных женщин, у женщин умственного труда, при астеническом телосложении и дефиците массы тела.
Причины
В настоящее время причины ПМС до конца не изучены и существует несколько теорий возникновения заболевания, наиболее распространенная теория — гормональная.
Суть гормональной теории заключается в том, что во 2 фазу менструального цикла нарушается баланс женских половых гормонов в сторону дефицита прогестерона (гормона 2 фазы), что приводит к относительному избытку эстрогенов (гормонов 1 фазы). Под действием эстрогенов в организме задерживается натрий, который удерживает жидкость и из-за этого возникают отеки различной локализации (молочные железы, ноги, лицо). Так же эстрогены накапливаются в головном мозге, вызывая психоневрологическую симптоматику (раздражительность, слезливость, капризность), их избыток снижает содержание калия и глюкозы, необходимые для полноценной работы всех мышц, в том числе и сердечной, от чего возникают боли в области сердца и конечностей, слабость, утомляемость.
Среди других версий рассматривают теорию гиповитаминоза (нехватки витаминов группы В) и минералов (магния, цинка, кальция и других).
Так же существуют теория увеличения пролактина, простагландиновая теория, аллергическая, теория водной интоксикации, психосоматическая и другие.
Предменструальный синдром (ПМС) – причины и симптомы
Неожиданно чувствуете себя не в духе? Заметили перед месячными признаки раздражительности? Иногда болит голова или набухают молочные железы? Не волнуйтесь. Миллионы женщин испытывают похожие проявления предменструального синдрома (ПМС). Соблюдение простых практических правил, направленных на избавление от данных симптомов, способно сотворить чудо, и Вам не придется отказываться от своих любимых занятий по причине ПМС даже в «эти» дни!
Симптомы и причины ПМС
ПМС связан с нарушением гормонального баланса в организме женщины, как правило, изменением концентрации прогестерона и эстрогена перед месячными. Дополнительными факторами риска являются недостаток физической активности, несбалансированное питание, недостаток сна, нарушения женской репродуктивной сферы. Одной из причин развития данного состояния могут быть хронические стрессы. По статистике с признаками предменструального синдрома чаще сталкиваются женщины старше 30 лет.
При наличии такого синдрома, как ПМС, женщина может почувствовать физический дискомфорт и резкие перемены настроения уже во второй половине цикла. Проявления синдрома предменструального напряжения могут быть особенно выраженными непосредственно перед менструацией и постепенно сходить на нет после ее начала. Существует свыше 100 симптомов ПМС, наиболее распространенными из которых являются повышенная раздражительность, и набухание и болезненность груди в предменструальный период.
Время прекращения симптомов предменструального синдрома также может быть различным: некоторые женщины возвращаются к привычному состоянию сразу после начала месячных, некоторые – после окончания. Но существуют и такие, кто не может справиться с этим синдромом еще в течение нескольких дней после прекращения месячных. Тем не менее, все эти показатели находятся в пределах нормы.
Как избавиться от неприятных симптомов предменструального синдрома
Некоторые симптомы ПМС вызваны задержкой воды в организме и могут быть смягчены или даже прекращены, если Вы будете соблюдать несколько простых правил. Ниже приведены 5 правил питания, направленных на снижение задержки жидкости в организме и облегчение синдрома предменструального напряжения.
Можете завести дневник, куда будете записывать, как различные пищевые продукты воздействуют на Ваше самочувствие при месячных.
Если предменструальный синдром сопровождается очень болезненными спазмами, а «народные средства» не помогают, нужно обратиться к врачу. Помните, что задержка жидкости в организме, вызванная месячными, обычно проходит сразу после их окончания!
Предменструальный синдром: когда эмоции берут верх
ПМС, предменструальный синдром – это комплекс соматических и психологических реакций у женщин, которые проявляются за несколько дней до менструации.
Наиболее ощутимые симптомы ПМС – это эмоциональная нестабильность, раздражительность, головные боли, отеки лица, нагрубание и болезненность молочных желез. Почему возникают такие симптомы и можно ли облегчить состояние женщины перед менструацией?
Откуда берется ПМС
Существует несколько теорий, которые объясняют развитие предменструального синдрома. Наиболее распространенные – изменение гормонального фона после овуляции и изменение обмена нейромедиаторов. При этом влияние женских половых гормонов на все процессы в организме женщины всегда подчеркивается. ПМС при вегетативной дисфункции имеет более выраженные симптомы и также способствует усилению собственно симптомов ВСД.
Различают 4 формы течения ПМС:
Как помочь себе при ПМС
Горы сладостей и соленостей, эмоциональные посиделки с подругами во время ПМС имеют временный и сомнительный эффект. Для улучшения состояния лучше обратиться к физиотерапии и современным препаратам.
Физические нагрузки во второй половине цикла должны быть щадящие, но регулярные. Если вы ходите в спортзал, то в это время эффективны растяжки и упражнения на выносливость; снизьте интенсивность силовой нагрузки на 30%. При тренировках не допускайте повышение ЧСС выше 140-150 ударов в минуту.
Для тех, кто не тренируется регулярно, рекомендуются пешие прогулки до 3 км по ровной местности. Если вы опытный бегун – продолжайте в своем режиме, начинать же бегать по утрам лучше в первой половине цикла.
Замените ванну теплым душем: это поможет уменьшить отечность, стимулирует нервные окончания в коже и активизирует дофаминовую систему, предупредит перепады давления и ортостатический коллапс.
Ежедневно делайте гимнастику для шеи: это улучшит кровоток в головном мозге, снизит напряженность мышц, уменьшит отечность лица.
Старайтесь есть меньше мяса и супов на мясном бульоне, но не отказывайтесь от острых пряностей и специй. Вещество капсаицин, которое создает остроту, стимулирует нервные окончания во рту и способствует выработке эндорфинов.
Ешьте черный горький шоколад и не бойтесь поправиться. Вещества, которые содержит какао, также повышают количество эндорфинов в крови, стресс переносится легче.
Современные аминокислотные препараты Элтацин ® и Глицин помогут полностью изменить ваше состояние во время ПМС. Глицин – аминокислота, которая вырабатывается в нервной системе при стрессе, активизирует защитное торможение и усиливает здесь обменные процессы. Прием глицина при ПМС улучшает настроение, снижает вероятность головных болей, нормализует сон, снимает нервное напряжение и раздражительность. Элтацин ® при тяжелых ПМС рекомендуется принимать регулярно, на протяжении всего цикла. Препарат состоит из трех аминокислот: глицин, цистин, глутаминовая кислота. Их взаимодействие в организме помогает справляться с нарушением вегетативной регуляции естественным мягким способом. Профилактика ПМС при вегетососудистой дистонии включает прием Элтацина ® и Глицина в комплексе.
ПРЕДМЕНСТРУАЛЬНЫЙ СИНДРОМ
Предменструальный синдром (ПМС) — это симптомокомплекс, возникающий в предменструальном периоде и характеризующийся соматическими, психовегетативными и обменно-эндокринными расстройствами. Симптомы, особенно выраженные за 2—10 дней до менструации, исчеза
Предменструальный синдром (ПМС) — это симптомокомплекс, возникающий в предменструальном периоде и характеризующийся соматическими, психовегетативными и обменно-эндокринными расстройствами. Симптомы, особенно выраженные за 2—10 дней до менструации, исчезают или уменьшаются с началом менструации. Кроме термина «предменструальный синдром» существуют также и другие — «синдром предменструального напряжения», «предменструальная болезнь», «циклический синдром».
Частота ПМС колеблется от 5 до 40%.
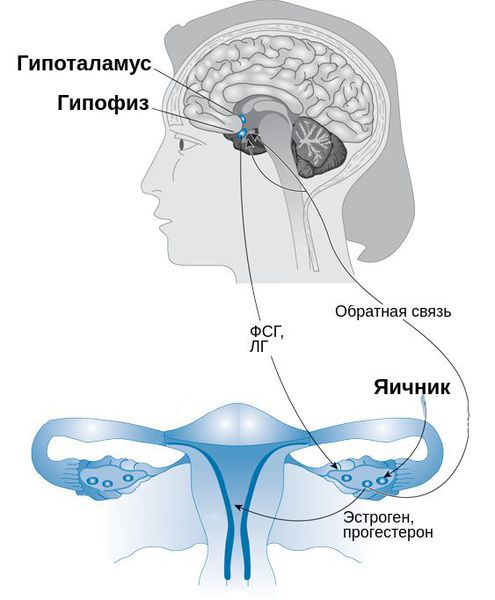
В 1931 г. R.T. Frank предложил концепцию, согласно которой ПМС развивается в результате изменения секреции половых стероидов яичниками. За истекшие 70 лет появилось множество гипотез о патогенезе ПМС, однако причина его до конца так и не установлена.
Существуют и другие теории: аллергическая, «водной интоксикации», о роли гиперпролактинемии и гиперпростагландинемии и др.
На роль половых гормонов указывали следующие факты: до менархе, в постменопаузе, после овариэктомии этот симптомокомплекс не наблюдается, но в ряде случаев отмечается после удаления матки без придатков. Однако многочисленные исследования показали, что нарушений уровня эстрадиола, прогестерона, ЛГ и ФСГ в течение цикла у женщин, страдающих ПМС, не выявлено. Более того, доказано, что ПМС характерен только при овуляторных циклах.
В последние годы активно изучается влияние метаболитов прогестерона на развитие ПМС. Способность метаболитов прогестерона влиять на передачу нервных импульсов определяется его взаимодействием с рецепторами ГАМК, т. е. оказывает агонистический эффект и является ответственным за эмоциональные, поведенческие и психические нарушения в предменструальном периоде.
Есть также мнение, что в развитие ПМС играет роль выраженность колебаний половых гормонов в течение цикла, а не абсолютных их уровней. Полагают, что реакции на флюктуации уровней половых гормонов в структурах коры и подкорки, ответственных за психические, эмоциональные, вегетативно-сосудистые реакции, могут быть разными. Это подтверждается эффективностью препаратов, тормозящих циклические колебания уровней половых гормонов, — однофазных гормональных контрацептивов, агонистов Гн-РГ и др.
Важную роль играют и психосоциальные аспекты в развитии ПМС. У жительниц городов, особенно мегаполисов, ПМС встречается чаще, чем у женщин, живущих в селе. Следовательно, необходимо принимать во внимание и стрессы, которыми сопровождается жизнь в городе. В семьях, где часто происходят конфликты, распространенность ПМС выше. Женщины определенного психического склада (возбудимые, раздражительные, астенизированные, чрезмерно следящие за своим здоровьем) воспринимают менструации как явление негативное и заранее ждут ухудшения самочувствия.
Клинические проявления ПМС характеризуются большим разнообразием.
В зависимости от преобладания в клинической картине тех или иных симптомов, выделены четыре основные клинические формы ПМС: психоэмоциональная, отечная, цефалгическая, «кризовая» (см. таблицу). Хотя данная классификация в определенной степени условна, все же в клинической практике она имеет значение как для краткой характеристики особенностей проявления ПМС, так и для терапевтической коррекции выявленных нарушений. Возможны комбинации этих форм.
Выделяют три стадии ПМС: компенсированную, субкомпенсированную и декомпенсированную.
Компенсированная стадия характеризуется исчезновением симптомов ПМС с началом менструации; субкомпенсированная — симптомы ПМС исчезают с прекращением менструации; декомпенсированная — симптомы ПМС отмечаются в течение нескольких дней после прекращения менструации, причем «светлые» промежутки между прекращением и появлением симптомов постепенно сокращаются.
Наряду с изложенными вариантами клинической картины ПМС, существуют и другие описания этого синдрома. Это обусловлено отсутствием специфических симптомов ПМС. Главное в клинической картине ПМС — это ее цикличность. Так, W. R. Keye выделяет три основные группы симптомов:
При ПМС проявляются межличностные проблемы: учащаются конфликтные ситуации в семье, в том числе приводящие к разводам, разногласия на работе, при общении с друзьями и детьми. Нередко снижаются самооценка, самоуважение, повышается обидчивость, нередки случаи потери работы, аварии при вождении транспорта.
Атипичные формы ПМС
Мы приведем формы, которые встречались в нашей практике:
Существуют два основных критерия диагностики ПМС. Первый представлен Американской ассоциацией психиатров и основывается на признаках, опираясь на которые данный синдром определяют как LPDD (luteal phase disphoric disorder — дисфорическое расстройство лютеиновой фазы).
I. Симптомы зависят от менструального цикла, проявляются во время последней недели лютеиновой фазы и исчезают после начала месячных. Выраженность симптомов мешает работе, обычной деятельности или взаимоотношениям.
Диагноз требует наличия по крайней мере пяти из следующих симптомов, при обязательном включении одного из первых четырех.
II. Согласно установкам Американского национального института психического здоровья, для диагностики ПМС требуется подтверждение усугубления тяжести симптомов в течение пяти дней перед месячными примерно на 30%, по сравнению с пятью днями последующих месячных.
В целом диагностика включает регистрацию симптомов обязательно циклического характера, которые предпочтительнее всего отмечать в календаре менструального цикла. Также важны тщательный сбор анамнеза, особенно связанный с характером изменений настроения и жизненными стрессами, данные соматического и психиатрического обследования, соответствующие лабораторные показатели и дифференциальный диагноз.
Показано ведение «дневника», где ежедневно отмечают симптомы заболевания в течение двух-трех циклов. При психовегетативной форме ПМС необходима консультация невропатолога и/или психиатра. Из дополнительных методов исследования назначают краниографию и ЭЭГ. При отечной форме ПМС следует измерять диурез и количество выпитой жидкости в течение трех-четырех дней в обе фазы цикла. В норме выделяется на 300—400 мл жидкости больше, чем выпивается. При болях и нагрубании молочных желез показано проведение маммографии в первую фазу менструального цикла (до восьмого дня). Исследуют также выделительную функцию почек, определяют показатели остаточного азота, креатинина и др.
При цефалгической форме ПМС показаны ЭЭГ, РЭГ, оценка состояния глазного дна и периферических полей зрения; рентгенография черепа турецкого седла и шейного отдела позвоночника; МРТ, ЯМР по показаниям; рекомендуются консультации невропатолога, окулиста, определение уровня пролактина в крови в обе фазы цикла.
При «кризовой» форме ПМС показано измерение диуреза и количества выпитой жидкости, АД, определение уровня пролактина в крови в обе фазы цикла. В целях дифференциальной диагностики с феохромоцитомой необходимо провести анализы на содержание катехоламинов в крови или моче, УЗИ или МРТ надпочечников. Проводят также ЭЭГ, РЭГ, исследование полей зрения, глазного дна, МРТ мозга. Эти больные нуждаются в обследовании у терапевтов и невропатологов.
Следует учитывать, что в предменструальные дни ухудшается течение большинства имеющихся хронических заболеваний, что нередко ошибочно расценивается как ПМС. В таких случаях показана диагностика ex juvantibus путем назначения лечения, как при ПМС.
Лечение больных ПМС следует начинать с психотерапии. Необходимо соблюдение режима труда и отдыха, диеты, особенно во вторую фазу цикла, с ограничением кофе, чая, поваренной соли, жидкости, животных жиров, молока. Усиленный самоконтроль рассматривается как составная часть терапевтического процесса.
Пациенткам показаны физкультура, общий массаж или массаж воротниковой зоны, а также бальнеотерапия.
Лекарственная терапия включает психотропные средства, препараты половых гормонов, блокаторов овуляции, антиэстрогенов.
1. Психотропные средства:
Ципрамил — селективный ингибитор обратного захвата серотонина. Доза его зависит от фазы менструального цикла: в I фазу — 10 мг/сут, во II фазу — 20 мг/сут или только во II фазу цикла. Назначается в течение двух-трех циклов. При приеме препарата отмечен положительный эффект у 80% пациенток с ПМС.
Коаксил — стимулятор обратного захвата серотонина. Доза — одна таблетка (12,5 мг) два-три раза в день в течение двух-трех месяцев.
Гелариум — препараты из цветов зверобоя продырявленного по одной таблетке три раза в день.
Дисменорм — гомеопатическое средство, нормализует психоэмоциональный фон и общий тонус организма.
2. Препараты половых гормонов:
3. Блокаторы овуляции:
Цель лечения — блокада овуляции и исключение циклических колебаний уровней половых гормонов.
Даназол назначается по 200 мг в течение трех месяцев при ПМС, особенно при тяжелой масталгии.
Агонисты Гн-РГ (золадекс, диферелин, бусерелин ацетат) вызывают временную обратимую менопаузу.
С 1990 г. проводится также лечение тяжелых форм ПМС агонистами Гн-РГ. Первый курс лечения обычно назначается в течение трех месяцев. Лечение агонистами Гн-РГ способствует торможению овуляции и функции яичников, способствуя возникновению гипогонадотропной аменореи и исчезновению симптомов ПМС.
Имеются сообщения о применении тамоксифена в дозе 10 мг/сут с 5-го по 24-й дни цикла, особенно при циклической масталгии. Лечение даназолом и тамоксифеном назначается в течение трех – шести месяцев.
5. Другие методы лечения.
В литературе описаны случаи назначения овариэктомии при тяжелых ПМС, не поддающихся консервативной терапии. Не имея опыта проведения подобных вмешательств, мы все же полагаем, что в исключительных случаях возможна овариэктомия у женщин старше 35 лет, реализовавших репродуктивную функцию, с последующим назначением монотерапии эстрогенами, в качестве заместительной гормонотерапии.
Прогноз чаще благополучный. В крайне редких и тяжелых случаях — сложный, и таким пациенткам может быть показано оперативное лечение.
В. П. Сметник, доктор медицинских наук, профессор
НЦАГиП, Москва