какие таблетки помогают при недержании мочи у пожилых женщин
Лечение гиперактивного мочевого пузыря и императивного недержания мочи у женщин
Гиперактивный мочевой пузырь (ГМП), проявлениями которого являются симптомы учащения мочеиспускания, императивные позывы и императивное недержание мочи, — частый повод обращения к гинекологам и урологам. Состояние требует длительного лечения, первой лини
Гиперактивный мочевой пузырь (ГМП), проявлениями которого являются симптомы учащения мочеиспускания, императивные позывы и императивное недержание мочи, — частый повод обращения к гинекологам и урологам. Состояние требует длительного лечения, первой линией которого специалисты единодушно считают поведенческую терапию [1].
Применение поведенческой терапии при ГМП основано на предположении, что это состояние вызвано утратой выработанного в детстве контроля коры головного мозга над мочеиспускательным рефлексом или наличием патологически сформированного рефлекса. Известно, что больше половины пациенток с ГМП имеют выраженные психические и социальные проблемы, а у 20% из них гиперактивность связана именно с неправильной моделью мочеиспускания. Чтобы восстановить этот контроль, устанавливают определенный ритм мочеиспусканий и постепенно увеличивают интервалы между ними. Перед началом лечения пациентке объясняют, что в норме диурез составляет 1500–2500 мл/сут, средний объем мочеиспускания — 250 мл, функциональная емкость мочевого пузыря — 400–600 мл, допустимое количество мочеиспусканий — в среднем 7–8 раз в сутки. Если этот объем превышает норму, необходимо научить пациентку избегать употребления жидкости без необходимости: пить только во время приема пищи, отказаться от кофе и чая, особенно вечером, ограничить употребление острой пищи и соли, которые вызывают жажду. Исключением являются пациентки, принимающие диуретики. Важно обосновать и необходимость отказа от «вредных» привычек: мочиться «на всякий случай», перед едой или выходом из дома. Целью тренировки мочевого пузыря является постепенное удлинение интервалов между мочеиспусканиями (в начале лечения интервалы между мочеиспусканиями должны быть короткими, например 1 ч, постепенно их доводят до 2,5–3 ч) и увеличение функциональной емкости мочевого пузыря. Таким образом, больная «приучает» свой мочевой пузырь опорожняться только произвольно. Ночью больной разрешается мочиться только в том случае, когда она просыпается из-за позыва на мочеиспускание.
Основным инструментом при таком методе лечения является дневник регистрации мочеиспусканий, в котором должны быть отмечены не только объем выделенной мочи и время мочеиспускания, но и эпизоды недержания мочи (НМ) и смена прокладок. Дневник в обязательном порядке должен изучаться и обсуждаться с врачом на плановых регулярных осмотрах.
Поведенческая терапия особенно эффективна при идиопатической гиперактивности детрузора. Прогноз, безусловно, определяется тем, насколько точно больная следует рекомендациям врача. Высокая эффективность лечения ГМП отмечается при сочетании тренировки мочевого пузыря и медикаментозной терапии.
Упражнения для укрепления мышц тазового дна имеют большое значение не только при стрессовом НМ, когда с их помощью может быть увеличено уретральное давление. Клиническое применение упражнений при ГМП основано на эффекте рефлекторного торможения сокращений детрузора при произвольных и достаточных по силе сокращениях мышц тазового дна [2].
Система выполнения упражнений Кегеля включает поочередное сокращение и расслабление мышц, поднимающих задний проход. Упражнения выполняются 3 раза в сутки. Длительность сокращений постепенно увеличивают: от 1–2 с, 5 с, 10–15 с и от 30 с до 2 мин. Иногда для контроля правильности выполнения упражнений используют перинеометр. Он состоит из баллончика, соединенного с манометром. Больная вводит баллончик во влагалище и определяет силу мышечных сокращений во время упражнений по манометру. «Функциональные» упражнения в дальнейшем предполагают их выполнение не только в позиции релаксации, но и в ситуациях, провоцирующих НМ: при чихании, вставании, прыжках, беге. Несмотря на простоту и широкую известность, упражнения Кегеля в настоящее время применяют редко. Иногда врач советует больной по нескольку раз в день прерывать и возобновлять мочеиспускание. Однако такие упражнения не только устраняют НМ, но и приводят к нарушениям мочеиспускания.
Основное условие эффективности терапии — регулярное выполнение упражнений и врачебный контроль с постоянным наблюдением и обсуждением результатов.
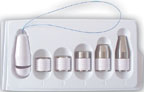 |
| Рисунок 1. Влагалищные конусы |
Пациенткам, которые не могут идентифицировать необходимые группы мышц, вследствие чего оказываются не в состоянии корректно выполнять упражнения, рекомендуется использовать специальные устройства: влагалищные конусы, баллоны и др. (рис. 1). Конусы имеют одинаковый размер и разную массу (от 20 до 100 г). Больная вводит конус наименьшей массы во влагалище и удерживает его в течение 15 мин. Затем используют более тяжелые конусы [3].
По данным различных исследователей, количество пациенток, не способных сокращать m. pubococcygeus, достигает 40% [4]. Это послужило одной из причин широкого использования метода биологической обратной связи (БОС), целью которого является обучение навыкам сокращения специфических групп мышц и обеспечение обратной связи с пациенткой. Эффективность методики обусловлена активной ролью пациенток в процессе лечения путем вовлечения зрительного (картинки, фильмы, анимация) или слухового (голосовая поддержка) анализаторов. Осуществление обратной связи может проводиться моно- и мультиканально путем регистрации активности тазового дна, абдоминального и детрузорного давлений.
 |
| Рисунок 2. Видео-компьютерный комплекс |
Нами накоплен опыт проведения тренировки мышц тазового дна (ТМТД) в режиме БОС на видео-компьютерном комплексе «УРОПРОКТОКОР» (рис. 2), представляющем собой стационарный прибор, оснащенный периферийным оборудованием, необходимым для лечения расстройств функций тазового дна, и обладающий возможностями мотивационного подкрепления.
Технология использования прибора заключается во введении во влагалище специального датчика, измеряющего электромиограмму (ЭМГ) окружающих мышц, который выполнен из фарфора с золотым напылением. Его можно использовать многократно после предварительной стерилизации. ЭМГ-сигнал анализируется компьютером, который производит построение графиков на экране монитора, информируя пациентку о том, как работают мышцы промежности. Пациентка периодически напрягает и расслабляет мышцы тазового дна («втягивание» ануса) по командам прибора. При этом размеры кривых на мониторе увеличиваются и достигают индивидуально установленного порога. Для максимальной эффективности процедуры используют технологию мотивационного подкрепления: каждое правильно выполненное упражнение сопровождается показом фильма, слайдов и т. п. При некачественном выполнении задания все поощряющие факторы минимизируются, что стимулирует пациентку к более активной работе мышц. Курс лечения состоит из 15–20 получасовых сеансов.
Урогенитальные расстройства в постменопаузе и заместительная гормонотерапия
Изменение демографической структуры общества во второй половине XX в. привело к увеличению в популяции доли женщин старшей возрастной группы. С каждым годом возрастает число женщин, вступающих в период менопаузы. Если
Изменение демографической структуры общества во второй половине XX в. привело к увеличению в популяции доли женщин старшей возрастной группы. С каждым годом возрастает число женщин, вступающих в период менопаузы. Если 75 лет принять за 100%, то продолжительность препубертатного периода составляет 16%, репродуктивного — 44%, пременопаузального — 7%, а постменопаузального — 33% (H. Нaney, 1986). То есть более трети своей жизни женщина проводит в состоянии дефицита женских половых гормонов. Менопауза, не являясь собственно заболеванием, приводит к нарушению эндокринного равновесия в организме женщины, вызывая приливы, раздражительность, бессонницу, урогенитальные расстройства, а также повышая риск развития остеопороза и сердечно-сосудистых заболеваний. Все эти данные свидетельствуют о необходимости разработки целого ряда медицинских и социальных мер по защите здоровья, сохранению работоспособности и достойного качества жизни женщин пери- и постменопаузального периода.
В последние годы в симптоматологии климактерических нарушений стала лидировать проблема урогенитальных расстройств, что связано с их выраженным отрицательным влиянием на качество жизни женщины в постменопаузе. Частота развития возрастных урогенитальных расстройств достигает 30%. В перименопаузальном периоде урогенитальные нарушения встречаются у 10% женщин, тогда как в возрастной группе 55—60 лет — у 50%. К 75 годам уже 2/3 женщин испытывают урогенитальный дискомфорт, а после 75 лет трудно встретить женщину, у которой не наблюдалось отдельных симптомов урогенитальных расстройств.
Урогенитальные расстройства в климактерии — это симптомокомплекс вторичных изменений, связанных с развитием атрофических и дистрофических процессов в эстроген-зависимых тканях и структурах нижней трети мочеполового тракта, мочевом пузыре, уретре, влагалище, связочном аппарате малого таза и мышцах тазового дна.
Прогрессирующее увеличение с возрастом частоты развития урогенитальной атрофии связывают с развивающимися на фоне эстрогенного дефицита необратимыми возрастными метаболическими изменениями. Влагалище, уретра, мочевой пузырь и нижняя треть мочеточников имеют единое эмбриональное происхождение и развиваются из урогенитального синуса. Это объясняет наличие рецепторов к эстрогенам, прогестерону и андрогенам в мышцах, слизистой оболочке, сосудистых сплетениях влагалища, мочевого пузыря и уретры, а также в мышцах и связочном аппарате малого таза.
Процессы старения урогенитального тракта развиваются в двух направлениях:
Атрофический вагинит возникает в результате эстрогенного дефицита и характеризуется резким истончением слизистой оболочки влагалища, прекращением пролиферативных процессов во влагалищном эпителии, уменьшением продукции гликогена эпителиальными клетками, снижением или полным исчезновением лактобацилл, повышением влагалищного рН (см. таблицу 1).
Основные клинические проявлениями атрофического вагинита — это сухость и зуд во влагалище, рецидивирующие выделения, диспареуния, контактные кровянистые выделения.
Диагностика атрофического вагинита включает:
К проявлениям атрофического цистоуретрита относятся «сенсорные» или раздражающие симптомы:
Обследование женщин с расстройствами мочеиспускания:
Вычленение симптомов атрофического вагинита и цистоуретрита условно, так как в большинстве случаев они сочетаются. Различные сочетания симптомов атрофического вагинита и цистоуретрита позволили выделить три степени тяжести урогенитальных расстройств (В. Е. Балан, 1997).
К легким урогенитальным расстройствам (16% женщин) относится сочетание симптомов атрофического вагинита и «сенсорных симптомов» атрофического цистоуретрита без нарушения акта мочеиспускания.
К среднетяжелым урогенитальным расстройствам (80% женщин) относится сочетание симптомов атрофического вагинита, цистоуретрита и истинного недержания мочи при напряжении.
К тяжелым урогенитальным расстройствам (4% женщин) относится сочетание симптомов атрофического вагинита, цистоуретрита, истинного недержания мочи при напряжении и неудержание мочи.
Итак, установлено, что эстрогенный дефицит является причиной развития урогенитальных нарушений у женщин в климактерии. Проблема лечения урогенитальных расстройств неоднозначна. Акцент ставится на том, какой вид заместительной гормонотерапии (ЗГТ) считать оптимальным. ЗГТ урогенитальных нарушений может осуществляться препаратами, обладающими как системным, так и местным действием. К системной ЗГТ относятся все препараты, содержащие эстрадиол, эстрадиол валерат и конъюгированные эстрогены.
К местной ЗГТ — препараты, содержащие эстриол. Выбор типа ЗГТ для лечения урогенитальных расстройств является индивидуальным и зависит от возраста пациентки, длительности постменопаузы, ведущих жалоб, необходимости лечения климактерического синдрома либо профилактики поздних метаболических нарушений.
Назначение системной ЗГТ должно соответствовать общепринятым правилам с учетом абсолютных и относительных противопоказаний. При назначении ЗГТ пациенткам с урогенитальными нарушениями преследуется цель восстановления нормального состояния местных гормонозависимых структур нижних отделов мочеполовой системы и стимуляции механизмов биологической тканевой защиты.
При решении вопроса о выборе типа препарата для ЗГТ крайне важно определить:
При интактной матке применяется комбинированная терапия препаратами, содержащими эстрогены и гестагены:
У женщин после гистерэктомии системное воздействие обеспечивает монотерапия натуральными эстрогенами в циклическом или непрерывном режиме (эстрофем, прогинова, климара, дивигель, эстрадерм).
Приоритетная роль в выборе ЗГТ расстройств урогенитального тракта, обусловленных снижением функции гонад, принадлежит эстриол-содержащим препаратам, обладающим избирательной активностью в отношении мочеполовой системы. Специфичность действия эстриола определяется особенностями его метаболизма и сродством с соответствующими рецепторными системами. Местный эффект стероидных гормонов реализуется путем пассивной диффузии их в клетки организма. Задерживаясь лишь в клетках чувствительных тканей, они образуют комплексы с цитозольными рецепторами с последующей транслокацией в ядро клетки. Таким путем реализуется действие на уровне генетических структур клетки. Это и определяет специфичность эффекта, свойственного данной ткани.
Ответ тканей на воздействие эстрогенов определяется концентрацией рецепторов, их структурой и свойствами эстрогенов. Эстриол является конечным метаболитом в обмене эстрогенов. Он выводится из организма в конъюгированной форме с мочой и лишь в незначительном количестве экскретируется с калом, в основном в неконъюгированной форме.
При пероральном введении эстриола его максимальная концентрация в плазме крови достигается через 1-2 ч. Попавший в плазму крови эстриол не связывается с глобулином, связывающим половые стероиды, и довольно быстро элиминируется. Эстриол является наименее активным эстрогеном с кратковременным действием.
Установлено, что ткани, чувствительные к эстриолу, широко представлены в нижних отделах урогенитального тракта. Терапия эстриолом способствует развитию и восстановлению влагалищного эпителия, а также приводит к восстановлению основных элементов соединительной ткани — коллагена и эластина. При этом главным в назначении эстриол-содержащих препаратов является минимальное системное действие. Известно, что для стимуляции развития эндометрия связь его рецепторов с эстрогеном должна быть длительной, не менее 8—10 ч. Эстриол же связывается с чувствительными к нему структурами не более чем на 2—4 ч. Такого непродолжительного действия недостаточно для пролиферативной реакции эндометрия, но достаточно для эффективного воздействия на структуры нижних отделов урогенитального тракта. Таким образом, при однократном введении эстриол связывается с ядерным рецептором на непродолжительное время и не вызывает пролиферацию эндометрия, поэтому при его назначении не требуется добавления прогестагенов.
При урогенитальных расстройствах традиционно отдается предпочтение местному введению эстрогенов и именно эстриола (овестин) в мазях и свечах (см. таблицу 2).
В любой форме эстриол-содержащие препараты принимаются один раз в сутки. Не рекомендуется сочетание системных и местных форм препарата.
Выбор терапии зависит также от степени тяжести урогенитальных расстройств.
При легкой степени тяжести урогенитальных расстройств применяются препараты эстриола (свечи, крем) ежедневно или три раза в неделю, в зависимости от степени выраженности клинических симптомов. При сочетании явлений атрофического вагинита или атрофического цистоуретрита с климактерическим синдромом назначаются препараты для системной ЗГТ.
При средней степени тяжести урогенитальных расстройств проводится сочетанная терапия (системная и местная) не менее шести месяцев для нормализации уродинамических показателей.
При тяжелой степени урогенитальных расстройств в случае имеющихся показаний к системной ЗГТ проводится комбинированная терапия препаратами для системной ЗГТ в сочетании с местным введением препаратов эстриола и одного из препаратов аддитивного воздействия, обладающих избирательным действием на холинергические (парасимпатические) и адренергические (симпатические) или мускариновые рецепторы, расположенные в мышечной стенке мочевого пузыря и различных структурах урогенитального тракта: гладкомышечной мускулатуре уретры и мышцах тазового дна, участвующих в создании уретральной поддержки. Комбинированную терапию необходимо проводить в течение шести месяцев и более, после чего вопрос о типе терапии решается индивидуально в отношении каждой пациентки (см. таблицу 3).
 |
| Таблица 3. Схема лечения урогенитальных расстройств. |
Такая система дифференцированной ЗГТ позволяет повысить качество жизни больных с урогенитальными расстройствами на 60—70%.
Таким образом, представленные данные позволяют говорить о ЗГТ как об основной терапии урогенитальных нарушений в постменопаузе.
В связи с прогрессирующим характером урогенитальных расстройств преимущество отдается профилактическому назначению ЗГТ и ее долговременному применению. ЗГТ урогенитальных расстройств должна назначаться длительно, практически пожизненно, и в этой ситуации на помощь приходит именно местная терапия эстриолом.
На сегодняшний день современная медицина располагает достаточно широким выбором хороших препаратов для ЗГТ и опытом их применения, свидетельствующим о том, что преимущества назначения ЗГТ заметно преобладают над риском развития побочных эффектов. Все это дает основание рекомендовать широкое применение ЗГТ для профилактики и лечения урогенитальных нарушений в пери- и постменопаузе с целью улучшения качества жизни и сохранения работоспособности женщин, вступающих в этот «осенний» период.
А. Л. Тихомиров, доктор медицинских наук, профессор
Ч. Г. Олейник, кандидат медицинских наук
МГМСУ, Москва
Уж мочи нет!
уролог Алексей Палий о современных подходах к терапии недержания мочи у женщин
Международный комитет по недержанию мочи (НМ) определяет обозначенную патологию как непроизвольное выделение мочи, являющееся социальной или гигиенической проблемой, при наличии объективных проявлений неконтролируемого мочеиспускания.Недержание мочи остается одной из самых актуальных и сложных проблем в современной урогинекологии.
По данным диссертационного исследования Дмитрия Пушкаря — главного уролога Минздрава России, — лишь незначительная часть женщин, страдающих этим заболеванием, обращается за помощью к врачу. Зачастую это связано не только с интимностью данной проблемы, но и с некомпетентностью гинекологов и урологов в этом вопросе, а также с общеизвестным ложным суждением о том, что недержание мочи является естественным процессом старения.
В России стрессовое недержание мочи отмечают примерно 24 % женщин в возрасте от 30 до 60 лет и более 50 % женщин в возрасте после 60 лет. ГАМП распространен у 16 % женщин, при этом среди городских женщин этот показатель достигает 38 %.
Борисов В. В. и др. Симптомы дисфункции вегетативной нервной системы у больных ГАМП, 2010, uroweb.ru
Социальная проблема
При появлении недержания мочи у женщины может возникнуть желание избежать социальных контактов, что, в свою очередь, может привести к замкнутости и депрессии.
Естественно, что чем выраженнее недержание мочи, тем ниже качество жизни. По данным французских исследователей, которые опросили 556 женщин с недержанием мочи (2006 год), у таких пациенток наблюдается более низкое чувство собственного достоинства и ослабленное самочувствие.Учитывая вышеизложенное, становится понятна необходимость скорейшего решения этой проблемы.
Лечение ГАМП
Медикаментозное лечение недержания мочи у женщин
На сегодняшний день существуют весьма эффективные лекарственные препараты для лечения ГАМП-недержания. Это блокаторы мускариновых холинергических рецепторов. Такие препараты применяются до нескольких месяцев и в большинстве случаев дают положительный эффект.Кроме того, свою эффективность доказал агонист β3-адренорецепторов (мирабегрон).
Полезный токсин
При отсутствии результата медикаментозного лечения ГАМП можно рекомендовать применение ботулотоксина А, который на сегодняшний день используют не только в косметологии, но и в терапии широкого профиля. Так, последние данные исследований (Италия, 2009 год, Великобритания, 2013 год, общее количество пролеченных — 288) показали, что данный токсин является безопасным методом лечения ГАМП и связанным с ним недержанием мочи. Причем эффективность такой терапии приближается к 100 %.
Рисунок 1. ТVТ-secur методики. Различные положения петли слинга. (A) U положение; (B) положение «гамак»Источник: ecuro.ru
Данный метод предполагает введение ботулотоксина в мышцы детрузора при помощи цистоскопа, вследствие чего происходит блокировка гиперактивных нервных импульсов, вызывающих чрезмерные сокращения мышц мочевого пузыря. По словам исследователей, локальный эффект сохраняется до десяти месяцев. Данная процедура малоинвазивна, и на нее уходит не более 15 минут. Метод практикуется в основном в Европе, в России его пока применяют только в Москве и Санкт-Петербурге.
Электрофорез
Для увеличения цистометрической емкости мочевого пузыря и снижения числа непроизвольных сокращений детрузора при ГАМП применяется внутрипузырный электрофорез оксибутинина. Это М-холиноблокатор из группы третичных аминов. Наряду с умеренной м-холиноблокирующей активностью обладает способностью непосредственно влиять на гладкую мускулатуру внутренних органов (миотропное спазмолитическое действие). Имеют место единичные применения на практике, уменьшение симптомов отмечают от 50 до 70 % пациенток.
Лечение стрессового недержания мочи у женщин
Оперативный подход
При стрессовом недержании мочи у женщин нередко прибегают к операциям — это несколько видов слинговых операций (TVT-операции), когда различными способами устанавливают полипропиленовую петлю, поддерживающую уретру. Наименее травматична операция TVT-secur (проводят при повышенной подвижности уретры и/или недостаточности внутреннего сфинктера), когда женщине устанавливают мини-слинг в форме петли под уретрой. Технология не предполагает выведения слинга на кожу и контакта со стенкой мочевого пузыря, что помогает минимизировать вмешательство (рис. 1).Но, как и все хирургические методы, он имеет ряд противопоказаний, хотя и дает эффективность порядка 80–90 %.
Следующий метод можно отнести к малым операциям при стрессовом НМ, но вмешательство проводится амбулаторно и без применения общей анестезии. Это метод введения объемообразующих препаратов (гелей) в подслизистый слой мочеиспускательного канала. Суть данной методики сводится к образованию под слизистой уретры своеобразных «подушек». В результате введения геля в нескольких точках просвет мочеиспускательного канала сужается и создаются предпосылки для лучшего удержания мочи.
Процедура обычно выполняется с помощью цистоскопа через просвет мочеиспускательного канала. Существуют методики, при которых не нужен даже цистоскоп. Недостаток — нередко требуются повторные инъекции препарата. Не окончательно ясно и то, насколько используемые гели «безобидны» для уретры и парауретральных тканей, особенно при повторных введениях (в 30 % случаев приходится вводить гели повторно). Процедуру выполняют во многих городах РФ. Эффективность, по данным коллег, составляет 60–70 %, и даже после повторного введения отмечаются случаи рецидива по причине частичного рассасывания геля и уменьшения его в объеме. Однако существует ряд клинических ситуаций — невозможность проведения операции, непереносимость наркоза, отсутствие других вариантов — когда введение гелей действительно предпочтительно.А вот медикаментозная терапия при стрессовом НМ — не лучший выбор. При данном типе НМ гинекологи иногда назначают гормоны для улучшения коллагеногенеза. К сожалению, и эта тактика далека от 100 % положительного результата.
Лазер
Еще одним методом лечения стрессового недержания мочи в сочетании с пролапсом гениталий является лазерная технология.Для лечения используется эрбиевый твердотельный лазер на иттрий-алюминиевом гранате (Yttrium Aluminum Garnet, YAG-лазер) с длиной волны 2940 нм. Проводится лазерная обработка передней стенки влагалища и преддверия в области выхода мочеиспускательного канала в неабляционном тепловом режиме специальным пакетным импульсом. То есть импульс подается не непрерывным потоком, а разделен на группы: несколько импульсов — перерыв — несколько импульсов — перерыв и так далее. Благодаря этим перерывам в несколько наносекунд удается избежать перегрева тканей, и разрушения слизистой не происходит.
Цель процедуры — селективная денатурация субмукозного коллагена. Мгновенная реакция сокращения коллагеновых волокон и ускорение неоколлагеногенеза приводят к подтяжке тканей и повышению их эластичности. Обработанная зона постепенно сокращается и сжимается, улучшая поддержку мочевого пузыря, тем самым уменьшая симптомы НМ.Данная процедура может проводиться амбулаторно и занимает около 30 минут. Для максимального эффекта она повторяется через месяц.
Технология хорошо переносится пациентами, практически не имеет осложнений. Восстановительный период протекает без нарушения трудоспособности. Данная методика распространена в Европе, Москве, Санкт-Петербурге и некоторых частных клиниках по России. Лазерная обработка передней стенки влагалища является методом выбора у пациенток с противопоказаниями к хирургическому вмешательству.
Лечебная гимнастика и упражнения при недержании мочи у женщин
При стрессовом НМ, пролапсе гениталий применяются определенные упражнения для укрепления мышц тазового дна. Эти упражнения были разработаны американским гинекологом Кегелем в 40‑х годах двадцатого века, и актуальны до сих пор. При тренировке данных мышц у пациентки развивается способность удерживать мочу при напряжении. Этот метод эффективен на начальных стадиях заболевания.
Недостаток данного метода — невозможность самостоятельно контролировать правильность выполнения упражнений. То есть пациент не знает, напрягает ли он мышцы тазового дна или какие‑то другие. По этой причине иногда пациентки ошибочно тренируют мышцы брюшного пресса, что приводит к повышению внутрибрюшного давления и усилению симптомов недержания мочи.
БОС поможет
Для лучшей тренировки мышц тазового дна разработан метод с применением биологической обратной связи (БОС), который помогает дифференцировать мышечные усилия. Во влагалище вводится специальный чувствительный датчик, который во время тренировок регистрирует биоэлектрические сигналы с мышц тазового дна. Компьютер анализирует эти сигналы, информируя пациента о правильности работы мышц.
Для максимальной эффективности процедуры используется технология мотивационного подкрепления: каждое правильно выполненное движение (усилие) сопровождается показом интересного ролика. Если мышцы начинают работать недостаточно активно, экран гаснет. Если напряжение мышц расценивается прибором как удовлетворительное, экран вновь загорается и пациент опять может смотреть фильм. Это создает сильную позитивную мотивацию к правильному выполнению задания. В результате лечения повышается тонус мышц, формирующих урогенитальную диафрагму. Такие аппараты есть в Москве, Санкт-Петербурге и в медицинских центрах европейской части РФ.
Резюме
Подводя итог, хочется коснуться экономического аспекта проблемы НМ.При НМ у женщины значительно увеличиваются сроки ее нахождения на больничном по сопутствующим заболеваниям. Также государство тратит огромные суммы на гигиенические средства (урологические прокладки, памперсы) для людей с инвалидностью. Выделяются квоты на оперативное лечение при НМ, а операции при этом заболевании стоят довольно дорого.
Вместе с этим консервативные методы лечения обладают высокой эффективностью, их применение возможно амбулаторно (без затрат на анестезию, койко-место, без оплаты работы операционной бригады и расходных материалов), практически отсутствуют противопоказания, для них характерно малое количество осложнений. Учитывая все эти преимущества, консервативные методы необходимо внедрять в широкую практику и уделять им больше внимания. Ведь если выявлять максимум пациентов на начальных стадиях заболевания, то в большинстве случаев можно будет избежать операции и значительно снизить распространенность проблемы.
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.