Склероз спины как лечить
Причины возникновения субхондрального склероза позвоночника
На сегодняшний день заболевания позвоночника поражают большее количество людей трудоспособного возраста вследствие специфики их трудовой деятельности. Степень активности во время работы может находиться на одной из крайностей. Это может быть статическая сидячая или стоячая работа (например, офисные работники, комбайнеры, сотрудники цехов), либо тяжелая изнуряющая (грузчики, строители). Немногие обращают внимание на первое возникновение болевых ощущений в пояснице, спине или шее и идут с проблемой к врачу, боль является сигналом начала дегенеративных изменений в суставах, чем по сути и является субхондральный склероз.
Что такое субхондральный склероз позвоночника
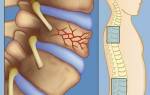
Такого заболевания, как субхондральный склероз, нет в МКБ−10. Этим термином пользуются для обозначения рентгенологического симптома при обнаружении структурных изменений в суставах при рентгенографии определенного участка по поводу другого заболевания позвоночного столба. На снимках субхондральный склероз определяется как более светлые участки суставных поверхностей. Следует вспомнить, что более плотные структуры будут намного ярче, чем остальные, так как поглотят больше всего рентгеновских лучей, в том месте они не попадут на пленку.
Межпозвоночный диск, находящийся между позвонками, соприкасается с ними их субхондральными пластинами (или замыкательными пластинами), которые пронизаны нервами и сетью капилляров, обеспечивающих кровоснабжение костных структур. Благодаря этому осуществляется питание хрящевого диска в результате сжатия при ходьбе. При давлении из хряща выходит синовиальная жидкость, она контактирует с сосудами субхондральной части кости. Склероз замыкательных пластин возникает в результате повреждения хряща. Снижается объем движений в поврежденном суставе, возникают остеофиты, защемляющие нервные корешки — появляются боли, которые дополнительно усиливаются из-за защитного мышечного спазма.
Субхондральный склероз позвоночника классифицируется в зависимости от локализации поражения: шейный, грудной и поясничный. Грудной протекает не так сильно выраженно, а возникающие боли в области сердца или затруднение дыхания могут навести на мысль, что проблема заключается в заболевании сердца или легких.
Симптомы склероза шейного отдела связаны с нарушением кровоснабжения головного мозга и защемлением нервных окончаний, выходящих из межпозвоночных отверстий. Возможные жалобы:
При склерозе поясничного отдела симптомы следующие:
Мнение эксперта
Автор: Ольга Владимировна Бойко
Врач-невролог, доктор медицинских наук
Официально такого диагноза как субхондральный склероз в МКБ нет. На деле мы имеем замещение межпозвоночных хрящей на соединительную ткань. Одновременно с этим костная ткань разрастается и образуются наросты. Субхондральный склероз — это не самостоятельное заболевание и его считают проявлением остеоартроза суставов или остеохондроза позвоночного столба.
Субхондральный склероз может случиться в любом месте организма. Наибольшую опасность представляют патологии шейного отдела позвоночника — даже небольшая нагрузка может вызвать компрессионный перелом.
Патология характеризуется хроническими болями в определенной области позвоночника, но это не единственные симптомы. Больные часто жалуются на мышечную слабость, тремор, затруднения в работе дыхательной системы, боли за грудиной (поэтому часто отправляются к кардиологу, чтобы получить лечение сердца).
Диагностика субхондрального склероза — это в первую очередь рентген, МРТ и определение плотности костной ткани.
Субхондральный склероз — это неизлечимое дегенеративное заболевание, поэтому терапия симптоматическая. Специалисты любого уровня рекомендуют отказаться от вредных привычек, заняться спортом (с учетом противопоказаний) и особенно обращают внимание на диету.
Причины возникновения этой патологии
В результате повреждения межпозвоночного диска и нарушения его питания происходит разрушение и потеря упругости, что в свою очередь ведет к нарушению подвижности в межпозвонковом сочленении из-за так называемого сухого сустава — состояния, когда снижается продукция синовиальной жидкости, отвечающей за эластичность хряща. В свою очередь возрастает нагрузка на замыкательные пластины, что приводит к их утолщению за счет разрастания фиброзной ткани. Избыток разросшейся соединительной ткани увеличивает нагрузку в этом месте на суставные поверхности, что приводит к компенсаторному разрастанию на противоположной стороне костных наростов – остеофитов. Из-за них снижается подвижность суставов, возникает боль и воспалительный процесс.
Следует еще раз акцентировать внимание на том, что субхондральный склероз, или склероз замыкательных пластин, не является диагнозом, это следствие другого заболевания. Наиболее часто остеосклероз — синдром таких заболеваний, как остеохондроз, артрит и артроз. Провоцирующие факторы склероза делятся на две большие группы:
Эндогенные, или внутренние:
Диагностика склероза шейного отдела
Самыми точными методами диагностики будут являться инструментальные рентгенологические методы. В Юсуповской клинике есть весь необходимый перечень аппаратуры для определения данной патологии. Наши специалисты обладают значительным опытом диагностирования заболевания позвоночника на различных снимках.
Склероз замыкательных пластин является признаком наличия патологического процесса, вызванного основным заболеванием. Для его дифференциальной диагностики и подтверждения диагноза используют следующие инструментальные обследования:
Лечение склероза шейного отдела
Этиотропного лечения не существует, так как данный патологический процесс является следствием основного заболевания. Специалисты Юсуповской больницы после тщательной диагностики и выявления болезни, вызвавшей остеосклероз шейного отдела, назначают комплексную терапию, конкретно направленную на нее. Следует иметь в виду, что терапия крайне эффективна только на начальных стадиях, симптоматика которых не так сильно беспокоит пациента. Из-за этого лечение проводится позже и уже целью является не излечение, а остановка прогрессирования. Изменения, возникшие в суставе, необратимы и чем раньше вы придете к врачу, тем больше шансов на полное выздоровление.
Лечение многокомпонентное, оно состоит из медикаментозной терапии, физиотерапии, в тяжелых случаях добавляется хирургические методы.
Используют следующие группы препаратов:
Можно еще использовать различные разогревающие мази для снятия боли. Но это симптоматическое лечение, которое лишь облегчает состояние.
Физиотерапия крайне положительно зарекомендовала себя, так как ее применение улучшает кровоснабжение пораженной области, снижается воспаление и ускоряется регенерацию тканей, тормозится дальнейшее склерозирование.
Среди физиотерапевтических процедур крайне положительно себя зарекомендовали:
Во время обострения запрещаются лечебная физкультура и массаж. Их назначение определяет лечащий врач. Следует выполнять упражнения только вместе с инструктором в кабинете ЛФК, чтобы предотвратить возможные травмы. С восстановлением подвижности увеличится сила мышц спины и шеи. Мышечный корсет позволит стабилизировать позвоночник. Массаж увеличивает кровоток в массируемой области, снижает мышечный спазм. В классическом массаже есть три основных движения: поглаживание, растирание и разминание.
При позднем обращении с проблемой, когда возникли остеофиты, требуется хирургическое лечение, так как никакими лекарствами и физиотерапией они не удаляются. Зато можно полностью вылечить сустав.
Прогноз заболевания
К сожалению, склероз шейного отдела позвоночника — прогрессирующее дегенеративное заболевание. Чем раньше Вы обратитесь к врачу, тем выше благоприятный прогноз. При проблемах с позвоночником следует каждые полгода проходить курс массажа, следить за режимом работы и отдыха, беречь спину от поднятия тяжестей. Но полностью отказываться от физической активности не следует.
Склероз позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.
Субхондральный склероз шейного отдела позвоночника представляет собой утолщение кости под хрящом в фасеточных суставах. Патологические изменения связаны с разрушением хрящевой ткани и формированием костных наростов — шпор. Субхондральный склероз замыкательных пластинок тел позвонков является одним из признаков спондилоартроза при системном дегенеративно-дистрофическом процессе. Диагностика опирается на рентгеновские способы исследования, магнитно-резонансную томографию. Лечение коррелирует со стадией, для стабилизации состояния и сохранения биомеханики центральной оси костно-мышечного аппарата важно регулярно проходить реабилитацию.
Рассказывает специалист ЦМРТ
Дата публикации: 15 Июля 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины склероза позвоночника
При остеоартрите (спондилоартрозе) истончается и разрушается хрящ в суставе, что приводит к повреждению субхондральной кости под ним. В процессе ремоделирования при отсутствии лечения и сохраненной двигательной активности происходит постоянное избыточное продуцирование остеоцитов. Кость утолщается, изменяет конфигурацию, “обрастает” солями кальция — подобные признаки субхондрального склероза характерны для поздней стадии заболевания. Остеофиты (костные наросты) и замещение хряща соединительной тканью уменьшают диапазон движений в сочленениях, поддерживают воспаление.
Склероз позвоночника имеет множество факторов риска:
Симптомы склероза позвоночника
Клинические проявления субхондрального склероза замыкательных пластинок позвонков выражены:
Классификация
Наиболее часто используют систематизацию с учетом признаков аппаратной визуализации, рассматривают стадии:
Как диагностировать склероз позвоночника
При осмотре в пользу субхондрального склероз замыкательных пластинок тел позвонков шеи свидетельствует:
Диагноз подтверждают результатами:
Методы нейровизуализации позволяют обнаружить источник хронической боли, диагностировать неврологические осложнения — радикулопатии, плексопатии, определить тактику ведения пациента.
К какому врачу обратиться
С нарушением функций позвоночника, болевым синдромом в шее, спине или крестце больные приходят к неврологу, вертебрологу, ортопеду. Если диагноз известен, и операция не требуется, помогут специалисты восстановительной медицины — физиотерапевты, врачи ЛФК, массажисты и др.
Все о рассеянном склерозе позвоночного столба
Наверное, каждый из вас, когда-нибудь слышал о болезни под названием рассеянный склероз. Ему подвержено, в основном, молодое поколение. О его причинах, клинических симптомах, методах диагностики и терапевтических мероприятиях мы и поговорим в этой статье.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Склероз позвоночного столба является хронической патологией, его течение прогрессирующее, а прогноз нельзя назвать благоприятным. Это заболевание считается демиелинизирующим, поскольку оно поражает миелиновые оболочки нервных волокон центральной и периферической нервной систем. При этом мягкие ткани, окружающие позвоночник, замещаются соединительной тканью. Защитная миелиновая оболочка при этом воспаляется и разрушается, вызывая нарушение координации двигательных актов, боль в спине, нарушение акта мочеиспускания и дефекации в виде недержания, а также некоторые другие клинические проявления.
Что можно отнести к основным причинам возникновения данной патологии?
Медицинская наука в наши дни не стоит на месте, постоянно прогрессирует, однако все причины, приводящие к развитию склероза, полностью так и не изучены. Основными причинными факторами являются:
Курильщики, а также люди, инфицированные вирусом Эпштейна – Барра также подвержены значительному риску заболеть рассеянным склерозом. При этом следует отметить, что выяснение причины болезни даже после ее развития бывает очень и очень сложно.
Клинические проявления патологического состояния
К тому же, может возникать постоянное чувство усталости, которое не проходит даже после полноценного сна, конечности зачастую становятся тугоподвижными, отмечается двоение в глазах всего окружающего. Также часто отмечается ухудшение качества зрения, нистагм глазных яблок, проявления эпилептических приступов.
У представителей мужского пола очень часто отмечается снижение качества и силы потенции, уменьшается сексуальное влечение. Также у больных в запущенных стадиях может наблюдаться нарушение акта мочеиспускания и дефекации (вариант недержания), нарушение памяти вплоть до полной амнезии.
Диагностические и лечебные мероприятия при рассеянном склерозе
При подозрении на данный патологический процесс нужно сразу же обратиться к специалисту, которым в данном случае является врач – невролог. Он полностью расспросит и осмотрит вас, после чего назначит все необходимые диагностические методы, к которым относятся как лабораторные анализы, так и современные инструментальные методы исследования.
При данной патологии берут кровь на клиническое исследование, а также на предмет выявления специфических антител, проводят забор и анализ ликвора, а также выполняют МРТ и методику вызванных потенциалов.
Для лечения назначают кортикостероиды, противовоспалительные обезболивающие препараты, лекарства, защищающие структуру хрящей суставов, а также различные витаминные комплексы.
Остеосклероз позвоночника: что это такое?
Остеосклероз позвоночника – это заболевание, при котором костная ткань образуется в избыточном количестве, что приводит к патологическому повышению костной массы и утолщению костных структур позвоночника. Остеосклероз почти всегда имеет вторичную этиологию, то есть, возникает на фоне других патологий опорно-двигательной системы, включая костные метастазы или злокачественные опухоли костей и паравертебральных мягких тканей. Прогноз при данном заболевании в большинстве случаев может считаться условно благоприятным, но только при своевременно начатой терапии и строгом соблюдении пациентом назначенного режима. В случае прогрессирующего течения субхондрального остеосклероза (поражение замыкательных пластин тела позвонка) неизбежны деформации позвоночника, которые требуют хирургического вмешательства и нередко приводят к инвалидизации больного.
Макроскопия и патогенез
Остеосклероз позвоночника относится к довольно редким заболеваниям: частота выявления составляет не более 3,1% от общего числа больных с данным диагнозом. Наиболее подвержены остеосклерозу кости таза, лопатки, голеностопных суставов и челюсти. Несмотря на то, что плотность костей при остеосклерозе может значительно превышать норму, прочность позвонков резко снижается, так как новая образованная костная ткань обычно имеет сетчато-волокнистую структуру (нормальная кость состоит из костных пластин – трабекул). По этой причине остеосклероз является одним из основных патогенетических факторов хронических переломов костей позвоночника и требует серьезного медикаментозного и хирургического лечения, как и остеопороз, при котором плотность костей, наоборот, снижается, и они истончаются.
Если вы хотите более подробно узнать, как лечить остеопороз позвоночника, а также рассмотреть симптомы и альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Анатомия кости
Чтобы понимать патогенетический механизм развития остеосклероза позвоночника, необходимо иметь представление об анатомии позвоночника и строении костей, которыми он образован. Позвоночник – это центральный сегмент осевого (вертикального) скелета человека. Он состоит из позвонков – костно-хрящевых структур, имеющих различную форму и размер и выполняющих опорную функцию. Позвонки крепятся друг к другу при помощи межпозвоночных дисков, которые представляют собой округлые пластины из фиброзно-хрящевого волокна, заполненные желеобразным ядром (пульпой).
Основную массу позвоночника составляет костный корсет. Кости позвоночника имеют в своем составе губчатое и компактное вещество. Компактная ткань образует корковый слой кости и обеспечивает ее защиту, выполняя также поддерживающую функцию. В компактном веществе происходит накопление и хранение минеральных солей, необходимых для поддержания костного метаболизма и своевременного созревания остеобластов, из которых впоследствии образуются зрелые клетки костной ткани – остеоциты.
В губчатом веществе, которое также называется трабекулярной тканью, содержится красный, желтый и слизистый костный мозг (в позвонках его значительно меньше, чем в костях таза или грудины). Трабекулярная ткань имеет ячеистый вид и образуется рыхло лежащими трабекулами (костными перегородками). Основная функция губчатого вещества – хранение костного мозга, который является важнейшим органов системы кроветворения.
Снаружи кости покрыты плотной пленкой из соединительной ткани, которая называется надкостница. Она необходима для питания костей (надкостница содержит большое количество кровеносных сосудов), их роста и восстановления после травм и различных повреждений.
Что происходит при остеосклерозе?
В основе патогенетического развития остеосклероза лежит нарушение соотношения между компактной и губчатой тканью кости. В результате кости позвонков становятся массивными, однородными (в народе их называют «слоновыми» костями), утяжеляются. Выраженных деформаций на ранних стадиях заболевания практически не происходит, и позвонок чаще всего сохраняет свою анатомическую форму, но в корковом веществе происходит значительное сужение сосудистых каналов. Это происходит в результате пристеночного отложения незрелых клеток новообразованной костной ткани, которая чаще всего имеет вид волокна различной степени зрелости.
Патогенез остеосклероза также может быть представлен следующими процессами:
В наиболее тяжелых случаях губчатое вещество может полностью замещаться компактной костной тканью, что провоцирует не только деформацию позвоночника и хронический болевой синдром, но и нарушение функции кроветворения и активности иммунных клеток (костный мозг, содержащийся в губчатом веществе, не только участвует в созревании форменных элементов крови, но и обеспечивает формирование иммунитета).
Обратите внимание! Прочность костей позвоночника при остеосклерозе в 90% случаев снижается, несмотря на общее увеличение костной массы, поэтому больные с данным диагнозом должны включаться в группу повышенного риска по развитию переломов (необходимо для обеспечения профилактики и поддерживающего лечения).
Причины и разновидности
У детей и подростков умеренный остеосклероз позвоночника может быть физиологическим. Небольшое повышение плотности костей в области ростковых зон считается нормой во время роста и вытягивания скелета, поэтому при хороших макроскопических показателях поводов для волнений в этом случае нет.
Патологический остеосклероз в подавляющем большинстве случаев является следствием серьезных заболеваний, таких как:
Субхондральный остеосклероз замыкательных пластин тела позвонков может развиваться на фоне хронического воспаления суставов позвоночника, тяжелых травм, генетической предрасположенности или заболеваний паравертебральных мышц (например, оссифицирующего миозита).
Важно! Одним из важнейших факторов, способных оказывать влияние на плотность костей, является поступление в организм витамина D3. При недостатке холекальциферола у человека развивается остеопороз (у детей – рахит), при избыточном поступлении – остеосклероз.
Классификация
Классификация остеосклероза позвоночника производится по степени поражения костных структур. По данному признаку выделяют четыре формы остеосклероза.
Разновидности остеосклероза и возможные причины
| Форма | Локализация поражения | Возможные причины |
|---|---|---|
| Местный (ограниченный) | Образуется локально в месте воспалительного процесса. Проявления всегда местные и не распространяются на весь позвоночный столб | Преимущественно инфекционные заболевания, характеризующиеся развитием местной воспалительной реакции (гематогенный остеомиелит, внелегочные формы туберкулеза, сифилис, спондилодисцит и т.д.) |
| Реактивный (демаркационный) | Развивается вокруг патологического процесса (в виде реакции на различные патогены, которыми могут быть бактерии, опухоли, различные образования и т.д.) | Специфические формы остеомиелита, проявляющиеся утолщением диафиза (остеомиелит склерозирующий), различные опухоли, костный абсцесс |
| Распространенный (очаговый) | Может иметь несколько очагов поражении | Основная причина – злокачественные заболевания на 3-4 стадии с активным процессом метастазирования. Очаговый остеосклероз также нередко выявляется при наследственном остеопетрозе (смертельный мрамор) |
| Генерализованный | Поражение может затрагивать все пять отделов позвоночника. Тяжелая форма остеосклероза, при которой возможна инвалидизация | Мраморная болезнь, лимфогранулематоз, миелофиброз |
Обратите внимание! При определении степени риска для конкретного больного также следует учитывать его возраст: у лиц пожилого и старческого возраста риск остеосклероза выше по сравнению с пациентами средней возрастной группы из-за естественного замедления костного метаболизма и дистрофических изменений в суставах позвоночника, возникающих на фоне обезвоживания.
Клиническая картина
Частота раннего выявления остеосклероза на ранней стадии довольно низкая, что связано с особенностями клинического течения патологии. На начальном этапе пациент не замечает никаких симптомов, но по мере прогрессирования патогенетических изменений в костной структуре позвонков появляются характерные жалобы на боль в спине, мышечную скованность, появление триггерных точек (точки мышечного напряжения). Боль в спине при остеосклерозе позвоночника не всегда связана с двигательной и иной активностью и может возникать даже в состоянии покоя (в большинстве случаев это связано с нарушением циркуляции в сосудистых каналах).
Когда расстройство костного метаболизма становится наиболее выраженным, клиническая картина дополняется и другими симптомами и проявлениями, среди которых:
На ранней стадии остеосклероза переломы заживают относительно быстро, так как функции надкостницы, участвующей в восстановлении костей, в большинстве случаев сохраняются. При прогрессирующей форме заболевания и затяжном лечении склонность к переломам повышается, а период восстановления и реабилитации с каждым разом становится все длиннее из-за нарушения метаболических процессов в костно-хрящевой ткани.
Обратите внимание! Одним из симптомов остеосклероза в шейном отделе позвоночника может быть расстройство зрительной функции, а также гидроцефалия. Утолщенная кость может сдавливать артерии, по которым кровь поступает в головной мозг, что вызывают острую гипоксию и избыточное скопление цереброспинальной жидкости в желудочках головного мозга.
Диагностика
Эффективным и достаточно достоверным методом диагностики остеосклероза независимо от его локализации является рентгенография позвоночника, так как утолщенная кость становится менее прозрачной при прохождении рентгенологических лучей. На полученном снимке указывать на наличие остеосклеротических изменений в позвонках будут указывать следующие признаки:
Если вы хотите более подробно узнать, как проходит процедура МРТ позвоночника, а также рассмотреть, когда показано магнитно-резонансное исследование, вы можете прочитать статью об этом на нашем портале.
При оценке результатов рентгенологического исследования важно учитывать, что некоторые из перечисленных признаков (например, уплотнение теней) могут присутствовать при компрессионных переломах позвоночника, поэтому для уточнения первично выявленного диагноза пациенту нередко назначается дополнительное обследование.
Вспомогательная диагностика при остеосклерозе позвоночника
| Метод | Что позволяет обнаружить? |
|---|---|
| Компьютерная томография | Коэффициент поглощения рентгенологических лучей пораженными костными структурами |
| Денситометрия с применением рентгенологических методов | Изменение минерализации костей позвоночника |
| Радиоизотопное исследование с применением фосфатов и радиоактивных нуклидов | Замещение минеральных солей и соединений в компонентах костной ткани |
Лечение без операции
Консервативное лечение остеосклероза дает нестабильные результаты, а положительная динамика прослеживается лишь у 20-30% больных, поэтому одним из основных способов восстановления нормальной плотности костей и функции кроветворения является операция.
Лекарственная коррекция проводится на первичном этапе терапии для уменьшения болезненных ощущений, купирования воспалительных процессов, эрадикации инфекционного возбудителя (в случае бактериального поражения позвоночника). В зависимости от причины остеосклероза в схему терапии могут входить следующие препараты:
Специфическая терапия при угнетении кроветворной функции может включать лечение гормонами. Которые ответственны за синтез эритроцитов («Гемопоэтин», «Эритропоэтин»), а также иммуно-коррекцию гамма-интерфероном.
Терапия вне обострения включает ЛФК, массаж, грязелечение, мануальные техники, физиопроцедуры (магнитотерапия, УВЧ). Каждый из этих методов имеет свои противопоказания, поэтому использовать их можно только по назначению врача.
Хирургическое лечение
Это один из наиболее действенных методов лечения остеосклероза. К нему приходится прибегать почти в 70-80% случаев. Заключается он в трансплантации (пересадке) костного мозга, а точнее, его стволовых клеток. Данный метод терапии широко применяется в онкологии и гематологии для лечения тяжелых гемолитических расстройств и онкологических заболеваний. Чтобы выполнить процедуру трансплантации, необходимо найти подходящего донора, к которому предъявляются строгие требования. Это может быть мужчина или женщина (совершеннолетние) в возрасте до 55 лет, которые никогда не болели любым из перечисленных ниже заболеваний:
Одновременно с пересадкой костного мозга обычно проводится переливание стволовых клеток периферической крови. Процедура может вызвать осложнения. Поэтому после ее проведения больной находится в стационаре в течение 10-20 дней. Это зависит от общей динамики и самочувствия).
Что будет, если болезнь не лечить: прогноз
Если диагностика выявила у больного остеосклеротические изменения в позвоночнике и его структурах, важно своевременно начинать лечение, так как прогноз при отсутствии необходимой терапии всегда неблагоприятный. Если больной не соблюдает врачебные рекомендации или отказывается от предложенного лечения (в том числе, хирургического), возможно стремительное прогрессирование остеосклероза, что чревато не только сильными болями и ограничением подвижности, но и тяжелыми расстройствами в работе внутренних органов. К возможным последствиям отказа от лечения можно отнести следующие патологии:
Обратите внимание! Инвалидность при остеосклерозе позвоночника получает каждый пятый пациент старше 45 лет.
Профилактика: полезные советы
Как и любое другое заболевание позвоночника, остеосклероз лучше предупредить. Так как лечение может быть очень длительным и не всегда успешным. Особенно это касается пациентов, входящих в группу риска по развитию данного заболевания. Поэтому важно соблюдать советы и рекомендации специалистов по профилактике остеосклеротических изменений в костях позвоночника.
В некоторых случаях профилактической мерой может быть ношение ортопедического корсета. О том, как его правильно выбрать и использовать, должен рассказать врач-ортопед, выдавший рецепт или направление.
Видео – Минеральная плотность костей
Остеосклероз позвоночника – тяжелое заболевание опорно-двигательной системы. При своевременном выявлении его можно довольно успешно регрессировать. Поэтому при появлении любых болей в спине следует сразу обращаться к врачу. Для выявления патологии на ранних стадиях, когда болевой синдром слабо выражен или отсутствует полностью, людям, входящим в группу риска, рекомендовано ежегодно проходить рентгенологическое исследование позвоночника. Лечение остеосклероза проводится преимущественно хирургическими методами. Вопрос о целесообразности трансплантации решается индивидуально с учетом общей картины заболевания.