Соматические заболевания как явление
Что такое расстройство соматоформное (психосоматическое заболевание)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ильченко Е. Г., психотерапевта со стажем в 7 лет.
Определение болезни. Причины заболевания
Соматоформные расстройства — это группа психогенных заболеваний, в основе которых лежат физические симптомы, напоминающие соматическое (телесное) заболевание, но при этом никаких специфических нарушений органов и систем обнаружить не удаётся. Проще говоря, это телесное проживание психологических проблем.
Раньше такие расстройства называли «органными неврозами». [14] В дальнейшем по отношению к ним стал применяться термин «психосоматические заболевания» или «психосоматика», но со временем на смену ему пришло понятие «соматоформные расстройства».
Сам термин «психосоматическое расстройство» — один из самых противоречивых. Изначально он обозначал заболевание, необъяснимое с биологической точки зрения, причина которого кроется в смещении психического конфликта в соматический. [3] [4] Сейчас же психосоматические расстройства включают в себя разнообразные конкретные нарушения органов и систем организма, в появлении которых ведущую роль играют психогенные факторы. Такое определение расстройства не раз подвергалось критике, так как безусловное утверждение о психическом происхождении определённого класса заболеваний приводит к мысли о том, что и другие соматические нарушения имеют биопсихосоциальную основу. [2] [5]
Психика и тело (сома) неразделимы, поэтому проявление какого-либо соматического заболевания может быть вызвано иррациональной психологической защитой (аффективной переработкой), но при этом расстройство будет проявляться не психологическими, а соматическими симптомами. [2] [10]
Распространённость соматоформных расстройств достигает 6,3%. [6] И в последние годы пациенты с нечёткими, полиморфными соматическими симптомами, быстро сменяющими друг друга и не укладывающимися в клиническую картину какого-то определённого заболевания, встречаются всё чаще. [7] Такие люди многократно и подолгу диагностируются и лечатся у общемедицинских специалистов — терапевтов, кардиологов, гастроэнтерологов, аллерго-иммунологов, эндокринологов и врачей другого профиля. [3] [11] Частично из-за этого подходы к лечению соматоформных расстройств недостаточно разработаны.[9,14] Другие причины — недостаточное внимание к соматоформному расстройству со стороны психотерапевтов и психиатров [3] [10] и отсутствие консолидации врачей психотрепевтического и общемедицинского профиля в борьбе с данной патолгией.
Процесс появления соматоформных расстройств затрагивает три взаимосвязанные сферы жизни человека: биологическую, психологическую и социальную. [3] Именно их нарушение и приводит к психогенным нервно-психическим расстройствам. [4] [5]
«Пусковым механизмом» возникновения соматоформных расстройств чаще всего являются:
При этом важно понимать, что не каждый человек, однажды потеряв сознание или испытав скачок артериального давления, заболевает соматоформным расстройством.
Симптомы соматоформного расстройства
Пациенты с данным расстройством не видят связи между психологическими переживаниями и клиническими проявлениями заболевания. Они зациклены на физических (соматических) симптомах и настроены в основном на медикаментозное лечение у терапевтов.
Чаще всего людей с соматоформным расстройством беспокоят различные боли (алгии), при этом болевые проявления не всегда являются симптомами патологии органов. С подобными болезненными ощущениями, вызванными психическими нарушениями, сталкиваются достаточно часто. Как правило, они не снимаются даже сильными анальгетиками. Особенно это относится к психогенным головным болям, которые встречаются чаще, чем другие головные боли вместе взятые. Наиболее распространённые головные боли — цефалгии (в области от бровей до затылка).
Часто возникают расстройства желудочно-кишечного тракта, в частности запоры и диарея. С психоаналитической точки зрения, склонность к запорам может говорить о жадности, нежелании человека расставаться с чем-либо. Диарея (речь идёт не о единичном поносе, а о затяжной или часто повторяющейся проблеме) может являться реакцией на сильный страх и выраженное беспокойство. Понос — это «бегство» от проблемы, которая не поддаётся осмыслению.
К эмоциональному проявлению соматоформного расстройства относится депрессия. Она связана с агрессией, направленной на себя. К физическим появлениям в основном относят ишемическую болезнь сердца, скачки артериального давления, язвенную болезнь желудка или двенадцатиперстной кишки. Последнее чаще характерно для людей, не умеющих распознавать в себе агрессивные эмоции, такие как раздражение, гнев, злость. Стараясь запретить себе их испытывать, не умея «экологичным» образом их проявлять, человек разрушает себя изнутри.
Подавление чувства тревоги и страха, особенно когда их причины непонятны, вызывают каскад психофизиологических реакций (раньше это называлось симпатоадреналовым кризом).
В первобытном мире источник угрозы, вызывающей страх, был очевиден — например, встреча с медведем. В таком случае было только два варианта реагирования — бить или бежать. В современном обществе угроза не столь очевидна, а социальные нормы и установки накладывают свои «запреты» на проявление реакций. В связи с этим паника и ужас разворачиваются внутри человека, вызывая каскад вегетативных реакций — пробивает холодный пот, учащается сердцебиения, происходит скачок артериального давления на фоне выработки гормонов стресса, дыхание становится поверхностным и частым. И тут возникает вторична тревога, а с ней и страх потери контроля, наступления инфаркта, инсульта и смети. Часто такие пациенты вызывают бригаду скорой помощи, многократно обследуются у терапевтов, кардиологов, неврологов и эндокринологов, проходят ряд диагностических и лабораторных исследований и, не находя причин страха в заболеваниях внутренних органов, с диагнозом «Паническая атака» направляются к психотерапевту.
Частые заболевания горла (ангины или тонзиллиты) могут говорить о страхе человека что-то высказать или попросить о чём-то очень важном. Иногда такие люди боятся поднять голос в собственную защиту и тем самым «теряют» его.
Бронхиальная астма, как и некоторые другие болезни, связанные с возникновением дыхательной недостаточности, чаще случается у людей (в основном детей), которые патологически сильно привязаны к своей маме. Их любовь буквально «удушающая». Ещё один вариант — строгость родителей при воспитании сына или дочери. Если человеку с самого раннего возраста внушают, что плакать нельзя, громко смеяться неприлично, прыгать и бегать на улице — верх дурного тона, то ребёнок растёт, боясь выражать свои истинные чувства и потребности: они его постепенно начинают «душить» изнутри.
Нейродермиты, псориаз, атопические дерматиты, крапивница, как и большинство заболеваний, имеющих отношение к аллергии, могут свидетельствовать о неприятии чего-либо. Кожа — первый защитный психологический барьер, поэтому её заболевание указывает на нарушение психологических границ человека.
Патогенез соматоформного расстройства
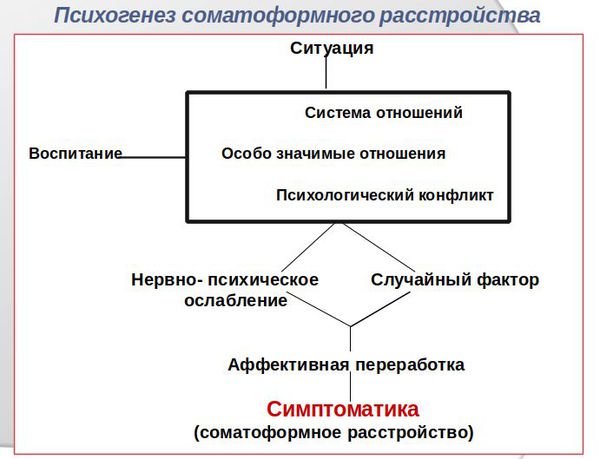
В основе возникновения соматоформных расстройств лежит нейропсихологическая концепция. Она базируется на предложении о том, что соматические проявления у таких пациентов указывают на их низкий порог переносимости физического дискомфорта: [4] [6] [12] то, что здоровые люди воспринимают как напряжённость, пациенты с соматоформными расстройствами будут расценивать как боль. При этом в качестве пускового механизма выступают значимые внутриличностные противоречия и неразрешимые психотравмирующие ситуации, которые являются неочевидными, причём чаще не острыми, а хроническими.
Так, из-за воспитания, нарушенной системы отношений или неконструктивного копинг-поведения саму психогенную (чаще конфликтогенную) ситуацию не получается решить рационально. В дальнейшем это приводит к нервно-психическому ослаблению и аффективной переработке — психологической защите психики от неразрешимого внутриличностного конфликта. Однако возникшее напряжение всё же должно найти выход. И так как психика и сома неразделимы, то конфликт находит разрешение не в психологических, а в соматических проявлениях.
Например, те чувства, эмоции, переживания, которые возникли в ответ на психотравмирующую ситуацию, подавляются, вытесняются или подвергаются отрицанию: нельзя расстраиваться и плакать, надо быть всегда сильным. В результате эти переживания выливаются в виде соматоформного расстройства, например сердечно-сосудистой или желудочно-кишечной систем.
Классификация и стадии развития соматоформного расстройства
В Международной классификации болезней десятого пересмотра выделяют три уровня психосоматических нарушений.
Болезнь как соматический и экзистенциальный феномен 145
Семенков В.Е.
кандидат философских наук, доцент кафедры теории и технологии социальной работы, Санкт-Петербургский государственный институт психологии и социальной работы
e-mail: Semenkov1959@rambler.ru
Аннотация
В статье рассматривается болезнь как соматический и экзистенциальный феномен. Автор исходит из того, что опыт болезни — важнейшая составляющая повседневного опыта жизни любого человека. Хроническая болезнь участвует в учреждении совершенно особого «мира», отличного от того, в котором живут обычной жизнью «здоровые» люди, — «мира» с особой логикой, онтологией и этосом. Дихотомия в понимании болезни может быть сформулирована следующим образом: либо мы продолжаем считать болезнь чем-то вроде устранимой (или нет) поломки машины, либо признаем болезнь фундаментальной составляющей субъективного опыта, — и тогда анализ субъективных смыслов обязателен.
Тип: научная статья
Ссылка для цитирования
Опыт болезни — важнейшая составляющая повседневного опыта жизни любого человека. Болезнь, особенно тяжелая, хроническая (а именно о таком заболевании пойдет речь дальше), ставит нас перед ситуацией утраты некоторых наших способностей: мы не можем быть такими, как были раньше, и, соответственно, мы должны быть и вести себя по-другому. Эта необходимость быть и вести себя по-другому, понимаемая автором данной статьи как экзистенция, с неизбежностью ставит перед любым заболевшим человеком проблему выбора в своем отношении к этому событию.
Врач-психотерапевт, доктор медицинских наук, профессор
Голубев
Пособие для пациентов
1. ОБЩИЕ СВЕДЕНИЯ О СОМАТОФОРМНОМ РАССТРОЙСТВЕ
• Соматоформное расстройство относится к наиболее распространенным среди населения
Между тем при отсутствии своевременного лечения соматоформное расстройство может приобретать хроническое течение, что ведет к выраженной социальной дезадаптации: возникают проблемы в семье, на работе, нередко присоединяются эмоциональные нарушения, депрессия.
Заболеванию часто предшествуют стрессовые события или хронические перегрузки, может иметь место высокий уровень повседневного стресса в виде постоянных конфликтов, необходимости адаптации к новой жизненной ситуации. Однако сами пациенты как правило не устанавливают связи между своей болезнью и высоким уровнем пережитого стресса, или же уверены, что стресс способствовал возникновению соматического заболевания, характер которого специалисты никак не могут выяснить.
• Типичные симптомы соматоформного расстройства
Пациенты предъявляют жалобы, главным образом, на нарушения функции, а также боли и другие неприятные ощущения со стороны различных органов и систем органов:
Разнообразие жалоб может быть настолько велико, что не представляется возможным перечислить их в кратком описании. Для диагностики соматоформного расстройства необходимо наличие не менее четырех соматических симптомов у мужчин и шести у женщин. Важно отметить, что как правило эти пациенты не предъявляют жалоб на нарушения настроения, более того, задача описания своих эмоциональных состояний может вызвать у них большие трудности. Лишь при целенаправленном детальном расспросе они отмечают раздражительность, утомляемость, плохой сон, внутреннее напряжение, беспокойство, подавленное настроение. Однако при этом они никак не связывают свое эмоциональное состояние с соматическими симптомами и не рассматривают их как основание для обращения за помощью к специалисту-психиатру или психотерапевту. Нередко их мучает тревога, что они больны серьезным нераспознанным заболеванием. Это приводит к повторным обследованиям и фиксированности на своем здоровье. Когда после бесчисленных обследований их все же направляют на лечение к специалистам по психическому здоровью, они часто сомневаются в обоснованности назначения психофармакологических средств и психотерапии, так как не могут осознанно сообщить никаких психологических проблем и симптомов психического неблагополучия.
• О важности своевременной диагностики и лечения соматоформного расстройства
К сожалению, из-за недостаточной осведомленности о симптомах заболевания и методах его лечения больные обращаются за помощью, когда заболевание принимает затяжной характер. Нередко у больных с соматоформным расстройством возникают трудности психологического и социального порядка: проблемы в общении, в семейной и профессиональной жизни, снижается трудоспособность, возникают финансовые трудности. Эти пациенты значительно чаще чем другие обращаются к врачам-терапевтам, врачам скорой медицинской помощи, проходят многочисленные круги обследований у различных специалистов. Когда предполагаемые диагнозы не подтверждаются, больные продолжают искать другие возможные причины, затрачивая при этом много сил, времени и средств. При этом у больных сохраняется стойкая уверенность в наличии нераспознанного соматического заболевания.
Типичные осложнения при соматоформном расстройстве:
2. СОВРЕМЕННЫЕ НАУЧНЫЕ ПРЕДСТАВЛЕНИЯ О СОМАТОФОРМНОМ РАССТРОЙСТВЕ
• Биопсихосоциальная модель соматоформного расстройства
• Биологические факторы соматоформного расстройства
То, что при соматоформном расстройстве не обнаруживаются органические причины, вовсе не означает, что биологические факторы никак не участвуют в развитии заболевания. Как правило, это расстройство развивается в качестве реакции на реальные изменения соматического состояния в виде изменений в состоянии центральной нервной системы, а также эндокринной и иммунной. Эти изменения могут провоцироваться различными видами стресса: социального (потеря работы, экономический кризис, война), интерперсонального (конфликт в семье, с друзьями или на работе, тяжелая болезнь или утрата кого-то из близких и т.д.), биологического (остаточные последствия реального соматического заболевания). Биопсихосоциальная модель возникновения соматоформного расстройства предполагает, что воздействие психосоциальных факторов может провоцировать биологические изменения, в основе которых лежит определенная генетическая предрасположенность (например, конституционально пониженный порог болевой чувствительности, что может быть связано с пониженным содержанием эндорфинов в организме, являющихся естественным средством снижения болевых ощущений).
Гипофиз и гипоталамус являются центрами нервной системы, ответственными за высвобождения так называемых гормонов стресса (адреналина и кортизола), а также эндорфинов, необходимых для повышения болевого порога. В условиях стресса происходит активация гипотало-гипофизарно-надпочечниковой системы, приводящая к повышению содержания кортизола в нашем организме, который служит адаптации к новой ситуации. В норме его содержание снижается на основе механизма обратной связи, когда стрессовая ситуация разрешается. Однако если тормозящий механизм такой обратной связи по каким-либо причинам нарушается, то организм продолжает работать в аварийном режиме и уровень кортизола не снижается. При длительном сохранении такого режима работы организма запасы кортизола истощаются и его уровень может резко понижаться. Соответственно, пациенты с соматоформными расстройствами демонстрируют либо резко повышенный, либо напротив, пониженный уровень кортизола.
Больные соматоформными расстройствами с множественными соматическими симптомами демонстрируют повышенный уровень кортизола по утрам (подобно больным депрессией). Хронические болевые синдромы и хроническая усталость, напротив, часто связаны с пониженным уровнем кортизола.
Определенные нарушения в работе гипоталамо-гипофизарно-надпочечниковой системы могут быть связаны также с предшествующими жизненными стрессами. В случае повторных стрессов это уязвимое звено в реакциях адаптации на стресс может способствовать развитию соматоформного расстройства.
• Психологические факторы соматоформного расстройства.
Психологическая модель соматоформного расстройства, также как и в случае такого тревожного расстройства как панические атаки, основана на представлении о порочном круге тревоги, которая играет центральную роль в фиксации внимания на соматических ощущениях. При этом важно отметить, что большинство пациентов хорошо осознают описанные выше сомато-вегетативные симптомы и интерпретируют эти телесные ощущения как признаки грозного соматического заболевания. Эмоция же тревоги, как правило, не осознается ими вообще. Почему это происходит?
Еще одной психологической причиной соматизации может быть неадекватное представление О хорошем здоровье как состоянии полного отсутствия каких-либо телесных проблем. Это ведет к фиксации внимания на неизбежных ситуативных неполадках и отклонениях в функционировании организма, а в конечном счете к хронификации соматических симптомов.
• Социальные факторы соматоформного расстройства
Важно также упомянуть, что сами медицинские работники бывают недостаточно подготовлены для работы с такими пациентами и зачастую дополнительно фиксируют внимание пациента на соматическом здоровье, назначая бесконечные обследования и своевременно не информируя больных о функциональной природе их состояния. Внимание к телесным ощущением может быть также результатом научения, когда имеет место повышенная озабоченность здоровьем у кого-то из ближайшего окружения.
3. ОСНОВНЫЕ МЕТОДЫ ЛЕЧЕНИЯ СОМАТОФОРМНОГО РАССТРОЙСТВА
• Медикаментозное лечение
Для лечения соматоформного расстройства используются психофармакологические препараты различных групп.
Антидепрессанты
Антидепрессанты смягчают соматические симптомы и боли при соматоформном расстройстве, но далеко не всегда купируют их полностью. В настоящее время существуют различные препараты этой группы, из них трициклические антидепрессанты (амитриптилин, мелипрамин, анафранил) используются уже с конца 1950-х гг. В последние годы число антидепрессантов значительно увеличилось. Основными преимуществами антидепрессантов новых поколений являются улучшение переносимости, уменьшение побочных действий, снижение токсичности и высокая безопасность при передозировке. К современным антидепрессантам относятся флуоксетин (прозак, профлузак), сертралин (золофт, стимулотон, серената, асентра), циталопрам (ципрамил), эсциталопрам (ципралекс), пароксетин (паксил), флувоксамин (феварин), миансерин (леривон), моклобемид (аурорикс), миртазапин (ремерон), венлафаксин (эфевелон, велаксин) и др. Антидепрессанты являются безопасным классом психотропных лекарственных препаратов при правильном их применении согласно рекомендации врача. Доза препарата определяется индивидуально для каждого пациента. Необходимо знать, что терапевтический эффект антидепрессантов может проявляться медленно и постепенно, поэтому важно позитивно настроиться и ждать его появления. Антидепрессанты не вызывают привыкания и развития синдрома отмены.
Бензодиазепины
Доза препарата подбирается врачом-психиатром индивидуально до достижения эффекта. Лечение основано на принципе минимально достаточных доз во избежание развития привыкания к препарату. Курс терапии обычно ограничен одним-двумя месяцами, после чего по необходимости производится замена препарата. Наиболее часто для лечения соматоформных расстройств в современной медицине используются: феназепам, алпразолам, диазепам, клоназепам, лоразепам.
• Основные этапы терапии
• Что обычно мешает проведению медикаментозного лечения
• Психотерапия
Методом первого выбора в лечении соматоформного расстройства является когнитивно-бихевиоральная психотерапия, доказавшая свою высокую эффективность в ряде исследований.
Важнейшей специальной задачей психотерапии является информирование пациента о природе и механизмах его заболевания и об основных законах эмоциональной жизни (о ее непрерывности и прямой связи с соматической сферой организма, о феномене «накопления» непереработанных на психологическом уровне негативных эмоций и их выражении в виде соматического неблагополучия). Неумение осознавать и регулировать свои эмоци и является важной причины нарушения обратной связи, призванной «отключить» аварийной режим работы организма, когда ему не угрожает опасность. Поэтому следующей специфической задачей является формирование и развитие навыков эмоциональной саморегуляции, а именно:
Развитие описанных выше навыков необходимо для снижения уровня повседневного стресса и склонности пациентов переживать его на соматическом уровне.
• Что обычно препятствует обращению за психотерапевтической помощью?
Исследования показывают, что курс когнитивной психотерапии значительно снижает риск хронификации соматоформного расстройства и позволяет нормализовать социальную жизнь.
• Рекомендации больным
д.п.н. А.Б. Холмогорова, д.м.н. Т.В. Довженко, д.п.н. Н.Г. Гаранян
Что такое психосоматика и как это лечить?

— В 80—90-е годы прошлого века у нас в институте (Первый Московский государственный медицинский университет имени И. М. Сеченова. — Прим. ред.) работал очень известный психолог профессор Ю. М.Орлов. Ему принадлежала теория «саногенного мышления». Её смысл сводился к тому, что если мыслить правильно, культивировать хорошие эмоции и бороться с плохими, то можно предотвратить множество заболеваний. Надо признать, что для неокрепших умов юных медиков его теория выглядела весьма убедительно…
Могут ли эмоции влиять на здоровье? Определённо да. Быть причиной — нет. Негативные эмоции активизируют симпатическую нервную систему, что, в свою очередь, приводит к повышению артериального давления, увеличению частоты пульса и спазму сосудов. Всем известны истории, когда на фоне, например, испуга или гнева у людей случались инфаркты и инсульты. Повторю: эмоция в этом случае не причина заболевания, а лишь провоцирующий фактор, триггер.
В отдельных случаях негативная эмоция, конечно, может стать и причиной заболевания. Например, если со злости ударить кулаком по стене, можно сломать руку. Вот вам вполне отчётливая причинно-следственная связь. Кстати, не надо забывать и о существовании обратной взаимосвязи. Нередко причиной негативных эмоций становятся хронические телесные страдания. Вспомните Бабу-ягу с костяной ногой — возможно, она была бы очень милой старушкой, если бы не хроническая боль в тазобедренном суставе…
«Все болезни от нервов» — это миф?
Это даже не миф, это просто старая студенческая шутка. Полная цитата звучит так: «Все болезни — от нервов, и только пять — от любви» (имеется в виду пять классических венерических болезней). Впрочем, хронический стресс — действительно доказанный фактор риска развития как минимум сердечно-сосудистых заболеваний. Несколько лет назад при помощи позитронно-эмиссионной томографии (высокоточного исследования, позволяющего изучать обменные процессы в различных тканях) учёные выявили механизмы, трансформирующие стресс в хроническое воспаление, которое, в свою очередь, служит ключевым механизмом развития атеросклероза.
— Однако повторяю снова и снова: стресс не причина болезней, а один из факторов риска, который работает лишь сообща с другими факторами, прежде всего генетическими.
Психосоматическое расстройства: каковы причины и механизмы их возникновения?
Психосоматические заболевания — это группа болезней, которые проявляются телесными страданиями (то есть симптомами заболеваний внутренних органов), но их основная причина всё же кроется в неполадках со стороны нервной системы. К ним относят целый спектр желудочно-кишечных расстройств (функциональная желудочная диспепсия и синдром раздражённого кишечника), фибромиалгию (специфический болевой синдром в проекции суставов), гипервентиляционный синдром (ощущение нехватки кислорода и потребность в частом дыхании) и много чего ещё.
То, как связаны между собой психические страдания и соматические симптомы, поясню на примере самой распространённой жалобы, с которой пациенты приходят к кардиологу — ощущения учащённого сердцебиения. Тахикардия (частый пульс) в норме возникает, когда надо отреагировать на внешний раздражитель, например убежать от опасности. В этой ситуации мышцам нужно больше крови, следовательно, сердце должно увеличить частоту сокращений. Но когда опасность проходит, пульс нормализуется. Пациент с невротическим расстройством внешне спокоен, за ним никто не гонится, ему никого не нужно догонять, но головной мозг даёт сигнал: «Ты в опасности, убегай!» В результате активируется симпатическая нервная система, повышается давление и учащается пульс. Пациент чувствует себя плохо… В этом случае лечить тахикардию как отдельный симптом по меньшей мере нелепо — надо лечить само невротическое заболевание, причём лечить таких пациентов должен не кардиолог, а психиатр или психотерапевт.
Что касается детской психосоматики, расскажу ещё одну историю. Недавно на приём пришла молодая женщина. Она выглядела очень встревоженной и всё время пыталась меня расспросить о здоровье своего мужа, хотя, по моим представлениям, её муж вполне мог сам прийти на приём. В разговоре выяснилось, что муж (много работающий и хорошо зарабатывающий человек) дома постоянно кричит на жену и ребёнка, при этом ещё успешно манипулирует своим повышенным давлением, но лечиться не хочет. В конце нашей встречи женщина спросила, нет ли у меня на примете хорошего невролога, специалиста по детским тикам… Стоит продолжать рассказ? По-моему, не надо быть доктором Хаусом, чтобы понять простую вещь: большинство преходящих неврологических и невротических симптомов у детей — это проблема с родителями.
Что такое «чикагская семёрка» и насколько актуальна такая классификация в наши дни?
Классификации психосоматических расстройств мне не очень нужны в повседневной работе, да и про «чикагскую семёрку» я впервые узнал благодаря этому вопросу. Прочитал и ужаснулся. Неужели в XXI веке кто-то всерьёз может рассматривать их как «болезни неотреагированных эмоций»! Перечислю эти семь заболеваний с указанием их истинных причин:
Болезнь Паркинсона возникает из-за стремления к контролю? Аденоиды у детей появляются, когда они чувствуют, что родители их не любят?
Приведённые примеры — плод неуёмного воображения диванных психологов. У обеих болезней есть гораздо более понятные причинные факторы, хотя и не до конца изученные. А вот психосоматические заболевания желудочно-кишечного тракта (функциональная диспепсия, синдром раздражённого кишечника) действительно характерны для людей мнительных, тревожных и неуверенных в себе. В древности даже существовала поговорка: любой невропат — колопат (colon — лат. «толстая кишка»).
Ипохондрия — это тоже психосоматика?
Строго говоря, «ипохондрическое расстройство» — это не психосоматика, это чистая «психика», то есть настоящее тревожное невротическое расстройство, в рамках которого пациент бесконечно ищет у себя соматические заболевания и цепляется к самым безобидным симптомам. Моя почта переполнена письмами от ипохондриков, которые, обнаружив у себя несколько десятков экстрасистол (внеочередных сокращений сердца), тут же интересуются, какова теперь у них вероятность внезапной смерти.
Как происходит диагностика психосоматических расстройств?
Пациенты с психосоматическими расстройствами могут посещать врачей любой специальности. У кого-то болезни проявляются немотивированной одышкой и сердцебиением, у кого-то тошнотой, рвотой и поносом, а у некоторых — болевыми синдромами.
— Главный диагностический критерий — обследование, зачастую неоднократное — не позволяет обнаружить никаких признаков органического заболевания. Именно этот факт должен навести на мысль о необходимости консультации с психиатром или психотерапевтом.
Основа диагностики — беседа с пациентом. Уже только на основании того, как пациент излагает жалобы, можно задуматься о наличии психосоматических расстройств. Если врач располагает достаточным временем для выяснения обстоятельств, связанных с началом или обострением заболевания, если найдёт аккуратные слова для выяснения психотравмирующих ситуаций, то картина болезни начнёт вырисовываться. Как я уже сказал, диссоциация между жалобами и отсутствием органической патологии — важный аргумент в пользу «психосоматики». Конечно, разумный объём дообследования всегда необходим, но он не должен быть избыточным.
Приведу в пример одно из классических психосоматических заболеваний — синдром раздражённого кишечника (СРК). В России считают, что для установки диагноза нужно обязательно сделать колоноскопию — непростое и недешёвое эндоскопическое обследование толстого кишечника. Во всём мире считают иначе. Если длительные симптомы кишечного дискомфорта (поносы или запоры, вздутие живота и так далее) не сопровождаются наличием так называемых «красных флагов» (снижение веса, кровь в кале, воспалительные изменения в анализах крови, поздний возраст начала болезни и наличие онкологических заболеваний у близких родственников), то мучить пациента такой непростой процедурой, как колоноскопия, смысла нет — диагноз СРК весьма вероятен.
Сколько лет проходит от обращения пациента с психосоматическим расстройством до постановки ему корректного диагноза? Бывает по-разному. Мне кажется, что если правильно построить общение с пациентом, то это совсем не сложно. Но мы этому хорошо обучены. Дело в том, что наш ныне покойный учитель, бывший директор клиники факультетской терапии Первого меда (ныне Сеченовский университет) профессор В. И. Маколкин большое внимание уделял изучению психосоматической патологии, в результате чего на базе клиники был фактически создан небольшой психосоматический центр. Сотрудники клиники довольно хорошо ориентируются в патологии такого рода, кроме того, нас поддерживает команда из нескольких психиатров.
Иногда случается, что от начала заболевания до получения профессиональной помощи проходят годы. Сложно сказать, с чем это связано. Скорее всего, с тем, что коллеги «не видят» психосоматику или же стесняются отправить пациентов к психиатру, опасаясь, что пациенты их неправильно поймут.
Как лечить психосоматику?
Всё зависит от ситуации; понятие «психосоматические расстройства» слишком широкое. В лёгких случаях специфическое лечение вообще не требуется, достаточно детальной беседы врача с пациентом и разъяснения сути происходящего. Дело в том, что порой пациента тревожат не столько сами симптомы, сколько неизвестность и подозрение на серьёзные органические заболевания. Если объяснить, что за «ощущением неполного вдоха» или «покалываниями в сердце» не стоят органические болезни сердца и лёгких, многих пациентов это вполне удовлетворит.
В отдельных случаях врач-интернист (терапевт, кардиолог, гастроэнтеролог и другие) самостоятельно может назначить психотропную терапию, если он умеет, конечно, это делать. Скажем, квалифицированный гастроэнтеролог вполне может и должен сам назначать антидепрессанты пациентам с функциональными заболеваниями желудочно-кишечного тракта, не прибегая к помощи психиатров. Зачем антидепрессанты гастроэнтерологическим пациентам? Они нужны для того, чтобы разорвать патологическую связь между сигналами в головном мозге и симптомами со стороны желудочно-кишечного тракта. Кстати, антидепрессанты давно уже перестали быть специфическими препаратами для лечения депрессии. Их с успехом применяют и в терапии некоторых болевых синдромов.
Если интернист чувствует, что пациенту нужна серьёзная комбинированная терапия, то лучше подключить к лечению психиатра, так как психофармакология довольно сложна и арсенал препаратов многообразен. Желательно консультироваться не просто с психиатром из районного диспансера, а со специалистом, который имеет опыт работы именно с психосоматическими пациентами.
Психотерапия (то есть лечение в разговорном жанре) может быть весьма полезна многим пациентам с психосоматическими расстройствами. Есть только два минуса: это дорого и долго. Противопоказание к психотерапии — симптомы «большого» психического заболевания (бредовые расстройства, галлюцинации), впрочем, это уже выходит за рамки темы «психосоматика».
А вот что пациенту точно не нужно — это видимость лечения с использованием пустышек: витаминов, «общеукрепляющих», «метаболических», «сосудистых» препаратов и так далее.
Могут ли психосоматические заболевания со временем трансформироваться в соматические патологии?
Маловероятно. Вернёмся в начало. Факторами риска они могут быть, причиной — нет. То есть гипервентиляционный синдром не превратится в астму, СРК не станет язвенным колитом, фибромиалгия не трансформируется в ревматоидный артрит. Важно только понимать, что с возрастом увеличивается риск настоящих соматических заболеваний. Нужно только не пропустить их начало.
Что такое психогигиена и чем она может помочь?
И последнее. Если чувствуете, что что-то в жизни идёт совсем не так и самостоятельно выкарабкаться не получается, не стесняйтесь обращаться к специалистам в области психиатрии и психотерапии. Современная психиатрия ушла далеко вперёд по сравнению с классическим представлением о ней в фильме «Полёт над гнездом кукушки».
Если вы хотите грамотно использовать все возможности современной медицины, а также не стать жертвой сомнительного лечения и избыточной диагностики, книги из курса «Академии доктора Родионова» — вам в помощь. Все авторы серии не только практикующие врачи и специалисты, но и наши постоянные эксперты (за что им огромное спасибо).