Терапия сном как называется
Инсомния и ее лечение снотворными препаратами
В настоящее время в сомнологии наблюдается своего рода «ренессанс» в отношении старых клинических терминов, к которым относится и инсомния.
В настоящее время в сомнологии наблюдается своего рода «ренессанс» в отношении старых клинических терминов, к которым относится и инсомния.
Применявшийся ранее и широко укоренившийся в быту термин «бессонница», несмотря на то, что он употребляется в официальном русском переводе МКБ-10, в настоящее время к употреблению не рекомендован. Не прижился в клинической практике и достаточно искусственный термин «диссомния», введенный предыдущей классификацией расстройств сна.
Согласно современной Международной классификации расстройств сна 2005 г. [3] инсомния определяется как «повторяющиеся нарушения инициации, продолжительности, консолидации или качества сна, случающиеся несмотря на наличие достаточного количества времени и условий для сна и проявляющиеся нарушениями дневной деятельности различного вида». Следует отметить, что инсомния — это диагноз синдромальный, схожие нарушения сна и бодрствования могут наблюдаться как при первичных ее формах, так и при вторичных (например, в структуре психического расстройства). Распространенность инсомнии в популяции составляет 10% [6].
Выделяют следующие виды инсомний.
1. Адаптационная инсомния (острая инсомния). Это расстройство сна возникает на фоне острого стресса, конфликта или изменения окружения. Следствием является повышение общей активации нервной системы, затрудняющее вхождение в сон при вечернем засыпании или ночных пробуждениях. При этой форме нарушений сна можно с большой уверенностью определить вызвавшую их причину, длится адаптационная инсомния не более трех месяцев.
2. Психофизиологическая инсомния. Если нарушения сна сохраняются на более длительный срок, они «обрастают» психологическими нарушениями, наиболее характерным из которых является формирование «боязни сна». При этом соматизированное напряжение нарастает в вечерние часы, когда пациент пытается «заставить» себя скорее уснуть, что приводит к усугублению нарушений сна и усилению беспокойства на следующий вечер.
3. Псевдоинсомния. Пациент утверждает, что спит очень мало или не спит совершенно, однако при проведении исследования, объективизирующего картину сна, подтверждается наличие сна в количестве, превышающем субъективно ощущаемое. Здесь основным симптомообразующим фактором является нарушение восприятия собственного сна, связанное, прежде всего, с особенностями ощущения времени в ночное время (периоды бодрствования ночью хорошо запоминаются, а периоды сна — наоборот, амнезируются), и фиксация на проблемах собственного здоровья, связанных с нарушением сна.
4. Идиопатическая инсомния. Нарушения сна при этой форме инсомнии отмечаются с детского возраста, и другие причины их развития исключены.
5. Инсомния при психических расстройствах. 70% больных психическими расстройствами невротического ряда имеют проблемы инициации и поддержания сна. Нередко нарушение сна выступает главным «симптомообразующим» радикалом, из-за которого, по мнению пациента, и развиваются многочисленные «вегетативные» жалобы (головная боль, усталость, сердцебиение, ухудшение зрения и т. д.) и ограничивается социальная активность.
6. Инсомния вследствие нарушения гигиены сна. При этой форме инсомнии проблемы со сном возникают на фоне деятельности, приводящей к повышению активации нервной системы в периоды, предшествующие укладыванию. Это может быть употребление кофе, курение, физическая и психическая нагрузка в вечернее время или же другая активность, препятствующая инициации и поддержанию сна (укладывание в различное время суток, использование яркого света в спальне, неудобная для сна обстановка).
7. Поведенческая инсомния детского возраста. Возникает, когда у детей формируются неправильные ассоциации или установки, связанные со сном (например, потребность засыпать только при укачивании, нежелание спать в своей кроватке), а при попытке их убрать или скорректировать проявляется активное сопротивление ребенка, приводящее к сокращению времени сна.
8. Инсомния при соматических заболеваниях. Проявления многих болезней внутренних органов или нервной системы сопровождаются нарушением ночного сна (голодные боли при язвенной болезни, ночные аритмии, болевые невропатии и т. д.).
9. Инсомния, связанная с приемом лекарственных препаратов или других субстанций. Наиболее распространена инсомния, возникающая при злоупотреблении снотворными препаратами и алкоголем. При этом отмечается развитие синдрома привыкания (потребность в увеличении дозы препарата для получения того же клинического эффекта) и зависимости (развитие синдрома отмены при прекращении приема препарата или уменьшении его дозы).
В зависимости от вида инсомнии выбирается алгоритм ее лечения [1]. При лечении большинства первичных инсомний в первую очередь рекомендуется применять методы поведенческой модификации. Они включают в себя коррекцию режима сна и бодрствования, соблюдение правил гигиены сна, а также некоторые специальные техники, такие как метод контроля стимуляции (не ложиться спать, пока действительно не захочется и т. д.) или релаксационный метод («счет овец», аутотренинг). Лекарственные средства седативного и снотворного действия применяются лишь для облегчения установления нового распорядка сна и бодрствования. При такой форме первичной инсомнии, как острая инсомния, применение седативных и снотворных средств на период действия стрессового фактора совершенно оправдано, лечение обычно длится 2–3 недели или же снотворные назначаются «по потребности» в случае колебаний интенсивности стрессового воздействия. При нарушениях сна, развивающихся на фоне расстройств психической сферы, болезней нервной системы или заболеваний внутренних органов коррекция инсомнии носит вспомогательный характер. Например, основным средством лечения вторичной инсомнии, развившейся на фоне депрессивного расстройства, служат антидепрессанты, однако до того, как клинический эффект соответствующих препаратов проявится в должной мере, оправдано назначение снотворных на короткий период. Существует ограниченное число аппаратных методов лечения инсомнии, эффективность которых доказана (энцефалофония, фототерапия, чрескожная электростимуляция), известный метод «электросон» к ним не относится.
Особую сложность приобретает проблема лечения инсомнии у лиц пожилого и старческого возраста. Развитие нарушений сна у этих больных обычно обусловлено сочетанным воздействием ряда факторов, среди которых главную роль играют следующие:
1. Возрастные изменения ночного сна. Сон пожилых людей более поверхностный, увеличена представленность 1 и 2 стадий сна, число пробуждений и время бодрствования в период сна. Наоборот, количество глубоких (3 и 4) стадий медленного сна и фазы быстрого сна с возрастом уменьшается.
2. Возрастные изменения цикла сна-бодрствования. Сон становится полифазным (могут подремать днем). С возрастом отмечается сдвиг цикла сна-бодрствования на более раннее время — пожилые люди вечером быстрее начинают чувствовать усиление сонливости, а утром просыпаются заметно раньше. Это связывают с возрастным ухудшением работы «внутренних часов» — супрахиазматических ядер и снижением ночной секреции мелатонина.
3. Злоупотребление снотворными препаратами. По данным одного из исследований, 18% мужчин и 23% женщин в возрасте 60–70 лет принимают снотворные на постоянной основе [7]. Часто это препараты первых генераций (более дешевые), что приводит к быстрому развитию феноменов привыкания и зависимости.
4. Нарушение распорядка и гигиены сна. Поскольку большинство людей пожилого и старческого возраста не работает, утрачивается «дисциплинирующая» роль рабочего распорядка. Они начинают больше времени проводить в постели, позволять себе периоды дневного сна. Отмечается снижение общего уровня физической активности, что негативно сказывается на глубине сна.
5. Сопутствующие заболевания. В пожилом и старческом возрасте очень часто проявляется соматическая, нервная или психическая патология, которая может оказывать влияние на сон прежде всего за счет беспокоящей афферентной стимуляции (боли в спине, сердечные аритмии, соматоформная дисфункция). Большую роль в развитии нарушений сна у пожилых играют депрессивные проявления, как непосредственно в структуре соответствующих расстройств психики, так и в форме реакции на изменение социального статуса, отсутствие поддержки близких, собственную невостребованность.
С возрастом чаще встречаются и другие нарушения сна, не относящиеся к инсомниям, которые также оказывают негативное влияние на его структуру. Например, синдром обструктивных апноэ во сне был диагностирован у 24% людей старше 60 лет [4].
В тех случаях, когда для лечения инсомнии приходится прибегать к назначению снотворных, первенство отдается так называемым Z-препаратам: зопиклону, золпидему и залеплону. Эти снотворные препараты третьего поколения рассматриваются как селективные лиганды той части рецепторного комплекса гамма-аминомасляной кислоты А (ГАМКА), которая отвечает за гипнотическое действие ГАМК и практически не действует на другие подтипы рецепторов. Наиболее распространенный и важный ГАМК-рецептор состоит из трех субъединиц: альфа1, бета2 и гамма2. На его долю приходится более 50% от всех ГАМК-рецепторов в мозге. Снотворный эффект вызывается при связывании Z-препаратов именно с альфа-субъединицей, при этом необходимо, чтобы молекула ГАМК вступила во взаимодействие с бета-субъединицей ГАМКА рецепторного комплекса. Отличия в химической структуре упомянутых снотворных препаратов обуславливают возможность связываться с другими субъединицами комплекса и вызывать дополнительные эффекты.
По сравнению с бензодиазепиновыми снотворными Z-препараты имеют значительно более высокий профиль безопасности с меньшей вероятностью развития феноменов привыкания, зависимости, когнитивной и поведенческой токсичности. У большинства бензодиазепиновых препаратов период полувыведения из организма в несколько раз превышает данные снотворных третьего поколения. При длительном приеме бензодиазепинов отмечается редукция глубоких (3 и 4) стадий медленного сна и фазы быстрого сна и увеличение представленности 2 стадии сна. В стандартных лечебных дозах такое искажение структуры сна клинически незначимо, однако преимущество при выборе получают снотворные препараты небензодиазепинового ряда, не имеющие таких эффектов.
Препарат залеплон был синтезирован и появился на фармацевтическом рынке последним из Z-препаратов. Он представляет собой производное пиразолопиримидина. Принимается залеплон в дозе 10 мг перед сном или при ночных пробуждениях. После приема препарат быстро всасывается в кишечнике, достигая максимальной концентрации через 1,1 часа. Период полувыведения залеплона составляет 1 час. Снотворное действие препарата связывают с альфа1-, альфа2- и альфа3-субъединицами ГАМКА рецепторного комплекса, причем связывание с двумя последними типами субъединиц является его уникальным свойством по отношению к другим Z-препаратам.
В проведенных исследованиях было продемонстрировано уменьшение времени засыпания и увеличение времени сна в первой половине ночи без изменения соотношения глубоких и поверхностных стадий сна. При этом не отмечалось возникновения феноменов когнитивной и поведенческой токсичности наутро [2].
В России залеплон доступен в форме препарата Анданте.
В Московском городском сомнологическом центре на базе ГКБ № 33 им. проф. А. А. Остроумова было проведено открытое несравнительное исследование эффективности и безопасности препарата Анданте (залеплона) для лечения больных инсомнией.
Было обследовано 30 больных (9 мужчин и 21 женщина в возрасте от 25 до 59 лет), страдавших первичной формой инсомнии (психофизиологическая инсомния).
Диагноз ставился на основании клинических данных, подтверждался данными специализированных опросников и результатами полисомнографического исследования. Использовались следующие опросники: анкета балльной оценки субъективных характеристик сна, анкета скрининга апноэ во сне, Эпвортская шкала сонливости, госпитальная шкала тревоги и депрессии. Больные с высокой вероятностью наличия синдрома обструктивных апноэ во сне (суммарный балл по анкете скрининга апноэ во сне 4 и более) в исследование не включались.
Ночное полисомнографическое исследование проводилось по стандартной схеме (регистрация электроэнцефалограммы (ЭЭГ), электроокулограммы, электромиограммы) с параллельным видеомониторированием. Оценка структуры сна производилась по методике A. Rechtschaffen и A. Kales, 1968 [5].
В течение 7 дней пациенты ежедневно принимали по 10 мг Анданте вечером за 15 минут до отхода ко сну независимо от приема пищи. На 4 и 7 день приема производилось повторное заполнение опросников, только на 7 день — повторное полисомнографическое исследование.
На фоне приема препарата было зарегистрировано достоверное (p
М. Г. Полуэктов, кандидат медицинских наук, доцент
Я. И. Левин, доктор медицинских наук, профессор
ФППОВ ММА им. И. М. Сеченова, Москва
Таблица 1. Изменение показателей анкеты балльной оценки субъективных характеристик сна на фоне терапии препаратом Анданте
Таблица 2. Изменение характеристик сна на фоне терапии препаратом Анданте
Электросон
Физиотерапия является распространенным и актуальным видом лечения, который включает в себя несколько десятков методов. Электросон (нейросон) – один из них, суть которого заключается в воздействии на нервную систему человека с помощью низкочастотных импульсных токов.
История и популяризация
Процедура и аппарат для ее проведения были разработаны советскими учеными в середине прошлого века. Аппараты получили название, одноименное процедуре — «Элекросон». В основу разработки метода легли учения об охранительном торможении И.П. Павлова, а также о парабиозе Н. Е. Введенского.
Создателем методики является отечественный ученый Г.С. Календаров, который в 1952-1953 гг. совместно с Е.И. Лебединской опубликовал исследование по электронаркозу. В работе были обоснованы оптимальные параметры импульсного тока и длительность импульсов.
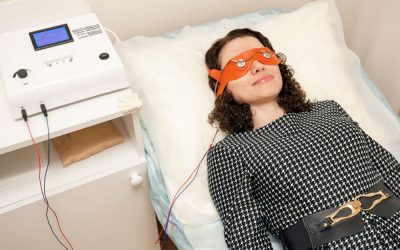
Также было отмечено, что лучшие терапевтические результаты можно получить после длительного пребывания пациентов в состоянии дремоты или гипнотического сна, а вовсе не в глубоком сне. Уже после непродолжительных процедур электросна отмечалось чувство бодрости и улучшение настроения. Даже если полноценного сна во время процедуры не возникало, ночной сон все равно нормализовался.
Процедура электросна помогает восстановить нормальную работу нервной системы и повысить работоспособность.
Механизм действия электросна остается до конца неясным. Предполагают, что достигая коры головного мозга, импульсные токи усиливают в ней процессы торможения, что и приводит к возникновению сна. Торможение также распространяется на те структуры, чрезмерная активность которых могла спровоцировать развитие заболевания.
Во время вынужденного отдыха в головном мозге активизируются восстановительные процессы, что благотворно сказывается на всех системах организма. При этом в нервных клетках усиливается выработка эндорфинов — гормонов счастья, которые улучшают настроение и оказывают обезболивающее действие.
После проведенного курса электросна у пациентов:
Как проводится процедура
Процедура проводится в условиях больницы или физиотерапевтического кабинета поликлиники. В некоторых случаях, при наличии у врачей портативного прибора и отсутствии у больного возможности посещать лечебное учреждение, допускается проведение терапии в домашних условиях. Помещение, в котором проводят данную физиопроцедуру, непременно должно быть затемнённым и с хорошей звукоизоляцией.
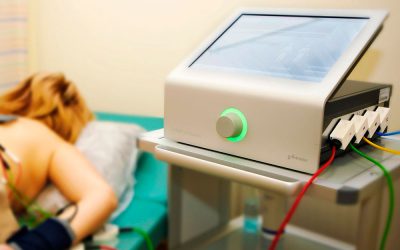
Во время процедуры человек в комфортной для себя позе располагается на кушетке.
Процедура не должна вызывать у больного человека боль или дискомфорт. Врач до того момента, пока пациент не впадёт в сон, находится рядом и просит сообщать обо всех ощущениях. Если они стали неприятными, подбирается другой режим электрических импульсов. Процедура (сеанс сна), в зависимости от возраста больного и заболевания, от которого он страдает, может длиться от 20 минут до 1,5 часов.
Аппарат для проведения процедуры электросон имеет две фазы работы. В первую фазу, фазу торможения, аппарат генерирует импульсы, приводящие к дремотному состоянию, иногда даже и полноценному сну. При этом снижается артериальное давление, уменьшается биоэлектрическая активность головного мозга. В фазу активации происходит после окончания процедуры и характеризуется повышением тонуса организма, улучшением настроения, повышением работоспособности.
Особенности проведения при беременности и в детском возрасте

Некоторые специалисты назначают такое физиолечение перед экстренными родами. Даже за один сеанс беременная женщина успокаивается, получает «запас» новых сил, стабилизируется эмоциональный фон.
Детям такая физиотерапия назначается после достижения трехлетнего возраста. Электросон показания и противопоказания для детей имеет такие же, как и для взрослых. Несмотря на относительную безвредность, воздействие на ребенка оказывается токами меньшей интенсивности, а общее время каждого сеанса не должно превышать 15 минут. Во время сна в палате присутствуют родители или медицинский персонал.
Детям электросон обычно назначают с 3-5 лет.
Ликбез будущим пациентам
Электросонная терапия обрела популярность сравнительно недавно, да и имеет не продолжительную историю. Если в 60-х годах прошлого века к этому методу относились скептически, и он считался до конца не изученным, то сейчас к нему прибегает все большее число людей.
Стресс, эмоциональное истощение и глубокие депрессии стали обычным явлением для 21 века, справляться с которыми помогают не только медикаменты, но и сеансы электротерапии. Ритмичное воздействие низкочастотного тока способно успокоить человека, расслабить его и улучшить мозговое кровообращение.
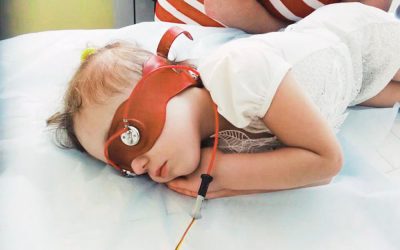
Беременные женщины, страдающие поздним токсикозом, не могут найти спасение в препаратах, поскольку большинство из них попросту противопоказаны при вынашивании ребенка. Ввиду этого женщинам предлагают пройти несколько сеансов электротерапии, дабы стимулировать кроветворение, обменные процессы и восстановить работу желудочно-кишечного тракта. Это позволяет будущим мамам забыть о тошноте и постоянной слабости.
Доступность методики так же является преимуществом. Пройти полный курс можно едва ли не в каждой поликлинике, только в некоторых это будет являться платной услугой. Между тем стоимость терапии адекватна и соизмерима с приносимой ею пользой.
Можно ли детям
Электросон — терапия, которая может быть назначена ребёнку по достижении им трёхлетнего возраста. Показания практически такие же, как у взрослых: нервно-психические расстройства, заболевания различных органов и систем, восстановление после травм и т. п.
В процессе физиотерапии специалист не выходит из кабинета, а непрерывно наблюдает за состоянием ребёнка. Время сеанса не должно превышать 20 минут, а общее количество процедур — не более 10.
Родители, чьим детям был назначен электросон, отзывы оставляют исключительно положительные. Они отмечают улучшение настроения ребёнка, снижение у него капризности и плаксивости. Кроме того, нормализуется сон, и снижается выраженность симптомов при имеющихся заболеваниях. Показания и противопоказания электросна обсуждаются индивидуально на приёме у педиатра.
Показания
Физиотерапия электросном применяется при лечении и профилактике заболеваний, вызванных нарушением нервной регуляции соматических функций организма, образованием застойных участков торможения и возбуждения в головном мозге. В комплексной терапии улучшает динамику течения болезни.
Назначается при следующих патологиях:
Противопоказания для проведения процедуры электросна
Противопоказаний для проведения данной процедуры насчитывается достаточно много. Связано это с тем, что воздействие оказывается непосредственно на головной мозг, а при ряде заболеваний это приводит к их очень серьёзному обострению, которое порой даже может угрожать жизни больного. Именно по этой причине данную физиотерапию проводят исключительно по назначению врача, который знает об особенностях состояния больного и может точно определить, можно проводить ему такую процедуру или нет. Запретами для проведения электросна являются:
Минимальный возраст для проведения процедуры – 3 года. Связано это с тем, что в более младшем возрасте ребёнок ещё не способен понять происходящего, и это может вызвать развитие шокового состояния. Пренебрегать противопоказаниями категорически запрещено, так как это может привести к самым плачевным последствиям.
Медикаментозная седация
Для того, чтобы лучше разобраться, что же такое медикаментозный сон, надо понять, какие основные уровни сознания выделяет врач для оценки состояния сознания человека.
При проведении наркоза врач анестезиолог-реаниматолог благодаря сочетанию разных групп препараторов создает условия, при которых сознание у пациента снижается до комы, проходя все стадии, иногда настолько быстро, что оценить промежуточные состояния невозможно.
При всех высокотравматичных операциях проводят комбинированные эндотрахеальные наркозы — это позволяет сохранить человеку жизнь и защитить головной и спинной мозг от травмирующей информации, приходящей от места операции.
При слове наркоз у большинства людей возникает страх за жизнь, но нужно понимать:
Медикаментозная седация — состояние сопора, вызванное лекарственным препаратом.
Деление препаратов условно, для лучшего понимания врачом, что он назначает и какой эффект будет получен в зависимости от дозы, кратности, скорости введения. Препаратов, которые будут проявлять только один эффект на человека, даже при увеличении дозы, практически не существует, поэтому задача специалиста — точно оценить исходное состояние, чтобы правильно подобрать дозировку. Из-за уникальности каждого человека терапевтическая широта препарата (условное понятие для оценки минимальной и максимальной дозы в миллиграммах препарата на килограмм массы тела в минуту введения) для каждого человека своя.
Но наркоз — дело серьёзное. Как врач анестезиолог-реаниматолог могу порекомендовать Вам:
Желанию Вам здоровья, долгих лет жизни и профессиональных специалистов по жизни.
Некоторые современные подходы к терапии инсомнии
Нарушения цикла сон/бодрствование наблюдаются в популяции у 28–45% и в половине случаев представляют собой серьезную клиническую проблему, требующую специальной диагностики и лечения. Нарушения ночного сна у больных, находящихся
Нарушения цикла сон/бодрствование наблюдаются в популяции у 28–45% и в половине случаев представляют собой серьезную клиническую проблему, требующую специальной диагностики и лечения. Нарушения ночного сна у больных, находящихся на стационарном лечении, отмечается в 74% случаев, а у лиц пожилого возраста этот показатель может составлять до 90%. Ночной сон модифицирует соматические болезни, в ряде случаев усложняя их течение, а лечение инсомнии, развившейся на фоне соматической патологии, повышает эффективность терапии основного заболевания.
Инсомния — расстройство, связанное с трудностями инициации или поддержания сна. В DSM-IV инсомния определяется как дефицит качества и количества сна, необходимого для нормальной дневной деятельности, а в МКБ-10 под инсомнией, гиперсомнией и нарушениями ритма сна совокупно подразумеваются «первично психогенные состояния с эмоционально обусловленным нарушением качества, длительности или ритма сна».
По течению выделяют острые, подострые и хронические инсомнии. По степени выраженности — слабо выраженные, средней степени выраженности и выраженные.
Объективное исследование больных инсомнией обязательно включает полисомнографию. Эта методика предполагает одновременную регистрацию нескольких параметров, таких, как электроэнцефалография (ЭЭГ), электромиография (ЭМГ), электроокулография (ЭОГ); это минимальное количество исследований, необходимых для оценки структуры сна.
С позиции полисомнографического анализа сон человека представляет целую гамму особых функциональных состояний мозга — первую, вторую, третью и четвертую стадии фазы медленного сна (сон без сновидений, ортодоксальный сон) и фазу быстрого сна (сон со сновидениями, парадоксальный сон, сон с быстрыми движениями глаз). Каждая из перечисленных стадий и фаз имеет свои специфические ЭЭГ, ЭМГ, ЭОГ и вегетативные характеристики. Продолжительность сна здорового человека составляет 6,5–8,5 ч. Продолжительность каждого функционального состояния за период сна неодинакова. Первая стадия занимает от 2 до 5% ночного сна. Вторая стадия занимает от 45 до 55%. Дельта-сон — от 13 до 23%. Быстрый сон — от 20 до 25%.
Клиническая феноменология инсомнии включает пресомнические, интрасомнические и постсомнические расстройства.
Пресомнические нарушения — это трудности, связанные с началом сна, и в этом случае наиболее распространенной жалобой являются трудности засыпания; при длительном течении могут формироваться патологические «ритуалы отхода ко сну», а также «боязнь постели» и страх «ненаступления сна». Если засыпание у здорового человека происходит в течение нескольких минут (3–10 мин), то у больных оно иногда затягивается до 120 мин и более. При полисомнографическом исследовании этих пациентов отмечается значительное нарастание времени засыпания, частые переходы из первой и второй стадий I цикла сна в бодрствование. Нередко больные не замечают, что им удалось заснуть, и все отведенное на сон время представляется им как сплошное бодрствование.
Интрасомнические расстройства включают частые ночные пробуждения, после которых пациент долго не может уснуть, и ощущения «поверхностного» сна.
Пробуждения обусловлены как внешними (прежде всего шум), так и внутренними факторами (устрашающие сновидения, страхи и кошмары, боли и вегетативные сдвиги в виде нарушения дыхания, тахикардии, повышенная двигательная активность, позывы к мочеиспусканию и др.). Все эти факторы могут провоцировать пробуждение и у здоровых людей, обладающих хорошим сном. При этом у больных резко снижен порог пробуждения и затруднен процесс засыпания после эпизода пробуждения. Снижение порога пробуждения в значительной степени обусловлено недостаточной глубиной сна. Полисомнографическими коррелятами подобных ощущений являются увеличенная представленность поверхностного сна (первой и второй стадий фазы медленного сна), частые пробуждения, длительные периоды бодрствования внутри сна, редукция глубокого сна (дельта-сна), увеличение двигательной активности.
Постсомнические расстройства (расстройства, возникающие в ближайшее время после пробуждения) — это проблема раннего утреннего пробуждения, снижения работоспособности, «разбитости». Пациенты оказываются неудовлетворены сном. К постсомническим расстройствам можно отнести и неимперативную дневную сонливость. Ее особенностью является затрудненное засыпание даже при наличии благоприятных условий для сна.
При инсомнии отмечается сокращение длительности сна, увеличение представленности бодрствования и поверхностной первой стадии, уменьшение третьей и четвертой стадий медленного сна; при выраженных нарушениях — уменьшение времени быстрого сна.
Соотношения между субъективными оценками сна и его объективными характеристиками неоднозначны, хотя чаще они совпадают. Между тем порой больные предъявляют жалобы на полное отсутствие сна в течение многих ночей, однако при объективном полисомнографическом исследовании сон не только присутствует, но и его продолжительность превышает 5 ч (достигая порой 8 ч), а структура сна не слишком деформирована. Такая ситуация определяется как искаженное восприятие сна (или «агнозия сна»). Чаще подобный феномен наблюдается у больных, страдающих психическими заболеваниями. Следует подчеркнуть, что в подобных случаях назначение снотворных препаратов (особенно при длительности сна 6 и более часов) нерационально.
Инсомния, как правило, проявляется в виде синдрома, что требует обязательного поиска причины нарушения ночного сна: 1) стресс (психофизиологические инсомнии); 2) неврозы; 3) психические заболевания; 4) неврологические заболевания; 5) соматические заболевания; 6) прием психотропных препаратов; 7) злоупотребление алкоголем; 8) токсические факторы; 9) эндокринно-обменные заболевания; 10) синдромы, возникающие во сне (синдром «апноэ во сне», двигательные нарушения во сне); 11) болевые феномены; 12) внешние неблагоприятные условия (шум, влажность и т. п.); 13) сменная работа; 14) перемена часовых поясов; 15) нарушение гигиены сна; 16) конституционально обусловленное укорочение ночного сна.
Парадигма диагностики инсомнии базируется на: 1) оценке индивидуального хронобиологического стереотипа человека (сова/жаворонок, коротко/долгоспящий), причем этот стереотип, возможно, является генетически обусловленным; 2) учете культуральных особенностей данной страны (например, сиеста в Испании); 3) профессиональной деятельности (ночная и сменная работа, транстемпоральные перелеты); 4) определенной клинической картине; 5) результатах психологического исследования; 6) результатах полисомнографического исследования; 7) оценке сопровождения инсомнии (соматическая, неврологическая, психиатрическая патология, токсические и лекарственные воздействия).
Нарушения сна выявляются при многих соматических заболеваниях, но нередко отходят на второй план на фоне основного заболевания.
Особое внимание важно уделять некоторым синдромам, возникающим во сне (синдром «апноэ во сне», синдром «беспокойных ног», синдром периодических движений конечностей во сне), которые лидируют в качестве причины интрасомнических расстройств у больных с соматической патологией. Инсомния при синдроме «апноэ во сне» сочетается с храпом, ожирением, императивной дневной сонливостью, артериальной гипертензией (преимущественно утренней и диастолической), утренними головными болями. Частые ночные пробуждения у этих больных (инсомния при синдроме «апноэ во сне» в основном характеризуется данным феноменом) представляют собой своеобразный саногенетический механизм, так как направлены на включение произвольного контура регуляции дыхания. Без лечения синдром «апноэ во сне» может приводить к гипертонической болезни (плохо поддающейся лечению традиционными гипотензивными препаратами) и инфаркту миокарда. Назначение бензодиазепинов и барбитуратов в этом случае чревато серьезными осложнениями, так как они снижают мышечный тонус и угнетают активирующие системы ствола головного мозга.
Пациенты старших возрастных групп, несомненно, имеют больший «инсомнический потенциал», что обусловлено сочетанием инсомнии с физиологическими возрастными изменениями цикла сон/бодрствование. У этих больных значительно возрастает роль соматических заболеваний, в качестве причины инсомнии.
Следует подчеркнуть, что чаще всего инсомнии связаны с психическими факторами и потому могут рассматриваться как психосомнические расстройства и проявляться в рамках психосоматических расстройств.
Таким образом, обсуждая проблемы терапии инсомнии, нужно прежде всего говорить о лечении болезни ее вызвавшей, несмотря на то что в большинстве случаев выявить этиологический фактор оказывается затруднительным. Другими словами, назначение только снотворных средств с целью коррекции нарушений сна без учета разнообразных факторов, сопровождающих инсомнию (психических, неврологических и соматических), может быть малоэффективным, особенно с учетом большого процента депрессивных (45%), тревожных и вегетативных расстройств в соматической клинике.
Существующие подходы к лечению инсомнии можно условно разделить на лекарственные и нелекарственные.
Среди нелекарственных методов можно отметить: 1) соблюдение гигиены сна; 2) психотерапию; 3) фототерапию; 4) энцефалофонию («музыка мозга») и др.
По поводу гигиены сна, которая является важным и неотъемлемым компонентом лечения любых форм инсомний, можно дать следующие рекомендации.
Данные рекомендации необходимо индивидуально обсудить с каждым пациентом, следует объяснить важность выбранного подхода.
Энцефалофония ® («музыка мозга ® ») — прослушивание пациентом музыки (на различных носителях), полученной путем преобразования его электроэнцефалограммы в музыку с помощью специальных методов компьютерной обработки на базе ряда специальных алгоритмов, что способствует изменению функционального состояния здорового или больного человека. Эффективность энцефалофонии ® у больных инсомнией, по данным двойных слепых плацебо-контролируемых исследований, — не менее 82%.
Фототерапия — метод лечения, основанный на современных представлениях о влиянии яркого света на нейротрансмиттерные системы мозга и позволяющий через систему глаз, гипоталамус и эпифиз управлять циркодианными ритмами.
Психотерапия — распространенный способ лечения многих заболеваний. Роль психотерапии в лечении инсомнии заключается в коррекции существующих психопатологических симптомов и синдромов. Особое внимание необходимо уделять уменьшению уровня тревожности (как наиболее частому симптому, сопутствующему нарушениям ночного сна и являющемуся важным патогенетическим фактором повышения уровня церебральной активации).
Лекарственные методы лечения инсомнии предполагают использование медикаментозных средств, обладающих гипногенным эффектом (как единственным, так и в сочетании с другими эффектами).
Современная фармакотерапия в основном представлена снотворными средствами, воздействующими на постсинаптический ГАМК-комплекс. Эти группы включают барбитураты (применяются редко), бензодиазепины, циклопирролоны, имидазопиридины (таблица 1). Препараты разных групп однонаправленно влияют на структуру сна. Неспецифичность их воздействия на структуру сна заключается в увеличении времени сна, снижении длительности засыпания, уменьшении представленности поверхностных стадий фазы медленного сна, времени бодрствования и двигательной активности во сне. Проблема выбора снотворного препарата заключается в наименьшем числе побочных воздействий и осложнений, возникающих в результате приема данного конкретного препарата.
Эффективное снотворное средство: 1) способствует быстрому наступлению сна; 2) способствует поддержанию сна, т. е. препятствует частым пробуждениям, а при их наступлении позволяет вновь быстро заснуть; 3) после окончательного спонтанного утреннего пробуждения не вызывает ощущений вялости, разбитости, усталости или, если эти ощущения ранее присутствовали, способствует их исчезновению; 4) не оказывает побочных действий на пациента, либо если они и возникают, то социальная адаптация больного не снижается; 5) не влияет на социальную адаптацию больного. В наибольшей степени подобным представлениям соответствуют препараты золпидем (ивадал), зопиклон (имован) (таблица 1).
Следует подчеркнуть, что любые препараты, обладающие седативным и снотворным эффектом (даже если они не применяются специально в качестве снотворных), могут модифицировать клиническую картину инсомнии (таблица 2). Особенно ярко этот эффект проявляется при назначении бензодиазепиновых снотворных препаратов с длительным периодом полужизни, которые могут сами вызывать постсомнические расстройства.
| Таблица 2. Препараты, не являющиеся собственно снотворными, но традиционно применяемые в России в качестве таковых. |
 |
С учетом многообразия снотворных препаратов и с целью унификации их использования предлагается при их назначении руководствоваться несколькими принципами.
Среди снотворных средств выделяются препараты с коротким (менее 5 ч), средним (5–15 ч) и длительным (более 15 ч) периодом полувыведения (таблица 1). К наиболее часто применяемым в мире современным снотворным препаратам относятся производные имидазопиридинов (золпидем), циклопирролонов (зопиклон) и бензодиазепиновые производные с коротким и средним периодом полувыведения (мидазолам, триазолам, бротизолам).
Бензодиазепины. Первый препарат этой группы, хлордиазепоксид (либриум), используется с начала 60-х гг. ХХ столетия. К настоящему времени применяются около 50 препаратов данного ряда. Бензодиазепины неселективно взаимодействуют с ω1— и ω2-бензодиазепиновыми подтипами ГАМК постсинаптического рецепторного комплекса и обладают седативным, анксиолитическим, снотворным, центральным миорелаксантным, противосудорожным эффектами разной степени выраженности; кроме того, бензодиазепины потенцируют эффекты барбитуратов и анальгетиков. В качестве снотворных назначают препараты с наиболее выраженным снотворным компонентом: бротизолам, мидазолам, триазолам (время полувыведения 1–5 ч), нитразепам, оксазепам, темазепам (время полувыведения 5–15 ч), флунитразепам, флуразепам (время полувыведения 20–50 ч). Бензодиазепины, в отличие от препаратов, принадлежащих к уже рассмотренным группам, являются препаратами рецепторного действия, характеризуются широким терапевтическим интервалом и более низкой токсичностью. Вместе с тем, их прием связан с определенными проблемами для пациентов, такими, как привыкание, зависимость, синдром «отмены», ухудшение синдрома «апноэ во сне», снижение памяти, антероградная амнезия, снижение внимания и времени реакции, дневная сонливость. Кроме того, возможны и другие осложнения бензодиазепиновой терапии, например головокружение, атаксия и сухость во рту.
Бензодиазепины и другие снотворные препараты рецепторного типа действия, рассматриваемые ниже, обладают приблизительно равной терапевтической эффективностью и выраженностью побочных эффектов. Похожая химическая структура бензодиазепинов обусловливает развитие схожих побочных эффектов, частота и выраженность которых растет с увеличением дозировки. Наиболее опасные из них — антероградная амнезия, привыкание, зависимость и синдром отмены по окончании терапии, дневная сонливость.
Этаноламины. Их снотворный эффект обусловлен блокадой эффектов гистамина — одного из ведущих медиаторов бодрствования. Эти препараты являются антагонистами H1-гистаминовых рецепторов, обладают М-холиноблокирующим влиянием. Единственный снотворный препарат данной группы, применяемый в России, — донормил (доксиламин). Шипучие, растворимые, делимые таблетки донормила содержат среднюю терапевтическую дозу 15 мг; период полувыведения препарата из организма 11-12 ч; донормил обладает дневным последействием. По снотворному воздействию менее эффективен, чем бензодиазепины. Для этого препарата характерны снижение времени засыпания, случаев внезапных пробуждений и уменьшение двигательной активности во сне. Среди побочных эффектов превалируют М-холиноблокирующие: сухость во рту, нарушение аккомодации, запор, дизурия, повышение температуры. Потенцирует действие ингибиторов ЦНС. Противопоказан при закрытоугольной глаукоме и аденоме предстательной железы.
Циклопирролоны. (1987) Зопиклон (имован, сомнол, пиклодорм, релаксон) является небензодиазепиновым лигандом ГАМК хлор-ионного рецепторного комплекса, который усиливает проводимость рецепторов ГАМК-комплекса. Показано, что препарат связывается с ГАМК-комплексом не в той части рецептора, с которой обычно связываются бензодиазепины. Кроме того, зопиклон, в отличие от бензодиазепинов, связывается только с центральными рецепторами и не обладает сродством к периферическим бензодиазепиновым рецепторам. Препарат быстро всасывается из желудочно-кишечного тракта; его пиковая концентрация в плазме крови достигается через 100 мин, а порог снотворного действия — в пределах 30 мин после приема 7,5 мг. Время полувыведения зопиклона у взрослых составляет 5-6 ч. В пожилом возрасте накопление препарата в организме при длительном применении минимально. Зопиклон снижает латентный период сна, длительность первой стадии, не изменяет существенным образом длительность второй стадии, увеличивает продолжительность дельта-сна и фазы быстрого сна, если до лечения ее длительность была снижена. Кроме того, показано, что имован не влияет на индекс апноэ. Оптимальная терапевтическая доза — 7,5 мг, передозировки относительно безопасны.
Имидазопиридины. (1988) Золпидем (ивадал) — селективный блокатор субтипа ω1-рецепторов ГАМК-комплекса, не связывается с другими подтипами рецепторов, как центральными, так и периферическими. Отличается от ранее упомянутых препаратов наименьшей токсичностью. Золпидем представляет собой небензодиазепиновый снотворный препарат, не вызывающий привыкания, зависимости, а также вялости в течение дня. Достаточно сказать, что побочные эффекты золпидема по частоте не отличались от плацебо. В связи с коротким периодом полужизни может применяться не только перед сном, но и среди ночи у больных с интрасомническими расстройствами, пробуждающихся в 2-3 ч ночи. Смертельных случаев при передозировке препарата не описано. Золпидем снижает время засыпания и время бодрствования внутри сна, увеличивает представленность дельта-сна и фазы быстрого сна — наиболее важных в функциональном отношении составляющих сна. Как правило, утреннее пробуждение после приема рекомендованной дозы препарата оказывается легким, у пациентов не наблюдается признаков сонливости, вялости и разбитости. Золпидем по своим параметрам наиболее полно отвечает всем требованиям, предъявляемым к снотворным препаратам.
Мелатонин. Мелатонин — нейрогормон, вырабатываемый эпифизом, сетчаткой и кишечником. Биологические эффекты мелатонина, описанные в литературе, многообразны: снотворный, гипотермический, антиоксидантный, противораковый, адаптогенный, синхронизационный. Однако в большинстве случаев его используют как снотворное средство, так как это вещество максимально синтезируется в темноте — его содержание в плазме крови человека ночью в два–четыре раза выше, чем днем. В России зарегистрирован препарат мелаксен, содержащий 3 мг мелатонина. Мелатонин ускоряет засыпание и нормализует структуру цикла сон/бодрствование.
Таким образом, инсомния — это распространенный в практике синдром, многообразный в своих клинических проявлениях, адекватная оценка и лечение которого способствуют улучшению прогноза при лечении многих соматических заболеваний.
Коррекция нарушений ночного сна должна базироваться на следующих общих лечебных положениях.
