Аномалия денди уокера у взрослых что это такое
Аномалия денди уокера у взрослых что это такое
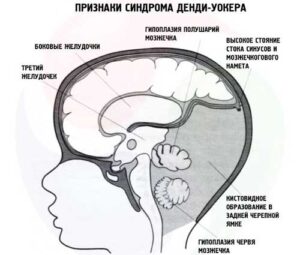
Главным признаком классической мальформации Денди-Уокера является полная или частичная агенезия червя и крупная кистозная мальформация в задней ямке, соответствующая дивертикулярному расширению крайне увеличенного четвертого желудочка. Гидроцефалия часто отсутствует у новорожденных и детей раннего возраста и иногда до позднего периода полового созревания. Обычно имеется заметное расширение задней ямки и возвышение места слияния синусов и боковых синусов, проходящих по теменным костям вместо чешуи затылочной кости.
В соотвествии с недавним определением, используемым и в статьях на сайте, сочетанные соматические мальформации не характерны. Сопутствующие пороки развития ЦНС включают патологическую миграцию в нижней оливе, агенезию мозолистого тела у 7-15% пациентов (Hirschetal, 1984, Murray et al., 1985) и затылочные цефалоцелеу 17% (Hirsch et al., 1984). Периферические мальформации присутствуют в широко изменяющейся доле случаев, в зависимости от используемых диагностических критериев и от происхождения случаев. В ряде диагностированных пренатально случаев, частота сопровождающих мальформаций может быть высокой. Сюда входят периферические мальформации, такие как расщелина губы и неба, пороки развития сердца, аномалии мочевыделительного тракта и малый лицевой дисморфизм (Has et al., 2004).
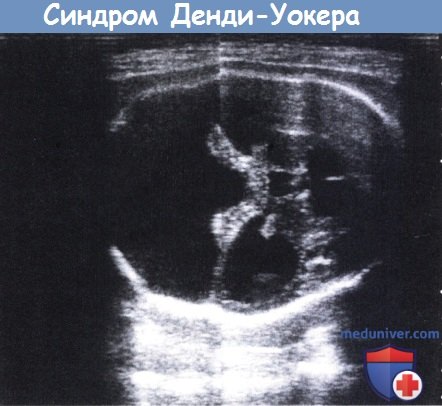
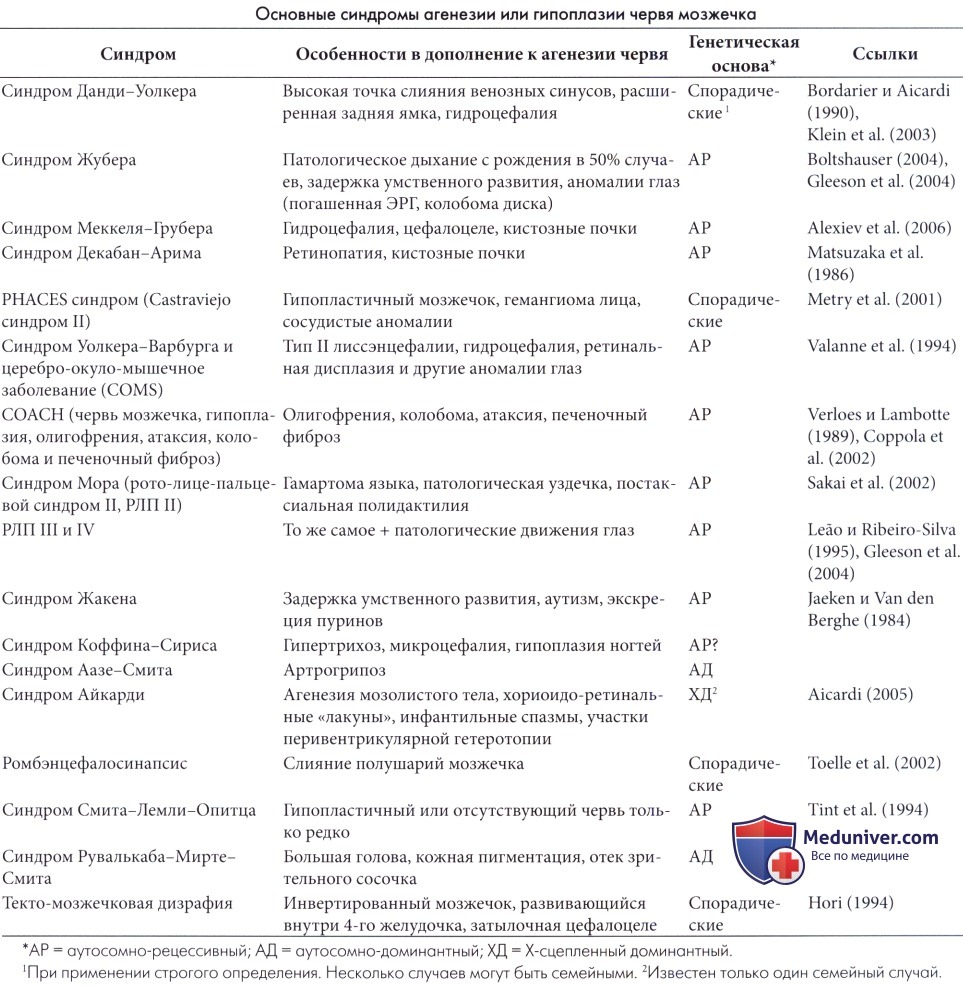
Пренатальная диагностика методом ультразвукового сканирования на 33 неделе беременности.
Хорошо видно отсутствие червя мозжечка и выраженное расширение задней черепной ямки (левая часть рисунка).
Синдром Денди-Уокера, в строгом понимании, является только редким семейным состоянием, хотя имеются редкие сообщения о развитии этого состояния у сиблингов. В подавляющем большинстве случаи спорадические. Хромосомные аномалии, включая частичную делецию хромосомы 13q, встречались в нескольких случаях (Murray et al., 1985, Bordarier и Aicardi, 1990, Ballarati et al., 2007). Недавно в нескольких случаях синдрома Денди-Уокера обнаружили промежуточную делецию в хромосоме 3q2, охватывающую гены ZIC2 и ZIC4, как считают, отвечающую за мальформацию (Grinberg et al, 2004).
Основным клиническим проявлением синдрома Денди-Уокера является гидроцефалия. Поскольку гидроцефалия обычно становится заметной к концу первого года жизни, в 75% случаев диагноз ставится в возрасте после трех месяцев и редко в первый день рождения. Голова может быть вытянутой в переднезаднем направлении с выступающим затылком, что может натолкнуть на мысль о возможном наличии аномалии. Примечательно, что отсутствуют мозжечковые симптомы или нарушения позы. Некоторая степень задержки умственного развития отмечается в 30-50% случаев, что является показанием для проведения нейровизуализации.
Визуализация имеет характерную картину. Во всех случаях присутствуют огромные скопления, которые в половине случаев распространяются через тенториальное отверстие в тригеминальную цистерну и/или вниз через большое затылочное отверстие. Это проявляется значительным расширением четвертого желудочка. Полушария маленькие, но нормальные. Червь мозжечка часто уменьшен и смещен, прижат к намету. Сагиттальные срезы позволяют лучше увидеть остатки червя, которые смещены вверх к намету мозжечка и повернуты кпереди. По мнению Klein et al. (2003), у большинства пациентов имеется только две щели червя и три доли; такие пациенты не имеют сочетающихся мальформаций и их уровень развития почти всегда остается в пределах нормы. В наименьшей группе червь развит неправильно и имеет только одну щель или ни одной. В этих случаях всегда присутствуют сопутствующие аномалии и большая или меньшая задержка умственного развития.
Дифференциальная диагностика мальформации проста в типичных случаях. В мегацистерне большой ретроцеребеллярный карман (соответствующий карману Блейка) сообщается с четвертым желудочком, но червь мозжечка полный. Дифференцировка варианта синдрома Денди-Уокера от увеличенной цистерны магна или ретроцеребеллярной арахноидальной кисты представляет некоторые трудности (Tortori-Donati et al., 1996, Boltshauser et al, 2002). В вариантных формах червь может быть атрофичным, но содержит все дольки и сдавлен стволом. В случаях с мегацистерной червь по сути нормальный, и четвертый желудочек отличается от кисты. В случаях Денди-Уокера червь может быть аномальным, атрофированным, неполным или вообще отсутствовать, четвертый желудочек трудно отличить от кисты и переднее положение сосудистого сплетения смещено к верхней стенке кисты, что является значимым диагностическим признаком (Nelson et al., 2004). Намет мозжечка смещен вверх, его вырезка видна на теменной, а не на затылочной кости, приводя к значительному расширению задней ямки.
Пренатальная диагностика относительно проста с 18-й по 20-ю неделю.
Исход для пациентов, страдающих синдромом Денди-Уокера, относительно неблагоприятный при использовании обычных критериев. Уровень смертности в 144 случаях, рассмотренных Hirsch et al. (1984), составил 27% и только около половины выживших имели нормальный IQ. Напротив, исход благоприятный при применении строгих параметров Klein et al. (2003), если оперативное вмешательство по поводу гидроцефалии выполнено рано (Parisi и Dobyns, 2003). Генетический прогноз хороший, с рецидивами в 1-5% случаев. Это контрастирует с более тяжелым прогнозом атипичных и/или ассоциированных форм. Хотя увеличенная цистерна магна обычно рассматривается как доброкачественное изменение, Bodensteiner et al. (1988) обнаружили, что у 62% пациентов с мегацистерной магна была неврологическая патология, полагая, что это может быть частью комплексной мальформации. Случаи Денди-Уокера-подобного синдрома задней ямки, связанные с лицевыми или другими гемангиомами и сердечными и сосудистыми аномалиями, представляют различные формы (PHACE/PHACES синдромы или синдром Паскаля-Кастровьеджо II) (Metry et al., 2001).
Лечение заключается в шунтировании гидроцефалии, а не в открытии кистозного четвертого желудочка. Некоторые хирурги советуют устанавливать шунт в четвертый желудочек, но это мнение не единодушное. После шунтирования боковых желудочков может потребоваться дополнительное шунтирование четвертого желудочка. Хорошие результаты может дать эндоскопическая хирургия (Mohanty et al., 2006).
Механизмом синдрома Денди-Уокера ранее предполагалась атрезия отверстий Мажанди и Люшки. Тем не менее, эта атрезия не является ни постоянным, ни характерным признаком. В настоящее время этот синдром связывают с остановкой развития среднего мозга с сохранением переднего мембранозного участка четвертого желудочка плода. Эта структура в норме исчезает до момента открытия отверстия. Аномалия, по всей видимости, появляется до третьего месяца беременности (Friede, 1989). Полная атрезия отверстия четвертого желудочка редко наблюдается вне комплекса Денди-Уокера (Amacher и Page, 1971). Это вызывает формирование гидроцефалии, которая у одного из моих пациентов началась и была более заметна в четвертом желудочке, чем в остальных частях желудочковой системы. Микроскопическое исследование оболочки, покрывающей четвертый желудочек, выявило глиальную ткань, выстланную по внутренней стороне эпендимой (Friede, 1989). Эта глиальная оболочка позволяет отличить атрезию отверстия от фиброза базальной цистерны с последующей гидроцефалией. Происхождение мембраны неизвестно.
Редактор: Искандер Милевски. Дата публикации: 30.11.2018
Лечение синдрома Денди-Уокера в Израиле с применением прогрессивных хирургических методик
В Израиле, уже не первый год входящем в тройку стран, лидирующих по качеству медицинской помощи, и занимающим первое место в мире по оснащенности лечебно-диагностическим оборудованием, с успехом проводится терапия редких врожденных патологий, к числу которых относится синдром Денди-Уокера. Лечение синдрома Денди-Уокера в Израиле осуществляется высококлассными специалистами, пользующимися авторитетом в зарубежных странах, применяющими в клинической практике современные методы нейрохирургических операций, эффективные физиотерапевтические методики и новейшие лекарственные препараты. В результате проведенной терапии у 85-90% пациентов купируются болезненные симптомы и стабилизируется состояние.
Методы лечения заболевания
Синдром, или мальформация, Денди-Уокера является врожденным пороком развития головного мозга, проявляющимся в нарушении строения и функций мозжечка, блокировке путей оттока спинномозговой жидкости (ликвора) из мозговых желудочков и развивающейся в результате этого гидроцефалией.
Точные причины возникновения патологии неизвестны. На протяжении многих лет считалось, что единственным фактором, вызывающим развитие синдрома, является наследственная предрасположенность. Однако позднее выяснилось, что у детей женщин, не страдающих генетическими расстройствами, но во время беременности постоянно употреблявших спиртные напитки, данная патология диагностируется с повышенной частотой. Также отмечается возрастание частоты встречаемости синдрома Денди-Уокера у малышей, чьи матери переносили в период беременности краснуху или цитомегаловирусную инфекцию.
Клинические симптомы патологии заключаются в увеличении размеров головы ребенка, выпячивании затылочных костей, гидроцефалии, повышении внутричерепного давления, судорогах, гиперкинезах. У детей старшего возраста отмечаются координаторные нарушения, эпилептиформные припадки, нистагм, задержки умственного и физического развития. У большей части больных наблюдается умственная отсталость, психоэмоциональные расстройства, невозможность социализации. Наиболее распространенными осложнениями выступают сердечно-сосудистые патологии, нарушение функции почек, офтальмологические заболевания.
В программу терапии входят курсы лекарственных препаратов, хирургическое лечение, физиотерапевтические процедуры.
Медикаментозное лечение
В случае легкой, протекающей со слабо выраженной симптоматикой, формы заболевания и отсутствии серьезных осложнений пациенту не назначается немедленное проведение специфической терапии. Израильские врачи придерживаются мнения, что в таких ситуациях предпочтительно заменить большинство распространенных способов лечения курсом симптоматических лекарственных препаратов. Для уменьшения выработки и накопления ликвора пациенту назначаются мочегонные средства (диуретики). Параллельно с предупреждением развития и прогрессирования гидроцефалии, диуретические средства применяются с целью профилактики нарушений функционирования почек и возникновения кардиопатологий. Кроме того, малышу показаны миорелаксанты, направленные на снятие повышенного тонуса мышц и нормализацию координации. Также пациенту назначаются обезболивающие и седативные лекарственные препараты.
Хирургическое лечение
Единственным эффективным методом, обязательным при прогрессировании патологии, а также в тяжелых случаях, является выполнение нейрохирургических операций.
Физиотерапевтические процедуры
В курсе лечения, а также на протяжении жизни, для поддержания нормального самочувствия, пациенту необходимо регулярно проходить различные физиопроцедуры. Снятие головной боли и седативный эффект часто обеспечиваются приемом отваров лекарственных трав. Устранение избыточного мышечного напряжения и улучшение двигательных функций достигаются при принятии пациентом ванн с настойками валерианы, мяты, мелиссы, добавками хвойного масла. Положительное действие также оказывает электрофорез с рядом лекарственных препаратов. Кроме того, малышу назначается лечебная гимнастика и сеансы массажа.
Современные способы диагностики заболевания
В израильских медицинских центрах необходимое для постановки окончательного диагноза, принятия решения о необходимости немедленного проведения специфического лечения и разработки терапевтической программы комплексное обследование пациента занимает около трех дней.
В первый день пребывания в клинике пациента консультирует ведущий детский невролог. На приеме врач знакомится с историей болезни и результатами предыдущих исследований, беседует с матерью ребенка, уточняя характер протекания беременности и родов, собирает подробный семейный анамнез. После неврологический осмотра пациенту назначаются необходимые обследования.
Прохождение назначенных видов диагностических процедур:
— УЗИ беременной — основной способ пренатальной диагностики, при обнаружении у эмбриона в ходе исследования признаков синдрома Денди-Уокера специалисты настаивают на прерывании беременности;
— магнитно-резонансная томография (МРТ) — выступает методом как пре-, так и постнатального диагностирования патологии;
— эхоэнцефалография (ЭхоЭГ) — скриниговый метод обследования пациентов;
— эхокардиография (ультразвуковое исследование сердца);
— ультразвуковое исследование (УЗИ) и компьютерная томография (КТ) почек;
— ангиография церебральных сосудов.
Результаты рассматриваются консилиумом, в состав которого входят детский невролог и узкопрофильные специалисты. Проанализировав показатели, врачи коллегиально устанавливают диагноз и выстраивают схему терапии.
Сколько стоит лечение заболевания
Цена терапевтического курса является вопросом, актуальным для большинства зарубежных пациентов. Прохождение лечения в израильских клиниках обеспечивает экономию примерно 30% по сравнению с западноевропейскими медицинскими центрами, и обходится приблизительно на 50% дешевле, чем в США.
Преимущества лечения в Израиле
Своевременное проведение точной диагностики и адекватного терапевтического курса улучшит самочувствие и обеспечит возможность нормального дальнейшего развития ребенка. Не теряйте времени, связывайтесь с израильской клиникой и доверяйте здоровье своего малыша признанным во всем мире врачам.
Синдром Денди-Уокера — проявления и лечение
Среди врожденных пороков выделяют синдром Денди-Уокера. Причины болезни продолжают выяснять. Отклонение в развитии плода диагностируют методом УЗИ. Редко дефект мозга незначителен и качество жизни ребенка не ухудшается. У 50 % детей с этой аномалией сразу устанавливают инвалидность, минимум 25% новорожденных умирают. Возможности медицины позволяют устранить симптомы порока и облегчить состояние малыша. Лечение должно быть комплексным.
Что это такое?
Синдром Денди-Уокера принадлежит к группе неизлечимых врожденных пороков, влияющих на функции нервной системы. В справочнике МКБ―10 болезни присвоен код Q03.1: «Атрезия отверстий Мажанди, Лушки».
Впервые дефект описал в 1921 г. нейрохирург Уолтер Эдвард Денди. Он изучал причины гидроцефалии. Независимо друг от друга, исследованием также занимался Артур Эрл Уокер. В 1942 г. издали его статью об отсутствии протоков Лушки, Мажанди. Работы нейрохирургов взяты в основу изучения порока.
Особенности синдрома Денди-Уокера:
Синдрому Денди-Уокера характерна аномалия строения мозжечка и гидроцефалия. Четвертый желудочек мозга расширяется. Параллельно в зоне задней черепной ямки образуется киста с ликвором, поскольку пути циркуляции (отверстия Лушки, Мажанди) сужены либо отсутствуют. Также выделяют аномалию червя: соединяющая структура долей мозжечка не развивается или неправильно формируется.
Причины и триггеры у детей
Экспертами доказательной медицины не установлено точных причин врожденной аномалии мозжечка. Врачи считают, что синдром Денди-Уокера возникает из-за генетического нарушения, хромосомного расстройства, чрезмерной продукции церебральной жидкости. К триггерам (провоцирующим факторам) относят влияние токсических и вредных веществ, отравляющих организм женщины.
Справка! Риск врожденного порока у плода при повторной беременности не превышает 7%, если нет генетической предпосылки у матери или отца.
Риск порока у плода повышается у беременных женщин:
Генетическое расстройство может спровоцировать радиация или цитомегаловирус, краснуха, иные вирусные инфекции во время беременности. Триггером также считают наличие у женщины сахарного диабета, аутоиммунной болезни, метаболического нарушения. Большую роль играет наследственность, то есть, в семейном анамнезе уже регистрировались врожденные пороки.
Симптомы и признаки
До рождения младенца беременная женщина не ощущает какого-либо нарушения или осложнения гестации. У плода на УЗИ выявляют только пороки мозжечка: недоразвитие, увеличение четвертого желудочка, образование ликворной кисты.
После рождения к ультразвуковым признакам синдрома Денди-Уокера добавляется неестественное поведение младенца. Из-за головной боли он постоянно плачет. Сдавливание мозга кистой приводит к судорогам, подергиваниям конечностей, повышению мышечного тонуса. Это проявляется нарушенной моторикой, непроизвольным вращением глаз, суставы рук и ног согнуты.
К признакам врожденного дефекта мозжечка и ликворных путей относят:
По мере взросления проявляется умственная отсталость, нарушение двигательных навыков (координации). Ребенок капризен, раздражителен, не может ровно ходить, устойчиво стоять. Периодически случаются приступы судороги. По утрам возникает рвота, тошнота, усиливается головная боль. При обследовании выявляют ухудшение зрения.
У 50% детей выраженных симптомов нет. У ребенка из этой группы голова не деформирована. Но координация движений нарушена, походка качающаяся, ноги во время ходьбы широко расставлены. Есть незначительное отставание в развитии психомоторики, умственной деятельности.
Справка! Редко симптомы и признаки врожденного дефекта проявляются у детей после 4 лет или у взрослых людей.
Синдром Денди-Уокера у взрослых
В статистике есть сведения, когда дефект мозжечка диагностировали после совершеннолетия человека. Нарушение чаще относят к разновидности водянки мозга. В этих случаях признаки и симптомы синдрома Денди-Уокера проявляются постепенно после 18 лет.
По мере ухудшения состояния:
К интеллектуальным нарушениям относят ухудшение памяти, потерю приобретенных навыков. Человек перестает узнавать родных и знакомых, становится раздражительным, разучивается читать, одеваться, писать и так далее.
Формы
В дородовой период врачи классифицируют полную и неполную формы порока. В первом случае мозжечок неразвит: отсутствует червь, киста соединяется с четвертым желудочком. При втором виде дефект образуется частично. Структура между долями на УЗИ местами просматривается, жидкостная полость сообщается не всей поверхностью с червем.
После родов врачи выделяют открытую и закрытую форму порока. Различие этих видов основано на проходимости ликворных путей. В первом случае есть сообщение желудочка через отверстия Лушки и Мажанди с подпаутинным пространством. При закрытой форме протоки заращены.
Диагностика
Женщину обследуют методом УЗИ раз в триместр. Ультразвуковое сканирование безвредно для плода, позволяет обнаружить аномалии на ранних сроках. Исследование мозга может выявить отклонения развития на 2,5 месяце беременности. Но для подтверждения синдрома Денди-Уокера повторно УЗИ делают на 20―23 неделе гестации. На этом сроке уже видно ликворную кисту, неправильное строение мозжечка, деформацию IV желудочка.
При повторном выявлении признаков женщине назначают МРТ. По форме врожденного порока врачи оценивают тяжесть синдрома Денди-Уокера. Ввиду неизлечимости болезни рекомендуют прерывание беременности. Но окончательное решение принимают родители ребенка.
После родов врач осматривает младенца, ощупывает и измеряет голову. Доктора оценивают симптомы, внешние проявления болезни, затем ребенка направляют на УЗИ внутренних органов, нейросонографию. У матери доктор выясняет анамнез семьи, образ жизни, течение беременности, случаи самолечения и вид употребляемых препаратов. Маме желательно проконсультироваться у генетика.
Важно! Неопытность узиста или доктора увеличивает риск ошибки. Для подтверждения диагноза беременной женщине надо проконсультироваться и/или дообследоваться у 2―4 врачей независимых медицинских учреждений.
Методы лечения
Пациентам с врожденным пороком и их родителям предоставляют паллиативную помощь. Сюда входят методы поддерживающей терапии, консультации психологов, социальных работников.
Медикаментозное и хирургическое лечение применяют при выраженных симптомах порока. Если нет внутричерепной гипертензии, гидроцефалии и прочих нарушений функций внутренних органов – ребенок находится под наблюдением врачей. Его должен регулярно обследовать нейрохирург, невропатолог, педиатр.
Детям с синдромом Денди-Уокера проводят поддерживающую терапию витаминно-минеральными комплексами, средствами аминокислот. Назначают также лекарства, устраняющие выраженные симптомы порока. Для восстановления работы сердца, почек, других органов препараты подбирают индивидуально по медицинским показаниям.
Препараты, назначаемые при синдроме Денди-Уокера:
Также назначается физиотерапия. В нее входят ЛФК, бальнеотерапия — лечебные грязи, плаванье, солевые ванны. Также врач назначает массаж. Эти методы направлены на снижение мышечного тонуса пациента, а также улучшение его психоэмоционального состояния.
Операция показана для восстановления оттока ликвора другим путем. Используют два метода: вентрикуло-перитонеальное шунтирование или эндоскопическую вентрикулостомию. В первом случае мягкую трубку вставляют в желудочек. Затем катетер подкожно за ухом и в области ключицы направляют в брюшную полость. В нее будет стекать и рассасываться жидкость.
При вентрикулостомии в черепной кости делают отверстие, продвигают в желудочек нейроэндоскоп, отводят лишний ликвор. Процедура малоинвазивная, недлительная, пациента выписывают на 3 день, поздних осложнений не фиксировалось.
Справка! Хирургическое лечение устраняет только гидроцефалию и внутричерепное давление. Умственные способности, координация движений или функции ЦНС операцией не восстанавливается.
Возможные осложнения
К осложнениям синдрома Денди-Уокера относят водянку, некроз мозга, дисфункцию внутренних органов, внутричерепное кровоизлияние. Вследствие порока нарушается зрение, работа центральной нервной системы, возникает психическая, интеллектуальная неполноценность. У старших детей пропадают уже приобретенные навыки. У 10% прооперированных шунты забивались, регистрировались случаи инфицирования.
Прогноз на жизнь
Для пациентов с синдромом Денди-Уокера нужен пожизненный уход, повышенное внимание. У детей прогноз жизни неблагоприятен. Инвалидность устанавливают сразу. Интеллект не поддается коррекции. Дети с тяжелым пороком требуют беспрерывной симптоматической терапии. Их продолжительность жизни катастрофически мала — они умирают в возрасте младше 3 месяцев. Люди с неполной формой аномалии живут долго. Благодаря лечению мышечный тонус и координация движений нередко нормализуется.
Профилактика
Специфической профилактики нет. Женщине надо вести здоровый образ жизни, избегать контактов с вредными веществами. В период планирования беременности нужно повторно обследоваться, вылечить выявленные половые инфекции. Во время вынашивания нельзя принимать лекарства с тератогенным или эмбриотоксическим свойством. Эти препараты также становятся причиной врожденных уродств и пороков.
В целях профилактики нельзя пропускать плановые посещения гинеколога, УЗИ. Раннее выявление инфекционно-воспалительных болезней и их лечение снижает риск врожденных пороков.
Аномалия денди уокера у взрослых что это такое
КГБУЗ «Красноярский межрайонный родильный дом №4», Красноярск, Россия
КГБУЗ «Красноярский межрайонный родильный дом №4», Красноярск, Россия
КГБУЗ «Красноярский межрайонный родильный дом №4», Красноярск, Россия
Лечебно-диагностический центр Международного института биологических систем им. С.М. Березина, Красноярск, Россия
Случай мальформации Денди—Уокера с доношенной беременностью и родами
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. 2018;118(2): 85-89
Беляева Е. В., Лапшина Л. В., Шапошникова Е. В., Молгачев А. А. Случай мальформации Денди—Уокера с доношенной беременностью и родами. Журнал неврологии и психиатрии им. С.С. Корсакова. 2018;118(2):85-89.
Beliaeva E V, Lapshina L V, Shaposhnikova E V, Molgachev A A. The case of completed pregnancy of the patient with Dandy—Walker malformation. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2018;118(2):85-89.
https://doi.org/10.17116/jnevro20181182185-89
КГБУЗ «Красноярский межрайонный родильный дом №4», Красноярск, Россия
Синдром Денди—Уокера — редкий вид патологии ЦНС, представляющий собой врожденный порок развития каудального отдела ствола и червя мозжечка, ведущий к неполному раскрытию срединной (Мажанди) и латеральных (Лушка) апертур IV желудочка мозга. Пациенток с мальформацией Денди—Уокера относят к высокой группе риска по развитию осложнений в течении беременности, и их ведение требует высокой квалификации врачей неврологов и акушеров-гинекологов. Представлено клиническое наблюдение случая доношенной беременности у пациентки с синдромом Денди—Уокера.
КГБУЗ «Красноярский межрайонный родильный дом №4», Красноярск, Россия
КГБУЗ «Красноярский межрайонный родильный дом №4», Красноярск, Россия
КГБУЗ «Красноярский межрайонный родильный дом №4», Красноярск, Россия
Лечебно-диагностический центр Международного института биологических систем им. С.М. Березина, Красноярск, Россия
Пороки развития нервной системы занимают ведущее место в структуре аномалий развития, причем около 80% из них представлены гидроцефалией различного генеза. Согласно представленным результатам анализа данных мониторинга врожденных пороков развития в 31 регионе РФ за период 2006—2012 гг., их частота составила 23,04 на 1000 рождений [1].
Синдром Денди—Уокера (Dandy—Walker Malformation) — врожденный порок развития каудального отдела ствола и червя мозжечка, ведущий к неполному раскрытию срединной (Мажанди) и латеральных (Лушка) апертур IV желудочка мозга [2].
Синдром Денди—Уокера — редкий вид патологии ЦНС (порок развития задней черепной ямки) с частотой встречаемости среди живорожденных детей 1 случай на 25 000—35 000, однако среди детей с врожденной гидроцефалией он диагностируется значительно чаще — от 3,5 до 12% случаев [3, 4].
Впервые описание мальформации было представлено в 1914 г. американским нейрохирургом W. Dandy в соавторстве с К. Blackfun [5] в статье, посвященной изучению разных форм гидроцефалии. В 1942 г. J. Taggart и A. Walker предложили вариант хирургической коррекции описанной патологии, а в 1954 г. С. Benda объединил в названии одного синдрома фамилии двух ученых — W. Dandy и A. Walker [6].
Этиология и патогенез болезни до настоящего времени остаются неясными. В большинстве случаев заболевание носит спорадический характер, но встречаются и семейные случаи. В 29—55% случаев синдром Денди—Уокера сочетается с другими мальформациями (синдромы Меккеля, Меккеля—Грубера, Варбурга, Тернера и другие хромосомные аберрации), а также с поражениями отдельных органов и систем (поли-, синдактилия, врожденные пороки сердца, поликистоз почек, расщелины неба и др.) [3, 7, 8]. Предположительно на развитие этой патологии влияют перенесенная в ранние сроки беременности цитомегаловирусная инфекция, коревая краснуха, не исключена связь с наличием сахарного диабета, осложненного диабетической фетопатией, приемом варфарина при беременности [8, 9].
В классической форме синдром включает следующие проявления: внутреннюю гидроцефалию различной степени; расширение III желудочка до формирования кисты задней черепной ямки из-за ее увеличения, связанного со смещением вверх латеральных синусов и мозжечкового намета; гипоплазию червя мозжечка (и полушарий) [2].
Для синдрома Денди—Уокера характерна вариабельность клинических признаков [3, 10]. У некоторых больных выявляют гипоплазию червя мозжечка или небольшие кисты при нормальной заднечерепной ямке (вплоть до полного отсутствия червя мозжечка), с недостаточно развитым стволом мозга. Церебральные аномалии могут включать явления дисплазии (нейрональная гетеротопия, шизэнцефалия, дисгенезия мозолистого тела и голопрозэнцефалия). Степень гидроцефалии варьирует от небольшой дилатации боковых и III желудочков до выраженной окклюзионной водянки. Уровень обструкции сильвиева водопровода и препятствие току цереброспинальной жидкости (ЦСЖ) находятся в месте выходных отверстий IV желудочка.
Выделяют полную и неполную формы синдрома Денди—Уокера. Полная форма характеризуется агенезией червя мозжечка и наличием явной коммуникации между IV желудочком и кистой в области большой цистерны. Неполная форма — это частичная агенезия нижней части червя мозжечка, в связи с чем коммуникация IV желудочка с кистой большой цистерны прослеживается не на всем протяжении червя [3].
Клиническими проявлениями синдрома Денди—Уокера у младенцев являются увеличенный размер головы, истончение и выпячивание кости в затылочной части черепа, гидроцефалия (не всегда), мягкость черепных костей и слишком большие роднички, беспокойное поведение, мышечные спазмы и судороги, слабость крика, нистагм, спонтанные движения рук и ног, спастический тетрапарез, замедление моторного развития. У взрослых — тошнота, рвота, раздражительность, судороги, проблемы со зрением, нарушение координации движений, среди которых размашистость, нечеткость и шаткость походки (вплоть до невозможности передвигаться самостоятельно), интеллектуальное отставание [3, 11].
Диагностика синдрома Денди—Уокера возможна в пренатальный период при проведении скрининговой трансвагинальной эхографии в 13—14 нед беременности. После рождения ребенка постановка диагноза осуществляется на основе сбора анамнеза, неврологического осмотра, нейросонографии и проведения магнитно-резонансной томографии (МРТ) головного мозга с сагиттальным и аксиллярным обзором IV желудочка (с целью выявления аномалии строения мозга и гидроцефалии после закрытия родничков), офтальмологического обследования, консультации нейрохирурга [7, 12—15].
Прогноз для жизни и здоровья при синдроме Денди—Уокера зависит от наличия сочетанных аномалий развития и срока диагностики. По данным литературы [3], показатели постнатальной заболеваемости и смертности выше в случаях, когда синдром диагностирован в пренатальном периоде, а не у новорожденного.
Лечение синдрома Денди—Уокера оперативное. Для снижения внутричерепного давления (ВЧД) за счет оттока ЦСЖ проводится шунтирование IV мозгового желудочка с последующей симптоматической терапией (диуретики в сочетании с препаратами калия, лечебная гимнастика, массаж). В настоящее время широкое применение получило вентрикулоперитонеальное шунтирование, позволившее улучшить прогноз и качество жизни таких пациентов, в том числе девочек, достигающих детородного возраста [16].
В отечественной литературе данных о ведении беременных с синдромом Денди—Уокера с шунтзависимой гидроцефалией нами найдено не было. В зарубежной литературе имеются единичные сообщения о течении беременности, родов у пациенток с гидроцефалией с наличием вентрикулоперитонеальных шунтов, но единые рекомендации по ведению беременности, родов отсутствуют [16—18]. В настоящее время нет убедительных данных об учащении риска осложнений при адекватном функционировании шунта во время беременности. При наступлении беременности проводится тщательное наблюдение за симптомами повышения ВЧД, наблюдающимися более чем у ½ пациенток (особенно с дистальным расположением конца шунта): сонливостью, атаксией, появлением приступов, что может быть обусловлено декомпенсацией работы шунта. Симптомы повышения ВЧД могут выявляться, несмотря на нормальную работу шунта, что может быть вызвано гидратацией мозга или венозным полнокровием во время беременности [16]. Нередко развивающееся осложнение беременности — преэклампсия может иметь сходную симптоматику, требуя проведения дифференциальной диагностики [19]. При любой ситуации, сопровождающейся появлением осложнений, пациентка должна быть госпитализирована для проведения полного объема диагностических и лечебных мероприятий. В III триместре беременности даже при бессимптомном течении и нормальной функции шунта может отмечаться ухудшение. Рост высоты стояния дна матки и нарастающее внутрибрюшное давление, увеличение объема циркулирующей крови и сердечного выброса приводят к увеличению ВЧД [16, 18].
При нарастании гидроцефалии и/или нарушении функции шунта необходимо произвести его ревизию: в I и II триместрах предпочтительным является вентрикулоплевральный шунт, в III — для предотвращения преждевременных родов используются вентрикулоатриальный или вентрикулоплевральный шунты. При отсутствии эффекта от проводимой терапии рекомендуется досрочное родоразрешение с предварительным проведением профилактики респираторного дистресс-синдрома плода дексаметазоном. За 48 ч до родоразрешения профилактически назначаются антибиотики для уменьшения частоты инфицирования шунта [16].
Способ родоразрешения напрямую зависит от состояния пациентки. При отсутствии клинической симптоматики родоразрешение через естественные родовые пути не противопоказано, а процент акушерских осложнений не выше, чем в общей популяции. Положительным является низкий риск возникновения спаек или инфицирования дистального конца шунта. Во втором периоде родов происходит повышение давления ЦСЖ, увеличение ВЧД, поэтому при ведении потужного периода предпочтительно укорочение потуг путем проведения рассечения промежности. Во время родов профилактика антибиотиками должна быть продолжена [16, 18].
Выбор оперативного родоразрешения обусловливается наличием неисправности в работе шунта и повышением ВЧД, приводящим к наличию клинической симптоматики и возможности провоцирования внутричерепного кровоизлияния. После стабилизации состояния больной производится кесарево сечение. По мнению некоторых авторов, более предпочтительно общее обезболивание, так как регионарная анестезия противопоказана при повышенном ВЧД. Теоретически, при регионарной анестезии какое-то количество анестетика вместе с ЦСЖ может оказаться в брюшной полости, являясь причиной неадекватного обезболивания. Однако имеются публикации [20] об успешном применении регионарной анестезии в родах у таких больных. Родоразрешение проводится в условиях многопрофильного стационара, имеющего в структуре отделение нейрореанимации.
Представляем собственное клиническое наблюдение случая доношенной беременности у пациентки с синдромом Денди—Уокера.
Больная И., 33 лет, встала на учет по беременности в женскую консультацию на сроке 7—8 нед. Беременность первая, желанная, наступила спонтанно.
Анамнез: пациентка родилась от первой беременности, родовую травму отрицает. В возрасте 18 мес (1991 г.) у нее были диагностированы гидроцефалия, порок развития глаз, глаукома. В ноябре 1995 г. проведена операция — вентрикулоатриостомия справа, послеоперационный период осложнился инфицированием по ходу шунта, шунт удален на 8-е сутки. В ноябре 1996 г. находилась на стационарном лечении в Российском научно-исследовательском нейрохирургическом институте им. проф. А.Л. Поленова с диагнозом: «тетравентрикулярная сообщающаяся гидроцефалия. Синдром Денди—Уокера. Остаточные явления после вентрикулоатриостомии справа. Глаукома с клинической картиной гипертензивно-гидроцефального синдрома (головная боль, тошнота, рвота), двусторонней пирамидной недостаточностью в виде тетрапареза, статической и динамической атаксией». 04.12.96 больной была проведена операция — вентрикулоперитонеостомия слева.
Пациентка имеет II группу инвалидности. Закончила педагогический институт, работала психологом в школе, но в связи с прогрессирующим снижением зрения с работы уволилась. В поликлинике по месту жительства наблюдалась только офтальмологом, неврологом не осматривалась в течение последних 20 лет.
Больная обратилась за помощью в период беременности; прегравидарная подготовка не проводилась.
При первичном обращении жалобы на периодическую головную боль, не сопровождающуюся тошнотой, временами шаткость при ходьбе, ухудшение памяти. В неврологическом статусе: когнитивные функции сохранные, соответствуют уровню образования. Глазные щели D>S, зрачки неправильной формы, несимметричные, слабо реагируют на свет, движения глазных яблок не ограничены, функции черепных нервов сохранны; парезов нет, рефлексы с рук и ног высокие, симметричные; патологические рефлексы отсутствуют, чувствительность не нарушена, пальценосовую пробу выполняет с легкой интенцией с обеих сторон, в пробе Ромберга легкое пошатывание, менингеальных симптомов нет. Передвигается самостоятельно, без посторонней помощи.
МРТ поведена 02.03.14: на Т1- и Т2-взвешенных МР-изображениях головного мозга в аксиальной, сагиттальной и коронарной проекциях (см. рисунок) 
Дополнительно отмечаются истончение мозолистого тела, атрофические изменения перивентрикулярного белого вещества.
Заключение: МР-картина варианта мальформации Денди—Уокера. Внутренняя тетравентрикулярная гидроцефалия. Послеоперационные изменения в теменно-затылочных областях (см. рисунок).
Рекомендации по ведению беременной были выполнены в полном объеме, пациентка осматривалась неврологом и офтальмологом в динамике — 1 раз в месяц до 30 нед и 1 раз в 2 нед до родоразрешения. Беременность протекала без осложнений.
Данные протоколов ультразвукового исследования плода в I, II и III триместрах беременности в пределах нормы. Гемодинамические нарушения в системе мать—плацента—плод не выявлены. Кардиотокография плода на сроках 32 и 36 нед беременности: базальный ритм 134—139 ударов в 1 мин, нормотип.
При доношенном сроке — 37 нед беременности пациентка родоразрешена в плановом порядке путем операции кесарева сечения в условиях перинатального центра. 10.06.14 родился мальчик массой 2810 г, рост 47 см с оценкой по шкале Апгар 8—9 баллов. Родоразрешение и послеродовой период протекали без осложнений. Пациентка выписана на 8-е сутки домой с ребенком.
При катамнестическом наблюдении в течение 3 лет состояние пациентки стабильное. В настоящее время оперативное лечение не требуется.
Комплексный подход, обсуждение диагноза с привлечением специалистов разного профиля (невролог, нейрохирург, нейрофизиолог, радиолог, акушер-гинеколог, терапевт), оптимальный объем обследования и динамическое наблюдение за течением беременности позволили пролонгировать и благополучно родоразрешить пациентку путем операции кесарева сечения при доношенном сроке.
Авторы заявляют об отсутствии конфликта интересов.