Антральный отдел пищевода что
Все, что нужно знать об антральном гастрите
Гастрит дело довольно неприятное. Он всегда сопровождается болевыми ощущениями и другими симптомами, которые сильно портят жизнь и больному, и его окружению. Но если разобраться в разновидностях этого заболевания, то можно сделать вывод, что не каждая из форм болезни приводит к образованию язв. Но мы решили поговорить со специалистом о том виде, который как раз их развитие и провоцирует. Разобраться в вопросе нам помогла доктор-гастроэнтеролог медицинского центра «Олимп», к.м.н. Лариса Ивановна Болдырева.
Встречайте, «долгожданный» антральный гастрит. Только предлагаем обойтись без аплодисментов и подробно изучить симптомы и способы лечения этой болезни.
Особенности антрального гастрита
Эта форма относится к хроническим воспалительным процессами, находящимся непосредственно на слизистой оболочке желудка. Если говорить конкретно о расположении, то болезнь поражает самую нижнюю часть желудка, где имеется небольшой «клапан», который связывает орган с двенадцатиперстной кишкой.
Долгое время врачи считали, что возникновение этой формы гастрита связано исключительно со злоупотреблением алкоголем, неконтролируемым употреблением нездоровой пищи или курением. Однако современная медицина установила, что основным возбудителем антрального гастрита является бактерия Helicobacter pylori (Хеликобактер пилори). Она выделяет особые ферменты, которые сильно вредят желудку и провоцируют его на выработку кислоты. Постоянное наличие раздражителя и становится причиной появления воспалительных процессов на слизистой поверхности органа.
Виды антрального гастрита
У этой формы гастрита существует несколько видов, которые различаются по своим симптомам:
• хронический — для него характерны постоянные рецидивы. Чаще всего такой вид протекает совсем бессимптомно и дает о себе знать только в случае обострения;
• эрозивный — при этом виде сильно страдает внутренняя оболочка желудка. На ней из-за повышенной кислотности появляются множество мелких ранок, что может причинять пациенту сильную боль;
• поверхностный — выражается слабо, но свидетельством его наличия являются постоянная изжога, тяжесть после еды и кислая отрыжка;
• очаговый — в этом случае воспаления имеют локальный характер. При отсутствии должного лечения они приводят к атрофии желез желудка, что мешает нормальному усвоению и перевариванию пищи.
Симптомы
Эта форма гастрита имеет как общие, так и локальные симптомы. К общим относятся:
• вялое состояние и сонливость;
• сильная интоксикация организма;
• раздражительность;
• повышение температуры тела;
• тяжесть в животе.
Что касается локальных симптомов, то это заболевание сказывается не только на состоянии желудка, вызывая сильную боль, отрыжку и изжогу, но и на кишечнике. У пациентов во время обострения наблюдаются:
• запоры;
• метеоризм;
• диарея;
• вздутие;
• урчание.
Причем больные часто путают свое состояние с отравлением и надеются на скорое выздоровление, но как бы не так — гастрит задерживается в гостях еще надолго. Поэтому в таком случае лучше не заниматься самолечением, а сразу же обращаться к врачу.
Как лечить антральный гастрит
Для того, чтобы назначить правильное и точное лечение, врач проведет ряд обследований, благодаря которым можно точно определить причину, степень и, конечно, форму гастрита. Для этого необходимы следующие процедуры:
• общий осмотр и запись жалоб пациента;
• УЗИ брюшной полости;
• гастроскопия;
• взятие образцов ткани на биопсию;
• определение щелочного баланса в органе;
• общий анализ крови;
• анализ мочи и кала;
• дыхательный тест на наличие бактерии Хеликобактер.
После чего гастроэнтеролог по результатам обследований решит, какое лечение будет оптимальным. К примеру, острая и хроническая формы лечатся совершенно по-разному, однако подход в любом случае должен быть комплексным: строгая диета, соблюдение режима дня, прием медикаментозных препаратов и отказ от вредных привычек.
Что касается лечения каждой из форм, то острая форма зачастую сопровождается появлением эрозий и внутренним кровотечением. Поэтому некоторым пациентам показано стационарное лечение под пристальным вниманием врачей. Стоит отметить, что лечение такой формы заболевания весьма длительное и тяжелое, поскольку эрозии полностью затягиваются только через полторы-две недели.
Очень часто специалисты назначают медикаментозное лечение комплексом сильных антибиотиков на протяжении двух недель. Они помогают побороть Хеликобактер и избавить желудок от ее пагубного влияния. Затем слизистую поверхность органа восстанавливают при помощи антацидов и ингибиторов протоновой помпы. Эти лекарства способны не только убрать боль и нейтрализовать большое количество желудочной кислоты, но и заживить оставшиеся от гастрита повреждения.
Дозировку и длительность лечения назначает исключительно гастроэнтеролог. И если соблюдать все правила лечения, уже в скором времени о гастрите можно будет позабыть.
Диета
Важной частью лечения является диета. Питание должен назначать исключительно лечащий доктор. Пища подбирается в зависимости от тяжести заболевания и помогает желудку полностью восстановиться.
Для начала придется отказаться от больших порций еды. Лучше придерживаться принципа дробного питания — есть часто, но мало. В меню необходимо включить:
• нежирные супы,
• вареные или запеченные овощи;
• мясо птицы, приготовленное на пару;
• кисели, компоты, некрепкий чай, нежирное молоко.
На время диеты придется позабыть о:
• острой пище;
• солениях;
• ягодах и фруктах;
• различных соусах;
• кофе и крепком чае;
• молочных продуктах с высоким показателем жирности.
Осложнения
Самым распространенным осложнением считается переход этой формы гастрита в хроническую форму, от которой довольно сложно избавиться. Пациенту с такой формой придется на всю жизнь отказаться от некоторых продуктов, бросить курить и практически не употреблять алкоголь. Однако это не самое страшное, ведь антральный гастрит приводит к язвенной болезни желудка, образованию наростов и онкологии.
Однако осложнения могут возникнуть только в том случае, если не лечить желудок и совершенно не соблюдать рекомендации врача. Поэтому при первых признаках болезни необходимо сразу обращаться к врачу.
Чтобы у болезни не произошло рецидива, нужно стараться исключить из своей жизни фастфуд, жирную пищу, алкоголь, вредные привычки, недосып и частый стресс. Только тогда здоровью желудка ничего не будет угрожать.
Актуальность проблемы
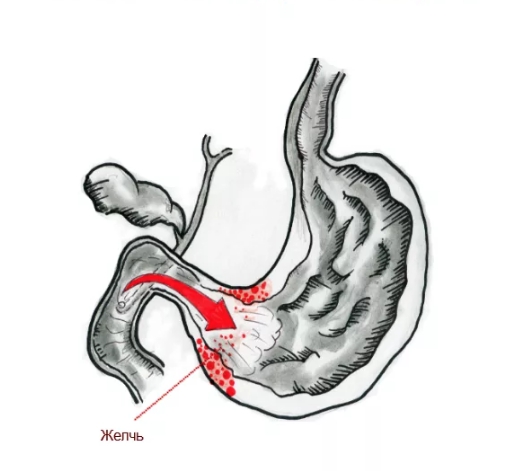
Дуодено-гастральный рефлюкс (ДГР) — одна из самых распространенных патологий верхних отделов желудочно-кишечного тракта, по данным разных источников, данное нарушение занимает 50-90% от всех заболеваний ЖКТ. Более того, за последние годы прослеживается рост количества заболевших. У пациентов с дуоденогастральным рефлюксом нередко также диагностируется хронический гастрит, в том числе рефлюкс-гастрит типа С, щелочной гастрит, язвенная болезнь желудка, функциональная диспепсия, грыжа пищеводного отверстия диафрагмы и ГЭРБ, пищевод Барретта, дуоденостаз, дисфункция сфинктера Одди, постхолецистэктомический синдром, рак желудка и целый ряд других заболеваний.
Следует знать, что ДГР способен привести к тяжелому гастриту и эзофагиту, стать причиной метаплазии желудка и пищевода, а также плоскоклеточного рака пищевода, который развивается на фоне метаплазии; это подтверждено клиническими исследованиями.
Таким образом, в результате патологического рефлюкса дуоденального содержимого в желудок течение многих органических и функциональных патологий ЖКТ может осложняться. Поэтому огромное значение должно уделяться своевременной диагностике, правильной клинической интерпретации и адекватной медикаментозной терапии.
При неэффективности консервативной коррекции показано хирургическое вмешательство, целью которого является укрепление пилорического жома, а также снижение количества забрасываемой желчи в желудок.
Есть данные о том, что на фоне ДГР желудка часто развиваются симптомы поражения системы дыхания, появляется синдром боли в грудной клетке, который не связан с коронарной патологией. Кроме того, у некоторых пациентов дуоденогастральный рефлюкс может вызвать рецидивирующий катаральный фарингит и пароксизмальный ларингоспазм. Однако у трети больных диагностируется «чистый» дуодено-гастральный рефлюкс, в этом случае можно говорить об изолированном диагнозе.
Причины дуодено-гастрального рефлюкса
Патогенетический механизм развития осложнений при ДГР
Желчь в составе рефлюксата при патологическом дуодено-гастральном рефлюксе ретроградно поступает из ДПК в органы, расположенные выше — желудок с пищеводом. Желчные кислоты, трипсин, лизолецитин — составляющие дуоденального содержимого — повреждают слизистую оболочку. Наиболее агрессивным действием при забросе дуоденального содержимого обладают желчные кислоты. Сегодня уже доказано, что при кислом рН среды лизолецитин и конъюгированные желчные кислоты (прежде всего тауриновые конъюгаты) сильнее повреждают слизистую желудка и пищевода, что определяет синергизм этих компонентов с соляной кислотой в развитии эзофагита и гастрита.
Неконъюгированные желчные кислоты и трипсин обладают более токсичным действием при слабощелочном и нейтральном рН, повреждающий эффект при дуодено-гастральном рефлюксе увеличивается при медикаментозном подавлении кислого рефлюкса. Их токсичность большей частью вызвана ионизированной формой, благодаря чему кислоты легко проникают через слизистую пищевода и желудка. Исходя из этого вполне объяснимо отсутствие адекватного ответа у 15-20% пациентов при монотерапии антисекреторными препаратами, если не будет учтен имеющийся дуодено-гастральный рефлюкс.
В результате действия на слизистую желудка желчных кислот, содержащихся в желчи, в течение длительного времени возникают изменения поверхностного эпителия желудка дистрофического и некробиотического характера, что ведет к развитию рефлюксгастрита — гастрита С. При имеющейся инфекции Нelicobacter pylori повреждающее действие рефлюксата на слизистую желудка возрастает. При наличии ДГР происходит заброс агрессивного содержимого в вышележащие отделы, что становится причиной нарушений в работе пищеварительной системы, воздействию подвергается мембранное и полостное пищеварение, возможность всасывания пищевых ингредиентов с микроэлементами и витаминами, изменяется водный баланс.
Признаком негативного воздействия ДГР являются признаки атрофии, метаплазии и дисплазии, это представляет опасность из-за риска развития рака желудка или пищевода. Кроме того, желчь в сочетании с панкреатическим соком из-за своей агрессивности разрушающе действует на слизистый барьер в желудке, при этом обратная диффузия водородных ионов усиливается. В результате этих процессов возникают эрозивные и язвенные поражения слизистой оболочки желудка.
Клинические проявления и диагностика дуодено-гастрального рефлюкса
Для ДГР характерно преобладание диспептических проявлений, пациента беспокоит отрыжка кислым содержимым или воздухом, изжога, тошнота, возможна рвота желчью, также появляется горечь во рту, которая не исчезает и даже усиливается при приеме ингибиторов протонной помпы.
Периодические боли в животе чаще схваткообразного характера, они могут возникать вследствие стресса или физической нагрузки.
Чаще дуоденогастральный рефлюкс сочетается с другими заболеваниями ЖКТ, в первую очередь с язвой желудка и ДПК, ГПОД, хроническим холециститом, панкреатитом и др. Соответственно, это отражается на симптоматике рефлюкса, существенно ее маскируя. В «чистом» виде ДГР появляется не так часто.
Дуодено-гастральный рефлюкс, в отличие от «классического» — желудочно-пищеводного рефлюкса кислой природы с изжогой, дисфагией и регургитацией — сопровождается не столь яркими клиническими проявлениями, но чаще проявляются признаки диспепсии. Кроме того, больных беспокоит боль в эпигастральной области, которая становится сильнее после приема пищи.
Диагностика основывается на результатах инструментальных методов обследования.
Лечение дуодено-гастрального рефлюкса
Консервативное лечение ДГР желудка отличается сложностью, целью терапии является нейтрализация агрессивного воздействия дуоденального содержимого на слизистую желудка и пищевода. Также в задачи лечения входит нормализация пропульсивной способности пищеварительного тракта. Назначения включают прокинетики, антациды, сорбенты, препараты урсодезоксихолевой кислоты (УДХК). При желчном рефлюксе терапия сочетается с базисным лечением основного заболевания. При этом огромное значение уделяется соблюдению диеты.
Медикаменты, используемые для устранения ДГР и восстановления моторики ЖКТ:
Следует учесть, что эритромицин в качестве прокинетика не рекомендован из-за побочных эффектов, цизаприд — не показан в клинической практике из-за вероятности нарушения сердечной проводимости, тегасерод — увеличивает вероятность инфаркта миокарда.
Фармакологическое действие домперидона (D2 антагонист) и метоклопрамида (5 НТ4 агонист и D2 антагонист) связано с блокадой рецепторов дофамина, антагонисты которых вызывают повышение тонуса нижнего сфинктера пищевода, увеличивают сократительную функцию желудка, а также препятствуют релаксации. Кроме того, благодаря антагонистам дофаминовых рецепторов улучшаются эвакуаторная способность желудка и антродуоденальная координация, что способствует устранению дуодено-гастрального рефлюкса.
Важно учесть, что клинические проявления рефлюкса с использованием медикаментозных препаратов уменьшаются, однако носят симптоматический характер. Добиться хороших результатов можно только при функциональных нарушениях, которые привели к ДГР. В остальных случаях консервативная терапия должна сочетаться с хирургическим лечением, способным устранить причину рефлюкса и укрепить пилорический клапан.
Хирургическое лечение дуодено-гастрального рефлюкса
При неэффективности консервативной терапии рекомендовано оперативное лечение, операция при этом проводится в нескольких направлениях:
При всех вышеперечисленных методиках используется лапароскопический доступ — через несколько (3-4) проколов на брюшной стенке.
Техника лапароскопической пилоропликации для уменьшения дуодено-гастрального рефлюкса
Прежде всего проводится ревизия пилородуодальной зоны, и оценивается выраженность спаечного процесса в зоне луковицы ДПК и привратника. Затем необходимо осмотреть связку Трейца, в случае необходимости она пересекается, тем самым улучшается прохождение пищи по двенадцатиперстной кишке. После ее мобилизации по Кохеру, что сделает ее более подвижной и снизит напряжение, накладываются швы в области привратника, что служит для профилактики несостоятельности.
Для пилоропликации поочередно накладываются серозно-мышечные швы симметрично к осе привратника, благодаря подобной методике передняя стенка луковицы ДПК сдвигается в проксимальном направлении, передняя полуокружность привратника погружается в просвет луковицы ДПК. Обычно четырех швов достаточно. Созданный антирефлюксный механизм способен препятствовать ДГР, не нарушая при этом эвакуации из желудка.
При необходимости проводится коррекция ГПОД или выполняется вмешательство на билиарном тракте. Следует помнить, что при лапароскопии возможно выполнение нескольких симультанных операций при наличии патологий в брюшной полости, малого таза или в забрюшинном пространстве, требующих оперативного лечения (киста почки, яичника, нефроптоз, миома и др.).
К настоящему времени нашими специалистами проведено более чем 600 оперативных вмешательств по поводу ГПОД и рефлюкс-эзофагита, а также связанных с хроническим нарушением дуоденальной проходимости. Накопленный опыт обобщен в 4-х монографиях: «Симультанные лапароскопические оперативные вмешательства в хирургии и гинекологии», «Грыжи пищеводного отверстия диафрагмы», «Ручной шов в эндоскопической хирургии» и «Технология дозированного лигирующего– электротермического воздействия на этапах лапароскопий». Кроме того, информация опубликована в многочисленных научных публикациях в разных профессиональных рецензируемых научных изданиях — российских и зарубежных.
После вмешательства на коже живота останется лишь несколько разрезов, длина которых не превышает 10 мм. Уже в день операции пациенты могут вставать, разрешается пить, на следующий день можно принимать теплую пищу в жидком виде. Клинику можно покинуть на 1-3 день — возможность выписки зависит от тяжести состояния. Но уже спустя 2-3 недели человек может вернуться к привычному образу жизни. Соблюдение строгой диеты необходимо в ближайшие два месяца, более мягкая разрешена через полгода после вмешательства. В дальнейшем человек, перенесший операцию, может обходится без медикаментов и не нуждается в строгом соблюдении диеты.
По желанию наши пациенты могут перед оперативным лечением пройти полное обследование, по результатам которого будет подобрана оптимальная тактика лечения и метод хирургического вмешательства.
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Безобидная «заплатка» – гетеротопия слизистой желудка
Гетеротопия слизистой желудка теории возникновения
Наличие гетеротопической слизистой оболочки желудка как аберрантного эпителия желудка в проксимальном отделе пищеводе впервые было описано в 1805 г. Schmidt при аутопсии. О других зонах гетеротопии слизистой оболочки желудка были сообщения с расположением их в 12- перстной кишке, тонкой кишке, пузырном протоке, желчном пузыре, прямой кишке и анусе. Гетеротопия слизистой желудка в пищеводе в иностранной литературе часто обозначается образно «inlet patch» (заплатка в устье) и чаще всего встречается в заперстневидной области (посткрикоидной части) пищевода на уровне или чуть ниже верхнего сфинктера пищевода. Эктопическая слизистая оболочка также может быть найдена в других частях, включая дистальную часть пищевода. Существуют три теории происхождения гетеротопии, включающие врожденное происхождение, метапластическую трансформацию и разрыв кист желез пищевода. В литературе общепризнано происхождение очагов гетеротопии как врожденная аномалия. С момента развития пищевода на 24-й неделе беременности плоскоклеточная выстилка замещает цилиндрическую выстилку начиная со середины пищевода в обоих направлениях, и это объясняет расположение очагов слизистой оболочки желудочного типа в непосредственной близости от устья пищевода. Предполагают, что эндодермальные клетки первичной кишки обладают способностью на всем протяжении гастроинтестинального тракта дифференцироваться и подвергаться гиперплазии или физическому перемещению эпителия желудка неизвестным науке образом. Другая теория – это приобретенная теория, которая зависит от хронической кислотной травмы, наблюдаемой при пищеводе Барретта. Эта проблема ответственна за трансформацию плоскоклеточной выстилки пищевода в цилиндроклеточную. Другая менее распространенная теория предполагает разрыв ретенционных кист желез проксимального пищевода.
Распространенность гетеротопии слизистой желудка
Распространенность гетеротопии слизистой желудка в шейном отделе пищевода обычно колеблется от 0,1 до 14,5 % по сообщениям, но таковая по данным аутопсии составила до 70%. Расхождение между ретроспективными и перспективными исследованиями является четким свидетельством того, что ретроспективные данные включают эндоскопию, в которые очаги гетеротопии часто игнорировались или пропускались. Относительно высокая распространенность очагов гетеротопий в некоторых исследованиях по сравнению с другими может быть объяснена особым интересом некоторых эндоскопистов, которые намеренно ищут эти изменения. Несмотря на то, что данное состояние в основном протекает бессимптомно и обнаруживается случайно во время оценки других желудочно-кишечных жалоб, в редких случаях пациенты описывают боль и дисфагию. Ощущение комка в горле, хрипота, одинофагия, дисфагия или ожог ротоглотки (при регургитации) могут быть симптомами, которые возникают в 6,2-20% случаев. Эти симптомы обычно относятся к выбросу кислоты, которая продуцируется очагом гетеротопии слизистой желудка. Удалось проследить на почти 0,5 млн. случаях, что дисфагия или одинфагия, регургитация и ком в горле были значительно более распространены у пациентов с очагами гетеротопии в области шейного отдела пищевода. Сообщается, что большинство симптомов были легкими.
Диагностика гетеротопии слизистой желудка
Трудно обнаружить гетеротопическую слизистую оболочку желудка во время плановой эндоскопии. Эндоскопист должен знать об этом поражении, находящегося в районе верхнего сфинктера пищевода. Не было никакой корреляции обнаружения очагов с использованием седации. При эндоскопии поражение проявляется пятном чаще всего на боковых или задних стенках в нескольких сантиметрах дистальнее верхнего пищеводного сфинктера «лососевого» цвета, круглой или овальной формы с плоской, слегка приподнятой или вдавленной поверхностью и может иметь приподнятые края. Поражение будет чаще обнаруживаться при медленном вытаскивании эндоскопа через область верхнего сфинктера пищевода. Сокращения верхнего сфинктера пищевода во время эндоскопии затрудняют осмотр и биопсию этой области. Очаги распознаются на расстоянии от 16 до 21 см от резцов. Окончательный диагноз гетеротопии слизистой желудка подтверждается с помощью биопсии. В исследованных биоптатах наиболее частым гистологическим типом является кислотопродуцирующий или кардиальный тип слизистой оболочки желудка, за ними следует слизистая антрального и смешанного типа желудка. Биопсии из малых очагов гетеротопии чаще содержат слизистую оболочку кардиального типа, в то время как биопсия из более крупных очагов чаще состояла из слизистой оболочки тела. На границе между цилиндрическим эпителием и плоскоклеточного покрытия пищевода преобладающим типом цилиндрического эпителия был кардиальный. В непосредственной близости от границы гетеротопии в пределах плоского эпителия часто наблюдаются желтые пятна. Они содержат фокусы цилиндрического эпителия, расположенного под плоским эпителием пищевода, определяемые некоторыми патологами как собственно пищеводные железы. Примечательно, что эти желтые пятна похожи на эпителий, прилегающий к зубчатой линии пищеводно-желудочного перехода. Известно, что подслизистые железы пищевода сгруппированы на обоих концах пищевода. Убедительная, хотя и недоказанная концепция заключается в том, что такие очаги представляют собой предшественник цилиндрической метаплазии пищевода. Согласно этой концепции, внутриэпителиальные кисты разрываются и обнажаются на поверхность для построения цилиндрической метаплазии.
Интересная статистика
Takeji с соавт. сообщили, что эктопическая слизистая оболочка желудка в пищеводе встречается чаще у мужчин, чем у женщин. Существует незначительная тенденция к более высокой распространенности очагов гетеротопии в возрасте между 50 и 70 лет по сравнению с молодым и пожилым возрастом. По литературным данным чаще обнаруживается один очаг, но может быть и несколько очагов в непосредственной близости от других.
Клиническое значение очагов гетеротопии в основном связано с кислотными осложнениями и новообразованиями. Воспалительные и патологические изменения как атрофия, кишечная метаплазия, дисплазия и карцинома, даже ангиодисплазия были обнаружены в этих поражениях. Стриктура, эрозия, изъязвление, кровотечение, кистозная дилатация желез, фиброз, кишечная метаплазия, мембрана, перфорация, трахеоэзофагеальный свищ и полипы описаны в литературе как осложнения гетеротопической слизистой оболочки желудка. Сообщалось о кишечной метаплазии, ассоциированной с возникновением аденокарциномы в очаге гетеротопии слизистой желудка в шейном отделе пищевода. Alagozlu и соавт. оценили частоту малигнизации очагов гетеротопии слизистой желудка в шейном отделе пищевода от 0 до 1,56%. Более пятидесяти случаев аденокарциномы, возникших в результате гетеротопии слизистой желудка в шейном отделе пищевода были зарегистрированы в период с 1950 по 2016 год. Тем не менее, нет долгосрочных данных о риске неоплазии, возникающей из кишечной метаплазии в очаге гетеротопии.
Взаимосвязь с другими заболеваниями
Взаимосвязь гликогенного акантоза и гетеротопии пока не определена. Гликогенный акантоз – это небольшие дискретные возвышения в слизистой оболочке пищевода. Известно, что гликогенный акантоз является распространенным заболеванием, его частота составляет 3,5%, и может быть связан с рефлюксным эзофагитом.
Эктопическая слизистая оболочка желудка является идеальным местом для колонизации хеликобактера с позитивным его обнаружением до 86%, если HP представлен в желудке. Хотя роль НР в очагах гетеротопии остается неясной, тем не менее определено, что хеликобактер может вызывать гистологические изменения подобные таковым в слизистой оболочке желудка.
Взаимосвязь гетеротопической слизистой оболочкой желудка и пищеводом Барретта
Взаимосвязь между гетеротопической слизистой оболочкой желудка и пищеводом Барретта остается противоречивой. Имеются также сообщения о том, что гетеротопия связана с повышенным риском для пищевода Барретта. Пищевод Барретта является приобретенным предраковым поражением, а происхождение клеток, вероятно, затрагивает мультипотентные стволовые клетки. По некоторым отчетам почти у половины всех пациентов с очагами гетеротопии параллельно имеется и пищевод Барретта. Хотя распространенность очагово гетеротопии была выше у пациентов с доминирующими симптомами рефлюкса, грыжей пищевода, рефлюкс- эзофагита или пищевода Барретта, чем у пациентов без этих состояний, эти отношения не были статистически значимыми. Значимой была только более высокая распространенность очагов гетеротопии у пациентов с цилиндрически высланным пищеводом (CLE) длиной не менее 0,5 см и любым цилиндрическим эпителием по гистологии (р = 0,02, коэффициент шансов 2,1). Не было существенной корреляции между степенью рефлюкс-эзофагита и наличием очагов гетеротопии, ни между длиной CLE и наличием гетеротопии, ни между длиной CLE и максимального диаметр очагов гетеротопии.
В разных рекомендациях существуют противоречивые определения в отношении гистопатологической верификации пищевода Барретта. Некоторые рекомендации рассматривают наличие кишечной метаплазии как обязательное, тогда как другие требуют только цилиндроклеточного эпителия. Показано, что слизистая оболочка кардиального типа в нижнем отделе пищевода является приобретенным типом слизистой и, вероятно, является предшественником метаплазии кишечника и аденокарциномы. Поэтому следует учесть случаи с эндоскопически обнаруженной выстилкой цилиндроклеточным эпителием в нижнем отделе пищевода (CLE), в которых при гистологической оценке была выявлена только слизистая оболочка кардиального типа, но не метаплазия кишечника. Вот только для этой категории CLE существовала значительная связь с очагами гетеротопии.
Руководство по надзору
К сожалению, из-за низкой заболеваемости и отсутствия информации о прогнозах в настоящее время не выработано консенсусного руководства по надзору за гетеротопиями желудка в шейном отделе пищевода. Случайная идентификация гетеротопии не требует дополнительного специфического лечения, если отсутствуют значительные респираторные симптомы. Эти симптомы следует выявлять путем прямого опроса, если пациент их не сообщает сам. Эти повреждения должны быть оценены гистологическими исследованиями для выявления неожиданных находок или злокачественных новообразований. Никаких предложений по лечению бессимптомных очагов гетеротопии не существует. Облегчение при наличии симптомов приносят ИПП. Вообще считается, что осложнения очагов гетеротопий, такие как стриктуры и мембраны, проводится с помощью повторных дилатаций. Эндоскопическая слизистая резекция (в оригинале – ectomia), абляция и хирургическая резекция показаны для лечения, так же как и попытка радикальной хирургии для успешного лечения дисплазии или злокачественных поражений в очагах гетеротопий слизистой желудка в шейном отделе пищевода.
Очаги гетеротопии следует искать и, если они присутствуют, упоминать в эндоскопических отчетах об этом. Очаг гетеротопии может привести к развитию доброкачественного или злокачественного последствия, хотя и очень редко. Недавние сообщения о случаях аденокарциномы в очаге гетеротопии включают случаи с небольшими и плоскими поражениями. Кроме того, очаги гетеротопии следует отличать от ранней плоскоклеточной неоплазии пищевода, которая также проявляется плоским поражением красного цвета. Высокая распространенность гетеротопии в шейном отделе пищевода по отношению к ограниченному числу опубликованных случаев аденокарциномы, происходящих из них, ставит под сомнение рекомендацию некоторых экспертов относительно получения биопсий для гистопатологии из любого очага гетеротопии. Кроме того, взятие биопсии в проксимальном пищеводе часто провоцирует рвоту или кашель, что делает ее неудобным или даже рискованным подходом. Однако любая нерегулярность слизистой поверхности очага гетеротопии, выявленная при эндоскопическом исследовании, должна побуждать к проведению целенаправленной биопсии.
Источники:
1. Ulrich Peitz, Michael Vieth, Matthias Evert et al. The prevalence of gastric heterotopia of the proximal esophagus is underestimated, but preneoplasia is rare – correlation with Barrett’s esophagus, ВМС Gastroenterology, 2017; 17:87
2.Gurol SAHIN, Gokhan ADAS, Bora KOC et al. Is Cervical Inlet Patch Important Clinical Problem? Int J Biomed Sci. 2014 Jun; 10(2): 129–135.