какие физио процедуры проводятся при пневмонии
Физиотерапия при пневмонии
Физиотерапевтические процедуры – это способ лечения, который заключается в использовании физических факторов внешней среды. Эффективность физиотерапевтических процедур доказана в лечении большинства заболеваний. Физиотерапия способствует снятию отеков, помогает остановить воспалительный процесс, укрепляет и повышает иммунитет, восстанавливает дыхательную функцию при пневмонии.
В Юсуповской больнице пациент может получить комплексное лечение заболевания, включающее терапию антибиотиками, физиотерапевтические процедуры, массажи и другие.
Виды физиопроцедур при пневмонии
Виды физиопроцедур, которые применяются при лечении пневмонии:
Рассасывающая терапия при пневмонии
Во время пневмонии происходит поражение легочной ткани, развивается кашель с мокротой, поднимается высокая температура. Помимо антибактериальных препаратов, витаминов, средств, повышающих иммунитет, врач назначает физиопроцедуры, рассасывающую терапию. В качестве рассасывающей терапии проводятся УВЧ (ультравысокая частота электромагнитного тока), электрофорез, лечебная физкультура, массаж грудной клетки и дыхательная гимнастика. Рассасывающая терапия помогает освобождению бронхов от мокроты, улучшает функцию дыхания, усиливает обменные процессы и кровообращение в легких и останавливает воспалительный процесс.
Физиопроцедуры при воспалении легких: показания и противопоказания
Физиотерапия при воспалении легких имеет показания и противопоказания. Не проводятся физиопроцедуры при следующих состояниях:
Показаниями для применения физиопроцедур служат большое количество заболеваний:
Отделение терапии Юсуповской больницы принимает пациентов с заболеваниями органов дыхания, для пациентов с тяжелым течением заболевания предоставляется стационар и круглосуточное наблюдение медицинского персонала. Записаться на консультацию можно по телефону.
Реабилитация после перенесенной вирусной пневмонии (в т.ч., вызванной коронавирусной инфекцией)
Для полного выздоровления пациента и минимизации последствий перенесенной болезни, очень важно не пренебрегать этапом реабилитации. При пневмонии вирусной этиологии, и особенно вызванной новой коронавирусной инфекцией, серьезная нагрузка идет на весь организм. Конечно, в первую очередь, страдают легкие и различные мероприятия (что очень важно) позволяют в той или иной степени восстановить легочную ткань, ускорить ее регенерацию. Также идет большая нагрузка на опорно-двигательный аппарат. Длительное положение лежа создает дополнительную нагрузку, способствует спазматике одной группы мышц и ослаблению другой. При новой коронавирусной инфекции негативному воздействию может подвергнуться также сосудистая система. И не стоит забывать про интоксикацию организма, вызванную вирусом.
Конечно, все реабилитационные мероприятия, должны подбираться индивидуально, в зависимости от того, как протекала болезнь, и от текущего состояния пациента. Но в этой статье приводится наиболее универсальный вариант курса, направленный на восстановление именно отдела легких. Причем, мы опосредованно воздействуем и на легочную ткань, и на мускулатуру (включая часть сосудистой системы), и на лимфатическую систему локально (что способствует деинтоксикации).
КУРС состоит из процедур физиотерапии, массажа и ЛФК.
Электрофорез лидазы на область легких
методика: положение пациента лежа
а) два одинаковых электрода площадью 150-200 см² каждый распологают по средней подмышечной линии справа и слева, присоединяют к разным полюсам. Тогда за время процедуры элктроды меняют местами, дополнительно на прокладку с анодом (-) при смене электрода добавляют лидазу.. Проводят по 10 мин. на каждое положение (рис. а).
б) три одинаковых электрода площадью 150-200 см² помещают: первые два раздвоенные электроды на область нижних отделов легких со стороны спины и подсоединяют к аноду (-), с этих электродов вводят лидазу, третий электрод располагают в области грудины, и подсоединяют к катоду (+) (рисунок отсутствует).
Сила тока составляет 10-15 мА, продолжительность 15-20 мин. Процедуры проводят ежедневно, либо через день. На курс 10-15 процедур. Лекарственное вещество можно вводить с разных полюсов.
Разведение лидазы: 64 МЕ (1 амп.) на 30 мл дистиллированной воды, подкисленной до Рн 5,0-5,2. Вводится с анода (-).
Магнитотерапия области легких
Два цилиндрических индуктора устанавливают вначале на область проекции корней легких (на уровне 4-7 грудных позвонков) – 1 поле, а затем нижних отделов легких с охватом проекции надпочечников (на уровне 9 грудного и 1 поясничного позвонков – 2 поле разноименными полюсами друг к другу, направленность магнитных силовых линий – перпердикулярная (горизонтальная) по отношениюк оси тела или позвоночника. Ипользуют пульсирующее магнитное поле, непрерывный или прерывистый режимы, частота 10 Гц, интенсивность магнитной индукции 10-16 мТл.
Продолжительность воздействия составляет по 10-15 мин. на каждое поле. Процедуры проводят 4-6 раз в неделю. На курс лечения назначают по 10-20 процедур.
Ультразвуковая терапия области легких
Проводят на 3 зоны.
— Первая зона – два паравертебральных поля грудного отдела позвоночника (справа и слева) на уровне позвоночника Th1-Th12. Интенсивность 0,2 Вт/см², режим непрерывный или импульсный. Положение пациента – сидя на стуле лицом к спинке стула, руки согнуты в локтевых суставах и положены на спинку стула, подбородок упирается в руки.
— Вторая зона – область 6-7 или 7-8 межреберий, начиная от паравертебральной линии до средней подмышечной. Интенсивность 0,4 Вт/см², режим непрерывный или импульсный, методика лабильная, способ контактный по 2 мин. справа и слева.
— Третья зона – подключичная область от грудино-ключичного сочленения до плечевого сустава справа и слева. Интенсивность 0,2 Вт/см², режим непрерывный или импульсный, методика лабильная, способ контактный по 1 мин. справа и слева. Положение пациента – лежа на спине или сидя на стуле лицом к человеку, проводящему процедуру.
Воздействие на 1-ю зону проводят в первый день.
Во второй день воздействуют на 1-ю и 2-ю зоны.
В третий день последовательно озвучивают все три зоны.
8-10 процедур проводят ежедневно, затем через день.
На курс лечения назначают 12-15 процедур.
Для усиления дефиброзирующего эффекта можно использовать лидазу под гель, нанося ее на каждую зону (ультрафонофорез лидазы).
Разведение лидазы: р-р 1 амп. лидазы 64 МЕ растворяют в 1 мл. 0,5% р-ра новокаина. Наносят на одну зону шприцом, затам растирают стекляной палочкой или пальцем, покрывют данный участок тонким слоем геля для ультразвука (глицерина, вазелинового масла).
P.S. каждая зона в методике разделена на две подзоны – правая и левая. Значит р-р лидазы наностися на каждую подзону по одной ампуле. Итого на процедуре 6 подзон, значит за одну процедуру понадобится 6 амп. лизазы и 6 мл р-ра новокаина + плюс гель.
В КУРС РЕАБИЛИТАЦИИ ВОЙДУТ ДВЕ ПРОЦЕДУРЫ (на усмотрение врача, с учетом противопоказаний):
1. Электрофорез лидазы и магнитотерапия
2. Ультразвуковая терапия области легких и магнитотерапия.
СОЧЕТАНИЕ ЭЛЕКТРОФРЕЗА И УЛЬТРАЗВУКА НА ОДНУ ЗОНУ В ОДИН ДЕНЬ ДЕЛАТЬ НЕ РЕКОМЕНДУЮТ.
II. Массаж гружной клетки по классической лечебной методике.
Примерный комплекс упражнений:
Задачи ЛФК при пневмонии:
максимально воздействовать на здоровую легочную ткань для включения ее в дыхание;
усилить крово- и лимфообращение в пораженной доле;
противодействовать возникновению ателектазов.
Задачи ЛФК при остром бронхите:
уменьшить воспаление в бронхах;
восстановить дренажную функцию бронхов;
усилить крово- и лимфообращение в системе бронхов, способствовать профилактике перехода в хронический бронхит;
повысить сопротивляемость организма.
Комплекс № 1. Упражнения для больных острой пневмонией и бронхитом.
(постельный режим с 3-5-го дня)
Упражнения проводят в медленном и среднем темпе, каждое повторяют 4-8 раз с максимальной амплитудой движения.
Продолжительность процедуры — 10-15 мин; самостоятельные занятия — по 10 мин 3 раза в день.
1. Диафрагмальное дыхание, руки для контроля лежат на груди и животе.
2. На вдохе поднять руки вверх, на выдохе — опустить. Выдох вдвое длиннее вдоха.
3. На вдохе отвести прямую ногу в сторону, на выдохе вернуться в ИП.
4. Руки согнуты в локтях. На вдохе руки развести в стороны, на выдохе руки опустить.
5. На вдохе руки развести в стороны, на выдохе колени подтянуть к животу руками.
6. На вдохе руку отвести назад с поворотом туловища назад, на выдохе вернуться в ИП, руку положить на эпигастральную область.
7. Руку положить на нижние ребра, на вдохе, надавливая на нижние ребра ладонью, создать сопротивление.
8. Ладонью охватить шею сзади, создав статическое напряжение мышц плечевого пояса. При выполнении глубокого дыхания «акцент» приходится на нижнюю долю.
Закончить комплекс в положении лежа на спине диафрагмальным дыханием.
Комплекс № 2. Упражнения для больных острой пневмонией и бронхитом.
(палатный режим, полупостельный с 5-7-го дня)
Увеличивают число повторений предыдущего комплекса каждого упражнения до 8-10 раз в среднем темпе. Продолжительность занятия 15-30 мин, используют также ходьбу. Занятия повторяют самостоятельно. Общая продолжительность занятий в течение дня — до 2 ч.
1. Диафрагмальное дыхание, руки для контроля лежат на груди и животе.
2. Руку поднять вверх, наклон в противоположную сторону, на выдохе руку опустить.
3. Отвести локти назад, вдох, на выдохе вернуться в ИП.
4. Руками повторять движения пловца брассом. Вдох — в ИП, выдох— руки развести в стороны.
5. На вдохе руки развести в стороны, на выдохе «обнять.» себя за плечи.
6. В руках гимнастическая палка. На вдохе поднять руки вверх, прогнуться, ногу отвести назад, поставить на носок.
7. Круговые движения руками — «гребля».
8. В руках булаву. На вдохе руки в стороны, булавы параллельны полу. На выдохе наклон, булавы поставить на пол.
9. На вдохе поднять руки вверх, на выдохе приседание, руки в упоре о пол.
10. Палка сзади заведена за локтевые сгибы, на вдохе прогнуться назад, на выдохе наклон вперед.
Закончить комплекс в ИП сидя. Общее количество упражнений в процедуре лечебной гимнастики — 20-25.
Комплекс № 3. Упражнения для больных острой пневмонией и бронхитом.
(общий режим, с 7-10-го дня (не ранее))
Занятия лечебной гимнастикой аналогичны применяемым на палатном режиме, но с большей нагрузкой, вызывающей учащение пульса — до 100 уд./мин. Продолжительность одного занятия — 40 мин; применение упражнений, ходьбы, занятий на тренажерах, игр составляет 2,5 ч в день.
Ходьба по залу ЛФК, ходьба на носках, пятках, наружной и внутренней стороне стоп (3-5 мин).
1. Подняться на носки, плечи поднять, пальцы в кулак, на выдохе вернуться в И П.
2. На вдохе руки вверх, голову поднять, прогнуться, на выдохе — приседание, кисти рук на коленях.
3. «Насос». На вдохе поочередные наклоны в стороны, рука скользит по бедру вниз. На выдохе вернуться в ИП.
4. В руках медицинбол, руки перед грудью. На вдохе повороты в стороны, на выдохе вернуться в ИП.
5. Ходьба с высоким подниманием бедра и активной работой рук (3- 5 мин).
6. ИП —стоя, палка лежит на стуле. Вдох—руки поднять, на выдохе наклониться, взять палку. Следующий вдох с палкой в руках. На выдохе палку положить на сиденье.
7. Стоя боком к гимнастической стенке. Рукой держаться за перекладину на уровне груди. На вдохе отклониться от стенки, на выдохе вернуться в ИП.
8. Стоя лицом к гимнастической стенке. На вдохе поднять руки вверх, тянуться руками к верхней ступеньке, на выдохе руками держаться за перекладину на уровне пояса, легкое приседание.
9. В руках гимнастическая палка, руки опущены. На вдохе руки вверх, на выдохе колено поджать к животу с помощью палки.
10. Руки перед грудью, на вдохе руки в стороны, поворот туловища в сторону, на выдохе вернуться в ИП.
Закончить процедуру Л Г ходьбой в среднем темпе с переходом на медленный.
Реабилитация после пневмонии
Пневмония – воспалительное заболевание легочной ткани, сопровождающееся поражением дыхательных путей (респираторных отделов дыхательной системы). Инфекционный процесс провоцирует развитие дыхательной недостаточности, нарушение кровотока, снижение содержания кислорода в крови. При отсутствии эффективного лечения со временем развиваются застойные явления в легких и бронхах, нарушаются вентиляционная и дренирующая функция органов дыхания.
Период восстановления после успешно пройденной терапии составляет от полугода до 18 месяцев. Длительность реабилитационного периода зависит от формы перенесенной пневмонии и степени изменений в легочных тканях. Восстановление после воспаления легких представляет собой индивидуальную программу, составленную терапевтом и пульмонологом. Задачами реабилитации являются:
Все составляющие реабилитационной программы представляют одинаковую важность для полного восстановления здоровья пациента. В этот комплекс входят специальная диета, физиотерапия, дыхательная гимнастика, лечебная физкультура, ингаляции. Только при пунктуальном соблюдении врачебных предписаний можно устранить последствия пневмонии, в том числе протекавшей в тяжелой форме. Рассмотрим по порядку наиболее важные аспекты реабилитации.
Диетическое питание
В рацион питания переболевших воспалением легких включаются продукты, богатые белками, витаминами, микроэлементами, антиоксидантами.
Для восстановления слизистой оболочки важно, чтобы в пище содержалось достаточное количество витамина А, источником которого является морковь, петрушка, тыква.
Для выведения токсинов из организма показано обильное питье (травяные чаи, минеральная вода, натуральные соки).
Кладезь витаминов, сильнейшие антиоксиданты и природные стимуляторы иммунитета – брокколи, брюссельская капуста, шпинат, репа, редька.
Сливочное масло содержит витамины А и Е, укрепляющие легочную ткань и способствующих выведению мокроты.
В состав меда входят все важные витамины и микроэлементы, активизирующие газообмен, разжижающие слизь, облегчающие кашель.
Мясо (употреблять в отварном или тушеном виде), печень – источники белков, витаминов группы B.
Рыба и морепродукты – важная составляющая рациона пациентов, переболевших пневмонией. В рыбе больше всего жирных кислот Омега-3 и витамина D, которые повышают сопротивляемость организма к инфекциям, укрепляют иммунитет, улучшают газообмен в органах дыхания.
Свекла, гранаты, введенные в рацион пациента, повышают уровень гемоглобина в крови, творог и сыр – содержат кальций, который оказывает благотворное влияние на поврежденные ткани легких, улучшает нервно-мышечную проводимость, повышает сопротивляемость инфекциям.
Физиотерапия
Физиотерапия – важнейшая составляющая реабилитационной программы. В рамках медицинской реабилитации после внебольничной пневмонии используют несколько видов физического лечения, где каждое направление решает определенные задачи:
Областью воздействия динамических и синусоидальных модулированных токов является промежуток между лопатками, зона очагового поражения, участок проекционного расположения надпочечников. Курс реабилитационного лечения включает 6–12 процедур, в зависимости от характера и степени осложнений. Продолжительность одной процедуры – от 8 до 10 минут.
Несколько слов об ингаляциях
Лечение дыхательных органов предусматривает назначение ингаляций. Это введение в легкие традиционных лекарств и природных компонентов, обладающих целебным воздействием.
Состав лечебной смеси выбирается с учетом характера заболевания (тотальное или очаговое поражения), степени тяжести патологии, типа возбудителя (бактерии, вирусы, грибки, простейшие микроорганизмы), физического состояния пациента на момент начала восстановительного периода.
Введение препаратов осуществляются с помощью специальных аппаратов (ингаляторы ультразвуковые или небулайзеры, работающие от компрессора). Дисперсные частицы проникают в альвеолярные структуры, ткани легких и бронхов, оказывая заданное в рамках терапии воздействие.
Одна из главных задач ингаляций – очищение бронхов от слизи и токсинов, разжижение и выведение мокроты. Для достижения этой цели применяют паровые ингаляции с отваров трав (подорожник, мать-мачеха, шалфей). Для устранения бронхиальных спазмов подготавливают мелкодисперсную смесь с бронхолитином, солутаном, корнем алтея, термопсисом. Ингаляции особенно эффективны при проведении в комплексе с другими методами реабилитации.
Дыхательные упражнения и ЛФК
Дыхательная гимнастика и лечебная физкультура направлены на увеличение объема легких, устранение одышки, восстановление физической формы, соответствующей возрасту. Программы составляются строго индивидуально с учетом характера заболевания, возраста, сопутствующих патологий, относительных противопоказаний. В курс реабилитации входят упражнения на развитие грудных мышц, дыхательный комплекс с чередование циклов «вдох-выдох» в разных режимах, кардиотренировки.
Для общего укрепления здоровья, улучшения газообмена и вентиляции легких в программу восстановления включают быструю ходьбу (утро, вечер), бег трусцой, плавание (по возможности).
Массаж
Массаж грудной клетки спины – классический метод восстановления легочных функций и общего укрепления организма. Правильно выполненный массаж оказывает исключительно благотворное воздействие на организм в целом и органы дыхания в частности. Главный положительный эффект – местное усиление кровообращения, благодаря которому улучшается дыхательная функция, усиливается отхождение мокроты, купируется нервное возбуждение. Пациент чувствует приятное расслабление, тепло в области грудной клетки, избавление от мышечной скованности.
Перед назначением массажа врач внимательно обследует состояние кожных покровов, чтобы избежать травмирующего воздействия на родинки и прочие новообразования. Во время массажа специалист применяет приемы растирания, растяжения, разминания, вибрации, похлопывания между лопатками, под ключицами и в надключичной области. В среднем, после пневмонии назначается 10–12 сеансов.
Общие противопоказания к физиотерапии и массажу
Реабилитационный курс всегда составляется с учетом противопоказаний. Тепловые процедуры и некоторые методы физиотерапии нельзя проводить при диагнозах:
В каждом случае врач тщательно оценивает состояние здоровья, комплекс абсолютных и относительных противопоказаний для составления индивидуальной программы реабилитации после недавно перенесенной пневмонии.
«Профмедцентр» предлагает пройти реабилитацию жителям Воронежа, перенесшим пневмонию. Мы проведем диагностику и назначим схему восстановления, учитывая показатели здоровья и особенности заболевания. Наша клиника располагает самым современным аппаратным оборудованием для физиотерапевтических процедур и лекарственными средствами последнего поколения.
Медицинская реабилитация при пневмониях. Лекция
29.04.2020 34,358 Просмотры
Разумов Александр Николаевич
заведующий кафедрой восстановительной медицины, реабилитации и курортологии Первого Московского государственного медицинского университета имени И.М. Сеченова Министерства здравоохранения Российской Федерации (Сеченовский университет ), академик РАН, профессор, д.м.н.
Пневмония — одно из распространенных заболеваний органов дыхания, встречающееся у 3-15 человек/на 1000 населения, смертность от внебольничных пневмоний составляет 5%, нозокомиальных — 20%, у пожилых — 30% [А.Г. Чучалин, 2006].
Смертность от пневмонии, вызванной коронавирусом SARS-CoV составляет 4% (по данным ВОЗ 2020г.).
Пневмония — инфекционное поражение альвеол, сопровождающееся инфильтрацией клетками воспаления и эксудацией паренхимы [А.Г. Чучалин, 2006].
Классификация пневмоний
Организация медицинской помощи больным ТОРС определена временным Порядком организации работы медицинских организаций в целях реализации мер по профилактике и снижению рисков распространения новой коронавирусной инфекции COVID19, утвержденных Приказом Минздрава России от 19.03.2020 №198н. Она оказывается в виде первичной врачебной, первичной специализированной и специализированной медико-санитарной помощи.
Патофизиологические механизмы дыхательных расстройств при пневмониях:
Знание возбудителей заболевания и тех патологических нарушений, которые они вызывают в тканях лёгких и бронхов при пневмонии, их локализации, а также формы и стадии заболевания способствуют правильному и своевременному назначению медицинской реабилитации и выбору адекватных средств.
ЛФК и физические методы, кинезиотерапию, санаторно-курортное лечение, психотерапию используют на этапе полного клинического выздоровления больных в лечении коморбидных состояний и осложнений в соответствии с клиническими рекомендациями и стандартами медицинской помощи по данным заболеваниям. Они являются дополнительным компонентом потенцирования базисной лекарственной терапии используются на этапе полной реконвалесценции для коррекции сопуствующих синдромов имунной дисфункции, бронхообструкции и стрессорных расстройств.
Для восстановления нейро-гуморального дисбаланса применяют физические упражнения. Пациентам назначают активный режим с постепенным увеличением физических нагрузок до 60-70% от максимальных. Используют различные виды дыхательной гимнастики, включающей упражнения на формирование активного выдоха без форсированного вдоха, а также эрготерапию. Их постепенно дополняют общеукрепляющими упражнениями (без больших нагрузок) и лечебной ходьбой.
Основные принципы реабилитации при заболеваниях органов дыхания
Объем и интенсивность физической нагрузки при занятиях ЛФК зависит от тяжести течения пневмонии.
Общие задачи ЛФК при заболеваниях органов дыхания:
Основные задачи ЛФК при пневмониях состоят в:
Общие критерии назначения ЛФК при острой пневмонии
Противопоказания к назначению ЛФК при острой пневмонии
Лечебная физкультура при крупозной пневмонии (при отсутствии противопоказаний) назначается на 3-7 день заболевания. Продолжительность курса ЛФК не менее 4-6 недель. При пневмониях, вызванных другими бактериальными и вирусно-бактериальными возбудителями ЛФК назначается в более поздние сроки, примерно на 7- 10 день, а при затяжных пневмониях на 14 день и позже, курс лечения продолжается 5-8 и более недель
Нарушения функции внешнего дыхания и кровообращения при острых пневмониях
Противопоказания к назначению ЛФК при заболеваниях бронхолёгочной системы:
В основе индивидуальных программ восстановительного лечения при заболеваниях органов дыхания лежат:
Исходя из данных оценки толерантности к физическим нагрузкам, различают четыре степени двигательных возможностей пациента и в соответствии с ними — четыре двигательных режима:
— Чрезмерная работа скелетных мышц способствует их перенапряжению, и, следовательно, возникновению мышечного дисбаланса;
— Появляются изменения в мышцах – ограниченные плотные образования в виде плотных болезненных тяжей или повышенное напряжение всей мышцы;
— Указанные изменения появляются, прежде всего, в мышцах, связанных с воздухопроводящими путями и лёгкими общей сегментарной иннервацией (т.н. сегментарные мышцы).
Мышцы, в которых встречаются изменения при заболеваниях органов дыхания
| Сегментарные мышцы | Ассоциативные мышцы |
| Ремённая головы, мелкие мышцы затылочной области, лестничные, грудино-ключично-сосцевидная, поднимающая лопатку, над- и подостная, трапециевидная, большая и малая ромбовидные, межрёберные, диафрагма, большая грудная, мышцы спины и брюшной стенки, выпрямитель позвоночника. | Большая поясничная, грушевидная, ишиокруральные (гамстринг), большая ягодичная, приводящие бедро, напрягатель широкой фасции бедра, крестцово-остистая, четырехглавая бедра |
Виды физических упражнений, используемых при заболеваниях органов дыхания:
Дренирующие упражнения
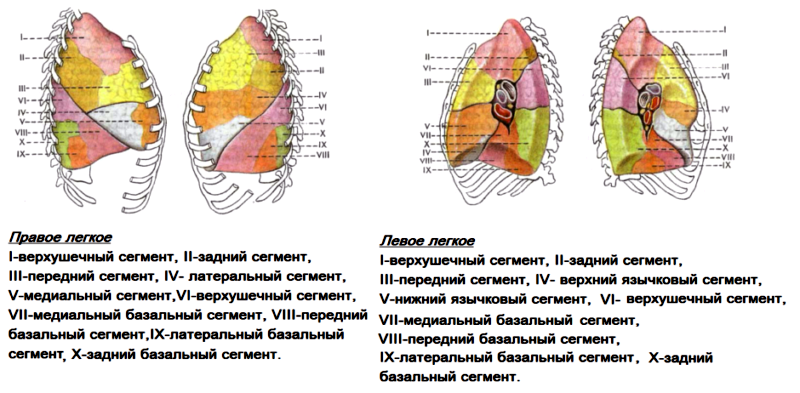
Дренирование долей лёгких
Сегментарное строение лёгких
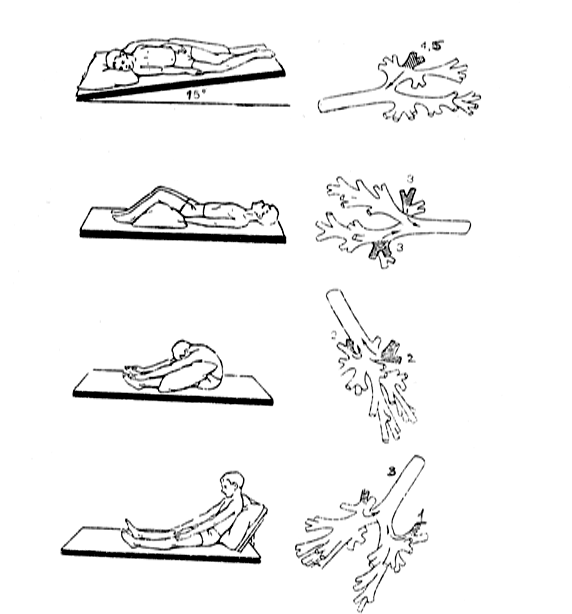
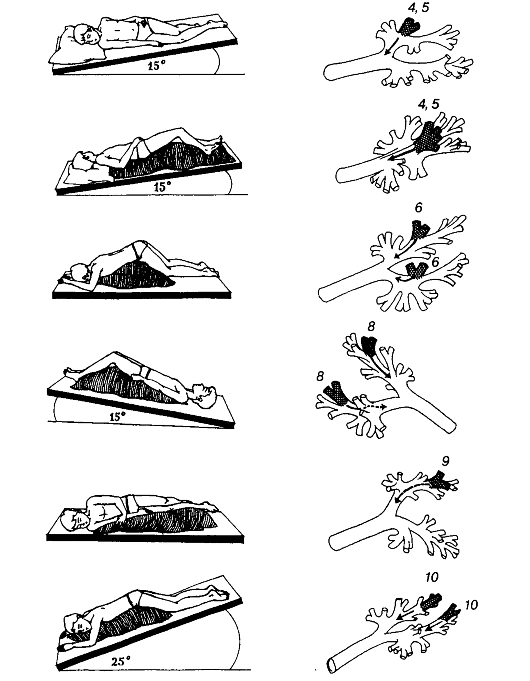
Исходные положения для выполнения дренирующих упражнений в зависимости от локализации патологического процесса
Исходные положения для выполнения дренирующих упражнений в зависимости от локализации патологического процесса
Упражнения для растягивания спаек
Упражнения с произнесением звуков (звуковая гимнастика).
Цели звуковой гимнастики:
Их произносят в определенной последовательности: а, о, и, бух, бот, бак, бех, бих.
Коррекция патологических изменений проводится в три этапа:
I этап — щадящий двигательный режим (2-4 дня) — стационар ( поликлиника )
ЧСС, продолжительность и плотность занятия ЛФК при пневмонии на I этапе
| Клиническое течение | легкое | среднее | тяжелое | |||||||||||||||||||||
| Продолжительность занятия | 15-20 мин | 15-17 мин | 10-15 мин | |||||||||||||||||||||
| Плотность занятия: слабая группа сильная группа |
| Клиническое течение | Легкое | Среднее | Тяжелое |
| Продолжительность занятия | 25 — 30 мин | 20 — 25 мин | 15 — 20 мин |
| Плотность | 50 — 60 % | 40 — 55 % | 35 — 45 % |
| Максимальная ЧСС | 60 — 70 % | 50 — 65 % | 40 — 55 % |
3 этап — тренирующий период (15-20 занятий и более) — реабилитационный центр — поликлиника – санаторий
Массаж
В конце 2-го — начале 3-го периодов лечения назначается массаж грудной клетки (классический лечебный, сегментарный) с использованием всех приемов. Но при выраженных обструктивных проявлениях не используется прерывистая вибрация вплоть до купирования этого состояния. Особое внимание при массаже необходимо обращать на устранение патологических изменений в коже и соединительной ткани приемами растирания в областях над и под ключицами, над грудиной и лопатками, паравертебральных, над реберными дугами и в местах прикрепления ребер к грудине. Приемы полукружного разминания и растяжения особенно тщательно необходимо выполнять при массаже мышц паравертебральной области на стороне воспаления легочной ткани.
Массаж в лёгочной системе — восстанавливает и улучшает перефирическое и легочное кровообращение, сокращает сроки лечения, стимулирует эвакуаторно-дренажную функцию в бронхах, укрепляет дыхательную мускулатуру, улучшает подвижность грудной клетки, способствует закаливанию, укреплению всего организма.
Под влиянием массажа увеличивается газообмен. Последействие массажа проявляется в нормализации кислотно-основного состояния, в увеличении эластичности легочной ткани, проходимости бронхов и резервов дыхания. Энергичный, но не продолжительный по времени, массаж грудной клетки с использованием таких приемов, как поколачивание, растирание и рубление, способствует рефлекторному углублению дыхания, увеличению минутного объема дыхания и лучшей вентиляции легких, что проявляется повышением функции внешнего дыхания.
При медицинской реабилитации после внебольничной пневмонии используют следующие физические методы лечения.
| Репаративно-регенеративные | Высокоинтенсивная УВЧ-терапия, ингаляционная терапия кортикостероидами, ультразвуковая терапия, лекарственный ультрафонофорез, СУФ-облучение в эритемных дозах |
| Муколитические | Игаляционная терапия муколитиков и мукокинетиков, вибрационный массаж, осцилляторная модуляция дыхания |
| Бронхолитические | Ингаляционная терапия бронхолитиками, диадинамотерапия, амплипульстерапия, галоингаляционная терапия, массаж грудной клетки |
| Вазоактивные | Теплотерапия, инфракрасная лазеротерапия, низкочастотная магнитотерапия, парафинотерапия |
Диадинамотерапия – лечебное воздействие на организм диадинамическими токами с импульсами полусинусоидальной формы с затянутым по экспоненте задним фронтом частотой 50 и 100 Гц и их различными комбинациями. Амплипульстерапия — лечебное воздействие на организм синусоидальных модулированных токов.
Используют при затяжном характере воспаления с целью активации дренажной функции бронхов, улучшении легочного кровотока, рассасывания воспалительных изменений в тканях, улучшения дренажной функции бронхов и повышения сниженного тонуса мышц грудной клетки. Используют следующие виды диадинамических токов:
ОН – однополупериодный непрерывный — полусинусоидальный ток частотой 50 Гц. Обладает выраженным раздражающим и миостимулирующим действием, вплоть до тетанического сокращения мышц.
ОР – однополупериодный ритмический – прерывистый однополупериодный ток, посылки которого чередуются с паузами равной длительности (1,5 с), оказывает выраженное миостимулирующее действие, которое сочетается с полным расслаблением во время паузы.
КП – ток, модулированный коротким периодом – сочетание посылок тока ОН длительностью 1,5 с и тока ДН такой же длительности. Оказывает нейромиостимулирующее действие.
Применяют следующую последовательность синусоидальных модулированных токов (в выпрямленном режиме) – III, IV и II РР.
Гидрофильные прокладки смачивают горячей водопроводной водой, отжимают, соединяют с катодом аппарата и помещают на болевой очаг. Другой электрод помещают рядом на расстоянии его поперечника.
Процедуры проводят при помощи аппаратов-комбайнов для электротерапии ИРГА+ или ЭлЭСКУЛАП. Подводимый к больному ток дозируют по силе и частоте. Силу тока постепенно увеличивают до ощущения отчетливой вибрации или чувства сползания электрода. Ощущение вибрации должно быть выраженным, но не болезненным. Появление ощущения жжения под электродами – основание для уменьшения силы тока. В связи с адаптацией чувствительность к току снижается и в течение процедуры силу тока периодически увеличивают до появления выраженной вибрации. После окончания процедуры ручку «Ток пациента» возвращают в нулевое положение и выключают аппарат.
Диадинамические и синусоидальные модулированные токи назначают на межлопаточную область, зону проекции надпочечников или соответственно очагу поражения. Продолжительность проводимых ежедневно (или два раза в день) воздействий составляет 8-10 мин. Курс лечения 6-12 процедур.
Ультравысокочастотная терапия электрическим полем (УВЧ-терапия) – лечебное использование электрической составляющей переменного электромагнитного поля высокой частоты (27,12 МГц).
Назначают больным при пневмонии в период завершения активного воспалительного процесса на область проекции патологического очага в легком. УВЧ — терапия способствует уменьшению экссудации в тканях, снижает их отечность, восстанавливает микроциркуляцию. Под влиянием электрического поля УВЧ усиливается местный фагоцитоз, образуется лейкоцитарный вал, очаг воспаления отграничивается от здоровых тканей.
Используют аппарат УВЧ-30/60 — МедТеКо с автоматической настройкой в резонанс генераторного и терапевтического контуров.
При УВЧ-терапии области легких больной сидит на деревянном стуле. Конденсаторные пластины диаметром 150 мм или 180 мм каждая устанавливают на задней и передней поверхности грудной клетки: одну – в области корней легких (на уровне ThIV–ThVIII позвонков), другую – в области передней грудной стенки (за исключением области сердца). используют две конденсаторные пластины одинакового диаметра (8 или 11,3 см), которые располагают поперечно или продольно с воздушным зазором, величина которого определяется глубиной расположения патологического очага. При неглубоких очагах поражения зазор между пластинами и поверхностью кожи составляет 1 см, а при глубоком расположении патологического очага – 3 см. Суммарный воздушный зазор не должен превышать 6 см. Процедуры можно проводить через одежду, но не через влажную повязку. Доза – слаботепловая или тепловая; продолжительность процедуры – 10–15 мин; ежедневно или через день; курс – 15 процедур.
Низкочастотная магнитотерапия – лечебное применение магнитной составляющей переменного электромагнитного поля низкой частоты.
Назначают при наличии остаточных явлений для уменьшения отека и улучшения альвеолярного кровотока, стимуляции обменных процессов в очаге воспаления
Индукторы устанавливают в проекции легких продольно или поперечно, дозируя процедуры по величине магнитной индукции.
Используют аппарат Магнит-МедТеКо. Продолжительность проводимых ежедневно или через день лечебных воздействий составляет 15–30 мин. На курс лечения назначают 20–25 процедур. При необходимости повторный курс низкочастотной магнитотерапии назначают через 1–2 мес.
Высокочастотная магнитотерапия (индуктотермия) используется при реабилитации пациентов с центральными и прикорневыми пневмониями. Такое воздействие усиливает микроциркуляцию и лимфоотток, уменьшает бронхоспаз, улучшает отделение мокроты и вентиляционно-дренажную функцию бронхов. Индуктотермия повышает обмен веществ, расслабляет гладкие и поперечно-полосатые мышцы, оказывает противовоспалительное и антисептическое действие.
Используют аппарат УВЧ-30/60 — МедТеКо с резонансным индуктором (электродом вихревых токов), который размещают в проекции очага поражения или в области корней легких. Продолжительность процедуры 10-15 мин ежедневно или через день; курс лечения 10-12 процедур.
Инфракрасная лазеротерапия – лечебное действие низкоинтенсивного лазерного излучения.
Такое излучение улучшает микроциркуляцию в легочной ткани, ослабляет спазм гладкой мускулатуры бронхов (уменьшает обструктивный компонент внешнего дыхания), оказывают местную и общую иммуностимуляцию, потенцирует действие антибиотиков путем увеличения концентрации их в легочной ткани за счет интенсификации тканевого кровотока.
Используют аппараты РИКТА-04 или Мустанг. Облучают легкие по зонам: середина грудины, межлопаточная область паравертебрально и на зону проекции воспалительного очага. Используют непрерывное инфракрасное лазерное излучение мощностью 40-60 мВт, импульсное мощностью 3-5 Вт в импульсе, частотой 80 Гц, по 1-2 мин на одну зону, до 12-15 мин, ежедневно, курс 10 процедур.
У реконвалесцентов используют также транскутанное лазерное облучение крови. Пучок инфракрасного излучения от излучателя-«конуса» направляют на проекцию кубитальной или подключичной вен (рис. 2.9). Частота модуляции – 5 имп×с-1. Методика стабильная. Мощность излучения 2 Вт, продолжительность облучения 8–10 мин, ежедневно, курс лечения – 10 процедур.
Ультрафиолетовое облучение – лечебное применение ультрафиолетового излучения длиной волны 400-180 нм.
Через 2-8 ч после облучения возникает равномерное покраснение кожи, ограниченное областью облучения – эритема. Она достигает максимальной интенсивности на 2-е сутки, и постепенно стихает к 5-7 дню. Эритемные дозы УФ-излучения оказывают выраженное противовоспалительное, десенсибилизирующее и обезболивающее действие. Оказывает выраженное противовоспалительное действие за счет повышения фагоцитарной активности лейкоцитов, а воздействие инфракрасными лучами способствует активации периферического кровообращения, стимуляции фагоцитоза, рассасыванию инфильтратов и дегидратации тканей, особенно при подострой и хронической стадии воспаления. Дозиметрию ультрафиолетового излучения проводят с помощью биодозиметра Горбачева-Дальфельда, а облучение – с помощью ламп, установленных в облучателях ОРКн-МедТеКо и ОРКш-МедТеКо.
Облучение проекции пораженного участка легких в эритемных дозах производят с расстояния 50 см. Одномоментно (в один день) облучают ограниченный участок кожи площадью не более 400-600 см2; применяют дозы УФ — излучения, вызывающие развитие эритемы средней интенсивности (3-5 биодоз); повторные облучения одного и того же участка кожи проводят через 2-3 дня, после первого воздействия, увеличивают дозу на 30-50% по сравнению с предыдущим облучением;
«Фракционное» облучение грудной клетки двумя полями (передняя и задняя поверхности), проводят по 2-3 биодозы на поле, ежедневно со смещением локализатора на необлученные поверхности кожи, курс 6 процедур.
Ультразвуковая терапия – лечебное применение ультразвука частотой 880 кГц. При облучении области проекции очага поражения и сегментарные зоны позвоночника улучшает дренажную функцию бронхов, уменьшает бронхоспазм и предотвращает образование спаек в плевральной полости. Активация мембранных энзимов и деполимеризация гиалуроновой кислоты способствуют уменьшению и рассасыванию отека. При помощи ультразвука осуществляют введение 2-3% мазей лекарственных веществ (лекарственный ультрафонофорез эуфиллина, гидрокортизона и др.).
В лечебной практике используют направленные механические колебания частотой 880 и 2640 кГц, генерируемые аппаратом УЗТ МедТеКо. На область легких воздействуют сегментарно паравертебрально и над очагом поражения вдоль межреберных промежутков, интенсивность 0,2—0,4 Вт/см2, режим импульсный 6—10 мс, метод лабильный, продолжительность воздействия на одно поле 3-5 мин, общее время воздействия за одну процедуру 10—15 мин; курс 8 процедур.
Ингаляционная терапия – метод лечебного воздействия аэрозолей лекарственных веществ на дыхательные пути больного.
назначается для увеличения площади контакта лекарственных веществ со слизистой оболочкой дыхательных путей и альвеол, что повышает резорбцию препарата слизистой оболочкой, ускоряет рассасывание воспалительного очага и параллельно улучшает функцию внешнего дыхания, потенцирует бактерицидное или бактериостатическое действие фармакологических средств. Ингаляционную терапию аэрозолями лекарственных веществ проводят с помощью ультразвуковых ингаляторов и компрессорных небулайзеров, которые обеспечивают формирование респирабельной фракции частиц лекарственных веществ с высокой степенью дисперсности (до 5 мкм), благодаря чему они проникают до альвеол.
Для очищения бронхов от слизи, клеточного детрита, с целью прямого воздействия на воспалительный процесс в бронхолегочной ткани назначают паровые ингаляции веществ, разжижающих мокроту и облегчающих ее отхождение — щелочных растворов (1-2%-й раствор пищевой соды), морской соли, соляно-щелочных минеральных вод и др., отвара подорожника, мать-и-мачехи, шалфея, муколитических препаратов. Восстановление бронхиальной проходимости и активация мукоцилиарного клиренса достигаются с помощью бронхолитических и отхаркивающих средств. При бронхоспазме назначают солутан, бронхолитин, препараты из группы метилксантинов. Из отхаркивающих средств рекомендуются муколитики (бромгексин, лазолван, ацетилцистеин), корень алтея, мукалтин, термопсис, лист подорожника и другие растительные экспекторанты, горячее щелочное питье и т. д. В лечебных целях применяют ингаляции, выполняемые с помощью компрессорного ингалятора ИНКО с вторым режимом генерации аэрозоля — мелкодисперсного. Лекарственные растворы в виде аэрозолей подают через маску или через легко стерилизуемый наконечник.
Смеси лекарственных веществ для ингаляционной терапии
Продолжительность ежедневно проводимых ингаляций 5–15 мин, курс лечения – 10–20 процедур.
Галоингаляционная терапия – лечебное использование аэрозоля поваренной соли (хлорида натрия). Он проникает по дыхательным путям до уровня мелких бронхов и увеличивает амплитуду движений ресничек мерцательного эпителия бронхов, активируя мукоцилиарный транспорт. За счет восстановления нормальной осмолярности секрета бронхов и бронхиол он уменьшает конвекционный поток и снижает секреторную функцию их слизистой. В результате у больных уменьшается одышка и количество хрипов в легких, активируются репаративно-регенеративных процессов в бронхиолах. В результате курса галотерапии существенно снижается степень аллергизации организма больных.
Процедуры осуществляют при помощи индивидуальных галоингаляторов ГИСА-01 (HaloNeb). Продолжительность ежедневно проводимых воздействий составляет 15-30 мин, курс лечения — 12-25 процедур.
Нафталанотерапию назначают для ликвидации остаточных явлений пневмонии, рассасывания очага и улучшения альвеолярного кровотока. Аппликации проводят на межлопаточную область или правую половину грудной клетки. В качестве теплоносителя могут использоваться нафталан, парафин, озокерит, солевые или жидкостные грелки. Температура нагретого теплоносителя 40-55 °С. Продолжительность процедур — 15-20 мин; курс лечения до 10-12 процедур (ежедневно).
Термическая и химическая составляющие действия аппликаций нафталана, обеспечивают его спазмолитическое действие и улучшают местное кровообращение вплоть до нормализации микроциркуляции. В процессе использования аппликаций нафталана при ЛР пациентов с пневмонией, используются все известные на сегодняшний день свойства: термический, химический, противовоспалительный и иммуномодулирующий. приводящие к динамике показателей как гуморального, так и клеточного звеньев иммунитета.
Противопоказаниями к назначению лечебных физических фактороов, помимо общих, являются: легочная и сердечная недостаточность II-III степени; спонтанный пневмоторакс; бронхиальная астма с часто повторяющимися и тяжелыми приступами; хронические абсцессы легких при резком истощении больных, сопровождающиеся обильным выделением гнойной мокроты и кровохарканьем; выраженные пневмосклероз и эмфизема легких; буллезная эмфизема легких
Больных, перенесших пневмонию, и страдающих поведенческими синдромами, связанными с физиологическими нарушениями и физическими факторами с умеренно выраженным общеневрологическим синдромом, направляют в санаторно-курортные организации в климатической зоне проживания пациента, расположенные на климатолечебных, и бальнеолечебных курортахпреимущественно с йодобромными, радоновыми водами.
На этапе санаторного лечения расширяется спектр лечебных процедур, присоединяются факторы: климатотерапии, гидротерапии.
Для продолжения реабилитационного лечения больных, перенесших пневмонию, целесообразно направлять в санатории-профилактории или стационары санаторного типа не реже 1 раза в год. Санаторно-курортные организации обладают максимальными возможностями для проведения полноценной медицинской легочной реабилитации при соответствующей подготовке медицинского персонала и учреждений и при условии направления пациентов по показаниям.
В санаториях на первый план выходили методы: климототерапия, теренкур, гелиоталассотерапия, которые приводят к улучшению тканевого дыхания и повышают сопротивляемость организма.
В фазе ремиссии больных с пневмонией на санаторном этапе (М.А. Рассулова, С.И. Красикова), предлагают помимо процедур, перечисленных выше, проводить такие физиотерапевтические процедуры, как:
— электросон — показан при выраженной вегетативной дистонии и астено-невротического синдрома;
— бальнеолечение (лечебные ванны и души). Эффективны углекислые (водные и «сухие» ванны. Эти виды ванн показаны пациентам с легкой степенью заболевания. В плане вторичной профилактики показаны суховоздушные родоновые ванны;
— баротерапию (лечение в условиях пониженного и повышенного атмосферного давления). Показана пациентам без признаков выраженной дыхательной недостаточности при контролируемом течении заболевания;
— нормобарическую гипокситерапию (лечение «горным воздухом») — позволяет уменьшить частоту и выраженность приступов за счет перестройки гемодинамики и газообмена, а также снизить чувствительность рецепторов бронхов и увеличить мукоцилиарный клиренс, как следствие — снизить суммарную дозу бронхолитиков. Доказано, что после прохождения курса гипокситерапии снижается восприимчивость больных к респираторным вирусным инфекциям, что является немаловажным условием продления ремиссии заболевания.
Иглорефлексотерапия оказывает благоприятное влияние на вегетативную регуляцию функции внешнего дыхания, иммунологические и эндокринные механизмы патологического процесса, психическое состояние больного.
Широко применяется лечение путем насыщения воздуха парами эфирных масел, что способствует снижению восприимчивости больных к ОРВИ и улучшает психоэмоциональное состояние больных. Аэротерапия (сон на воздухе), солнечное облучение и морские купания проводят при легком, среднем и тяжелом течении заболевания.
Климатотерапия (воздушные и солнечные ванны, купание в море и бассейне) и грязетерапия – уникальная методика лечения и оздоровления, включающая воздействие климата, моря, инфракрасное излучение, сухую ингаляцию, свето- и музыкотерапию, а также орошение концентрированным раствором соли Мертвого моря и нанесение раствора грязи Мертвого моря. Процедура практически не имеет противопоказаний, обладает высокой эффективностью.
Аэрокриотерапия – при отсутствии противопоказаний назначается с профилактической целью, обладает закаливающим, иммуномодулирующим и иммуностимулирующим действием.
Физиотерапевтическое лечение, насчитывает в своем арсенале достаточно много методик: ингаляции с лекарственными препаратами; гальванизация;лекарственныйэлектрофорез; амплипульстерапя; магнитотерапия; светолечение; инфракрасное излучение; общее УФО; лазерная, ультразвуковая терапия и т.д.
Обязательным является включение в программу реабилитации различных психотерапевтических методик, диетотерапии.
Перспективно использование различных методик эндоэкологической реабилитации – уникальной методики очищения организма от шлаков и токсинов на клеточном уровне, осуществляется индивидуальный подбор методики.
Домашний этап легочной реабилитации, является продолжением реабилитации на предыдущих этапах. Условием непрерывной ЛР в домашних условиях, служит: желание и заинтересованность самого пациента, обеспечение необходимыми средствами ЛР и контроль (самоконтроль) состояния. ЛР на этом этапе может включать в себя: Базисную медикаментозную терапию (ингаляции, небулайзерная терапия); ДКТ; дыхательные тренировки; лечебную гимнастику; лечебную ходьбу и т.п.
Каждый больной с пневмонией должен иметь план самоконтроля заболевания, легочной реабилитации с применением индивидуально подобранной физической нагрузки и тренировки. Пациент и члены его семьи должны знать о факторах провоцирующих обострение заболевания, возможном течении и способах контроля за течением болезни, а так же необходимо диспансерное наблюдение терапевтом и пульмонологом для коррекции лечения и легочной реабилитации.
Следует использовать любую возможность стимулировать пациента поддерживать свою физическую форму, оставаться активным и бороться с одышкой. Рекомендацию следует давать больным в конце реабилитационной программы, чтобы им легче было сохранять достигнутый результат.
Основной компонент реабилитации, требующий поддержки образовательной программы это физическая подготовка. Обсуждение по аспектам заболевания и самолечения, проводятся в форме семинаров и лекций, которые проводят квалифицированные специалисты многопрофильной бригады. Важно стимулировать посещать эти семинары, родственников и сиделок, чтобы они также имели представление о заболевании и принципах реабилитации.
Важное значение в реабилитации больных пневмонией имеет лечебное питание.
Лечебное питание. Используют вариант стандартной диеты с повышенным содержанием белка (высокобелковая диета) (диета № 6), витаминов С, группы В и А и минеральных веществ. Для больных с вялым течением заболевания калорийность рациона в пределах нормы, а при дефиците массы тела (индекс Кетле ниже 19,5) и повышении температуры суточную калорийность рациона увеличивают до 3500 ккал с включением продуктов, богатых кальцием (молоко, молочные продукты – кальцинированный творог, яйца).
Первоначально при составлении и реализации программы реабилитации целесообразно использовать адекватные физические нагрузки, массаж и климатотерапию. Включение других методов восстановительного лечения осуществляется на последующих этапах с учетом эффекта от реализации программы на первом этапе.
Функциональный исход реабилитации больных пневмонией
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
- какие физио процедуры проводятся при грыже позвоночника
- какие физиологические зоны мощности вы знаете